In-vitro-Fertilisation
Was ist eine In-vitro-Fertilisation?
Die IVF-Behandlung wird seit vielen Jahren erfolgreich bei Paaren angewandt, die mit natürlichen Methoden keine Kinder bekommen können. Die In-vitro-Fertilisationsbehandlung, eine Technik der assistierten Reproduktion, bietet Paaren, die aufgrund von Unfruchtbarkeit unbestimmter Ursache, fortgeschrittenem Alter, Infektionen und Eileiterverstopfungen bei Frauen, geringer Spermienzahl und -qualität bei Männern sowie Stoffwechselstörungen wie Fettleibigkeit keine Kinder bekommen können, die Möglichkeit, Kinder zu bekommen. Bei der In-vitro-Fertilisation, der heute bevorzugten Unfruchtbarkeitsbehandlung, handelt es sich um eine künstliche Befruchtungstechnik, bei der weibliche und männliche Fortpflanzungszellen unter Laborbedingungen zusammengeführt und die befruchtete Eizelle in die Gebärmutter der Mutter eingesetzt wird. Bei diesem Verfahren werden die weibliche Geschlechtszelle, die Eizelle, und die männliche Geschlechtszelle, das Sperma, unter bestimmten Bedingungen entnommen. Nachdem die Befruchtung auf gesunde Weise abgeschlossen ist, wird erwartet, dass die Eizelle mit dem Teilungsprozess beginnt und sich in eine Struktur, den Embryo, verwandelt; dann wird der Embryo in die Gebärmutter der Mutter eingesetzt, und der Schwangerschaftsprozess beginnt nach erfolgreicher Einnistung. Nach diesem Stadium unterscheidet sich die Schwangerschaft nicht mehr von Schwangerschaften, die auf natürlichem Wege entstehen.
Bei der IVF-Behandlung werden die Eizelle der Mutter und die Samenzellen des Vaters in einer Laborumgebung außerhalb des weiblichen Fortpflanzungssystems zusammengebracht und durch Befruchtung der Eizelle mit einem Spermium ein Embryo gewonnen. Durch die Einpflanzung des auf diese Weise gewonnenen Embryos in die Gebärmutter der Mutter wird es möglich, bei Menschen, die mit normalen Methoden nicht schwanger werden können, eine Schwangerschaft zu erzeugen.
Wenn eine Frau, die unter 35 Jahre alt ist und an keiner Krankheit leidet, die eine Empfängnis verhindern kann, trotz ungeschütztem und regelmäßigem Geschlechtsverkehr seit einem Jahr nicht schwanger wird, sollte sie sich unbedingt untersuchen lassen und gegebenenfalls eine Behandlung beantragen. Frauen, die über 35 Jahre alt sind oder bei denen es zuvor Probleme mit der Empfängnis gab, sollten es 6 Monate lang versuchen. Ist nach Ablauf dieses Zeitraums noch keine Schwangerschaft eingetreten, sollte die notwendige Behandlung so schnell wie möglich eingeleitet werden, um nicht weiter zu schreiten und Zeit zu verlieren.
Die In-vitro-Fertilisation ist eine Behandlungsmethode, die häufig angewandt wird und deren Erfolg zunimmt. Diese Behandlungen werden bei Eileiterproblemen der Frau, bei Problemen mit dem Eisprung und bei männlicher Unfruchtbarkeit angewandt, und es stehen viele Anwendungen auf der Tagesordnung, um den Erfolg der Behandlung zu steigern.
Im Allgemeinen wird empfohlen, die In-vitro-Fertilisation dreimal durchzuführen. Nach dieser Anzahl von Versuchen besteht zwar immer noch die Möglichkeit einer Schwangerschaft, aber die Chancen sind sehr gering.
Die IVF-Behandlung kann bei Frauen bis zum Alter von 45 Jahren durchgeführt werden. Es sollte jedoch berücksichtigt werden, dass die Chance, schwanger zu werden, bei Frauen über 40 Jahren deutlich abnimmt. Aus diesem Grund ist die Erfolgsquote der IVF-Behandlung bei älteren Frauen geringer als bei jüngeren Frauen, und die Zahl der Versuche muss möglicherweise erhöht werden.
Faktoren wie das Alter der werdenden Mutter und die Qualität der Embryonen sind von großer Bedeutung für den Erfolg der IVF. Daher variiert die Erfolgschance je nach diesen Faktoren. Während die Erfolgsquote der IVF bei Frauen unter 30 Jahren bei 55-60 % liegt, sinkt sie bei Frauen über 40 Jahren auf 15-20 %.
10 Fragen, die sich bei einer IVF-Behandlung stellen
Mit den in den letzten Jahren entwickelten medizinischen Technologien ist die Erfolgsquote bei IVF-Behandlungen gestiegen, und viele Paare, bei denen es als unmöglich galt, Kinder zu bekommen, konnten dank dieser Behandlung auf gesunde Weise Kinder bekommen. Wir haben 10 Fragen zur IVF-Behandlung für Sie zusammengestellt,
Wie wird die Eizelle entnommen? Ist das ein schmerzhafter Vorgang?
Unter der Anleitung eines vaginalen Ultraschalls wird eine spezielle Nadel in die Eierstöcke eingeführt und die mit Flüssigkeit gefüllte Struktur, der sogenannte Follikel, in dem sich die Eizelle befindet, entleert. Die mit der Nadel entnommene Flüssigkeit wird in ein Röhrchen geleitet. Die Flüssigkeit im Röhrchen enthält Eizellen mit sehr kleinen Zellen, die unter dem Mikroskop betrachtet werden können. Die Entnahme der Eizellen ist kein schmerzhafter Eingriff, sollte aber unter leichter Narkose oder Vollnarkose durchgeführt werden, damit sich die Patientinnen nicht unwohl fühlen.
Wie werden die Embryonen nach der Befruchtung in die Gebärmutter eingepflanzt?
Der Embryotransfer in die Gebärmutter ist ein sehr einfacher und kurzer Eingriff. Bei diesem Verfahren wird ein dünner Kunststoffkatheter von einem Facharzt in den Gebärmutterhals eingeführt. Der Embryo wird durch diesen Katheter in die Gebärmutter der Mutter übertragen. Durch die vor dem Eingriff verabreichten eizellverbessernden Injektionen können mehr Embryonen als die erforderliche Anzahl von Embryonen gewonnen werden. In diesem Fall können die hochwertigen Embryonen, die nicht übertragen werden, eingefroren und gelagert werden.
Sollte ich mich nach dem Embryotransfer ausruhen?
Es wird empfohlen, dass sich die werdenden Mütter in den ersten 45 Minuten nach dem Embryotransfer ausruhen. Nach 45 Minuten muss sich die werdende Mutter, die das Krankenhaus verlassen darf, nicht mehr ausruhen. Es schadet nicht, wenn sie ihren täglichen Aktivitäten und ihrem Arbeitsleben nachgeht. Nach dem Embryotransfer kann die werdende Mutter zu allen normalen Lebensaktivitäten zurückkehren, mit Ausnahme von sportlichen Aktivitäten wie schweren Übungen, flotten Spaziergängen und Sexualität.
Wann kehrt die Person nach der Verlegung zu ihren normalen Aktivitäten zurück? Ist das Sexualleben der Person beeinträchtigt?
Nach dem Transfer kann die werdende Mutter alle normalen Lebensaktivitäten fortsetzen, mit Ausnahme von sportlichen Aktivitäten wie schweren Übungen, flotten Spaziergängen und Sex. Vor allem in der ersten Woche nach dem Transfer wird der Geschlechtsverkehr für werdende Mütter nicht empfohlen. Der Grund dafür ist, dass die Eierstöcke aufgrund der Eizellentwicklungsbehandlungen und der angewandten Verfahren leicht wachsen. Die Notwendigkeit dieser Praxis ist jedoch wissenschaftlich noch nicht erwiesen.
Wie sind die Schwangerschaftsaussichten bei eingefrorenen Embryonen?
Die Schwangerschaftsrate bei eingefrorenen Embryonen hängt von der Qualität des Labors des IVF-Zentrums ab. Es ist von großer Bedeutung, dass die von Spezialisten gewonnenen Embryonen unter geeigneten Bedingungen gelagert werden.
Was wird getan, wenn die Spermienzahl zu niedrig ist oder keine Spermien im Spermatest vorhanden sind?
Liegt die Spermienzahl unter der gewünschten Rate, wird eine In-vitro-Fertilisationsbehandlung mit Mikroinjektion durchgeführt. Mit dieser Methode ist es möglich, eine erfolgreiche Befruchtung zu erreichen, auch wenn nur eine geringe Anzahl von Spermien gewonnen wird. Sind keine Spermien in der Samenflüssigkeit vorhanden, wird ein chirurgischer Eingriff zur Suche nach Spermien in den Hoden durchgeführt.
Sollte bei einer IVF-Behandlung eine spezielle Diät eingehalten werden?
Obwohl es nicht genügend Studien zu diesem Thema gibt, zeigen Studien, dass die IVF-Raten bei Patientinnen, die sich in der Zeit, in der eine Schwangerschaft in Betracht gezogen wird (präkonzeptionelle Phase), mediterran ernähren (Pflanzenöle, Fisch, Hülsenfrüchte, Gemüse), steigen.
Besteht nach einer IVF eine höhere Wahrscheinlichkeit einer Fehlgeburt?
Das Risiko einer Fehlgeburt ist bei IVF-Schwangerschaften nur geringfügig höher als bei natürlichen Schwangerschaften. Dieses Ergebnis ist jedoch nicht auf die In-vitro-Fertilisationsbehandlung zurückzuführen. Das erhöhte Risiko einer Fehlgeburt wurde auf den Grund zurückgeführt, der eine Empfängnis verhindert hat.
Was ist ein Blastozystentransfer?
Es handelt sich um eine Methode, die darauf abzielt, die Wahrscheinlichkeit einer Empfängnis bei Patienten zu erhöhen, die die IVF-Methode ausprobiert haben. Der Blastozystentransfer ist der Entwicklungszustand des Embryos am 5. Tag, der durch die Zusammenführung von Ei- und Samenzellen, die viele Male nicht gefruchtet haben, entsteht und sie der Befruchtung überlässt. Der qualitativ hochwertige Embryo, der keine genetischen Probleme aufweist und bei dem keine strukturellen Defekte festgestellt werden, wird im Labor untersucht und in die Gebärmutter der werdenden Mutter übertragen. Diese Methode bringt in hohem Maße Erfolg.
Ist sexuelle Enthaltsamkeit während einer IVF-Behandlung notwendig?
Vor der Eizellenentnahme sind nur 3 bis 5 Tage sexuelle Enthaltsamkeit erforderlich, um sicherzustellen, dass die Spermienzahl und -beweglichkeit auf einem angemessenen Niveau sind. Es wird empfohlen, dass Sie Ihren Arzt über sexuelle Enthaltsamkeit nach dem Transfer befragen.
*Der Inhalt dieser Seite dient nur zu Informationszwecken. Bitte konsultieren Sie Ihren Arzt für Diagnose und Behandlung.
Behandlungsprozess
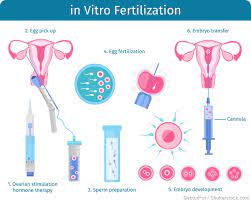
Die Stimulationsbehandlung der Eierstöcke wird mit Injektionen durchgeführt, die das Hormon FSH enthalten und unter die Haut gespritzt werden können. In seltenen Fällen kann es zu einer Rötung und Empfindlichkeit der Haut kommen. Diese Injektionen sind: Gonal F, Puregon, Fostimon, Menogon, Menopur, Meriofert. Obwohl ihre Herstellungstechnologien unterschiedlich sind, haben sie sich nicht als besser erwiesen als die anderen.
Die Stimulationsbehandlung dauert im Durchschnitt 10 Tage. Während dieser Zeit werden die Anzahl und der Durchmesser der Eibläschen (Follikel) 3-4 Mal mit vaginalem Ultraschall gemessen und der Fortschritt überwacht. Im Allgemeinen werden an dem Tag, an dem die größten Follikel 18 mm erreichen, nacheinander 2 Spritzen (Gonapeptyl 0,1 mg) unter die Haut verabreicht. Ungefähr 36 Stunden nach dieser Injektion wird die Eizellentnahme durchgeführt.
Sie wird unter Maskenanästhesie durchgeführt. Bei dem Verfahren wird die Flüssigkeit jedes Follikels (Eibläschens) mit einer speziellen Spritzennadel unter Ultraschallkontrolle durch die Scheide abgesaugt. Aus dieser Flüssigkeit werden Eizellen entnommen, die ins Labor gebracht werden. Der Eingriff dauert insgesamt 5-10 Minuten, wobei Hysteroskopie und Laparoskopie bei Bedarf zusammen durchgeführt werden können. Dem Mann wird eine Spermaprobe entnommen, während die Patientin im Zimmer ruht. Für diesen Eingriff ist eine sexuelle Abstinenz von 1-2 Tagen erforderlich. Nach dem Abklingen der Betäubung kann die Patientin das Zentrum zu Fuß verlassen.
Die am Tag der Eizellentnahme mit Spermien befruchteten Eizellen werden 4-6 Tage lang in speziellen Nährböden aufbewahrt und ihre tägliche Entwicklung wird beobachtet. Die Embryonen, die sich täglich durch aktive Teilung entwickeln, haben am zweiten Tag vier Zellen und am dritten Tag acht Zellen, während die Zellen, die sich am vierten Tag vermehren, beginnen, sich durch Verschmelzung in einen Zellball zu verwandeln. Am fünften und sechsten Tag haben sie ein anderes Aussehen, die sogenannte Blastozyste, mit einer Flüssigkeitsansammlung in der Mitte dieses Zellballs. Im Durchschnitt entwickelt eine von drei befruchteten Eizellen dieses Merkmal.
Die Embryonen werden bei -196 Grad in Tanks mit flüssigem Stickstoff in Röhrchen mit spezieller Schutzflüssigkeit eingefroren und bis zum Tag des Transfers gelagert. Der Embryo, der für den ersten Versuch verwendet wird, wird eingefroren und etwa 30 Tage später eingesetzt. Alle übrigen Embryonen können bis zu 5 Jahre lang zu Sicherungszwecken sicher aufbewahrt werden. Nach Ablauf dieser 5 Jahre ist es möglich, den Zeitraum zu verlängern.
Am Tag des geplanten Transfers wird der zu transferierende Embryo aufgetaut, nachdem die Patientin ihr Einverständnis gegeben hat. In der Regel wird ein Termin für 6-7 Stunden nach dem Auftauen vereinbart. Es wird eine kleine Menge Urin benötigt. Der Embryo wird in dem aus dem Labor mitgebrachten Katheter in die Gebärmutter eingesetzt, während die Patientin im Operationssaal in Untersuchungsposition liegt. Da der Eingriff schmerzfrei ist, ist keine Betäubung erforderlich. Bettruhe wird danach nicht empfohlen.
*Der Inhalt dieser Seite dient nur zu Informationszwecken. Bitte konsultieren Sie Ihren Arzt für Diagnose und Behandlung.
Nach der Behandlung
Was ist nach der Übertragung zu beachten?
Der größte Irrglaube ist, dass der eingepflanzte Embryo abgetrieben werden kann. Wissenschaftlich gesehen ist dies nicht der Fall. Im Gegenteil, wir empfehlen keine Bettruhe, weil sie zu einer verminderten Blutzirkulation und erhöhtem Stress führt. Unmittelbar danach ist es erlaubt, auf die Toilette zu gehen, spazieren zu gehen, Treppen zu steigen, die täglichen Hausarbeiten zu erledigen und mit dem Auto oder Flugzeug zu reisen. Baden, Geschlechtsverkehr, Meer und Schwimmbad sind nicht verboten. Es gibt keine spezielle Diät und Ernährung. Bei Verstopfung sollten sirupartige Medikamente verwendet werden, die nicht vom Darm aufgenommen werden.
IVF-Schwangerschaft
Eine IVF-Schwangerschaft ist nicht anders als eine natürliche Schwangerschaft. Sie unterscheidet sich nur dadurch, dass sie mit großer Sehnsucht und Mühe erreicht wird. Die Nachteile einer IVF-Schwangerschaft, zu denen auch ein Schwangerschaftsverlust gehören kann, sind im Folgenden aufgeführt.

Der Blutschwangerschaftstest ist hCG. Es handelt sich um einen Test, der 9 Tage nach der Übertragung im Blut gemessen wird. Der Wert, der anfangs bei etwa 100 IE liegt, sollte jeden zweiten Tag mindestens 2 Mal ansteigen. Bei Patientinnen, deren HCG-Wert zu Beginn unter 50 liegt oder nicht zweimal ansteigt, besteht ein hohes Verlustrisiko. Dieser Zustand wird als chemische Schwangerschaft bezeichnet. Dieser Zustand, der in 5 % der Fälle beobachtet wird, verschwindet mit der Menstruationsblutung ohne Intervention.
Dies kann auch dann der Fall sein, wenn der Schwangerschaftstest einen hohen hCG-Wert und eine Verdoppelung alle 2 Tage anzeigt. Etwa 10 Tage nach dem ersten Bluttest wird bei einer vaginalen Ultraschalluntersuchung die Fruchtblase sichtbar. In den folgenden Wochen kann jedoch kein Herzschlag beobachtet werden. Sie ist für etwa 5 Prozent der Schwangerschaften verantwortlich. Man vermutet, dass genetische oder strukturelle Defekte im Embryo die Ursache sind.
Es handelt sich um den Verlust von Herzschlägen, nachdem die Herzschläge bei früheren Kontrollen überwacht wurden. Neben genetischen oder strukturellen Defekten im Embryo wird angenommen, dass strukturelle Probleme in der Gebärmutter, wie ein Vorhang, der die Ernährung reduziert, oder Gerinnungsstörungen, zu diesem Zustand führen können.
Dieser meist harmlose Zustand löst Ängste aus, weil er als Gefahr einer Fehlgeburt wahrgenommen wird. Bei dieser Erkrankung, die durch das Platzen kleiner Gefäße in der Plazenta verursacht wird, werden oft progesteronhaltige Medikamente in Kombination mit Bettruhe eingesetzt. Selten führen Blutungen zum Verlust der Schwangerschaft.
Negative Faktoren, die den Schwangerschaftsverlauf beeinträchtigen, wie Anämie, Diabetes, Bluthochdruck, Schilddrüsenerkrankungen, werden bei durchschnittlichen monatlichen Kontrollen untersucht. Wenn kein familiäres Risiko besteht, wird in der 26. Woche des Diabetes-Screenings ein 50-g-Zuckerbelastungstest durchgeführt.
Insbesondere das Down-Syndrom wird mit Doppeltests in der 12. und 13. Woche und mit Vierfachtests in der 16. und 17. Diese Tests dienen dem Screening und haben eine Empfindlichkeit von 70 %. Der "fetale DNA-Test im mütterlichen Blut" oder NIFT-Test hat eine Empfindlichkeit von 99 %. Da bei der Fruchtwasseruntersuchung das Risiko eines Schwangerschaftsverlustes bestehen kann, empfehlen wir den NIFT-Test nicht. Da die Organe des Babys in der 20. Woche am deutlichsten auf dem Ultraschall zu erkennen sind, sollte ein "detaillierter Anomaliescan" von einem auf diesen Bereich spezialisierten Perinatologen oder Radiologen durchgeführt werden.
Vor allem in der 20. Woche sollte der Gebärmutterhals per vaginalem Ultraschall gemessen werden, um sicherzustellen, dass keine Insuffizienz vorliegt. Da das Risiko einer Frühgeburt bei Zwillingsschwangerschaften um das Vierfache steigt, empfehlen wir diese Kontrolle monatlich. Wenn diese Länge, die normalerweise 4 cm betragen sollte, auf 2 cm abnimmt, wird eine Cerclage-Naht empfohlen, um diesen Bereich während der Schwangerschaft zu stärken. Darüber hinaus ist eine Progesteronbehandlung bei Patientinnen, die zuvor eine Frühgeburt hatten, bis zum Verschwinden des Risikos wirksam.
Er ist kein Hindernis für eine normale Geburt. Der Kaiserschnitt wird eher bevorzugt, weil er schwierig und mühsam ist.
*Der Inhalt dieser Seite dient nur zu Informationszwecken. Bitte konsultieren Sie Ihren Arzt für Diagnose und Behandlung.
Erforderliche Tests
Frauen - Nachforschungen
- Bestimmung der Blutgruppe (ABO)
- Kreatinin
- Alanin-Aminotransferase (ALT)
- Nüchtern-Blutzucker
- Hgb A1C
- Prolaktin (PRL)
- Schilddrüsenstimulierendes Hormon (TSH)
- Hepatitis B s-Antigen (HBsAg)
- Röteln-Antikörper lgG
- Toxoplasma-Antikörper lgG
- Hepatitis-C-Antikörper (Anti-HCV)
- HIV-Antikörper (1-2)
- VDRL
- Vollständiger Urin
- Hämogramm
- Anti Hbs ag
- Covid -19
Männlich - Ermittlungen
- Hepatitis B s-Antigen (HBsAg)
- Hepatitis-C-Antikörper (Anti-HCV)
- HIV-Antikörper (1-2)
- VDRL
- Blutgruppe
- Sperma-Analyse
- Covid – 19
*Der Inhalt dieser Seite dient nur zu Informationszwecken. Bitte konsultieren Sie Ihren Arzt für Diagnose und Behandlung.
Angebotene Dienstleistungen
- In-vitro-Fertilisation-Behandlung
- Genetische Krankheitsanalyse
- Tesa
- Mikro-Thesis
- Einfrieren von Embryonen
- Einfrieren von Sperma
- Einfrieren von Eizellen
- Unterbringung im Hotel
- Transport
- Flugticket

