Неврология
Неврологичните заболявания са общо наименование на заболяванията, с които се занимава науката неврология. Неврологичните заболявания се определят според диагнозата.
Симптомите на неврологичните заболявания могат да се различават в зависимост от диагнозата на заболяването. Някои неврологични заболявания могат да имат сходни симптоми, но при подробно изследване от специалист се определя и диагностицира настоящото заболяване.
Всеки пациент е уникален, така че дори да става въпрос за едно и също заболяване, то може да се прояви с различни симптоми. Не е възможно човек да си постави самодиагноза при неврологични заболявания, невролог може да го диагностицира.
Лечението на неврологичните заболявания се планира в зависимост от диагнозата. В плана за лечение, освен медикаменти, се прилагат и допълнителни методи на лечение, за да се подпомогне текущото състояние и да се осигури възстановяване или да се забави влошаването.
При лечението на неврологични заболявания трябва да се определи индивидуален план за лечение и за съжаление настоящата ситуация може да се промени, ако пациентът спре лечението. Ето защо връзката между пациента и лекаря е много важна. За да може лечението да се развива по здравословен начин, пациентът, неговото семейство и лекарят трябва да поддържат здравословна комуникация.
Неврологичните заболявания са в обхвата на неврологичната наука.
Заболявания на неврологията ;
*Съдържанието на страницата е само с информативна цел. Моля, консултирайте се с Вашия лекар за диагностика и лечение.
Какво представлява болестта на Алцхаймер (Алцхаймер)? Симптоми и лечение
Болестта на Алцхаймер е често срещано прогресивно неврологично заболяване, което води до разрушаване на мозъчните клетки. То води до постепенно влошаване на мисленето, паметта и поведенческите функции, като симптомите се проявяват постепенно с възрастта. Заболяването, което в началния етап се проявява само с обикновено забравяне, може да доведе до нуждата от грижи, когато достигне напреднал стадий. Не всяко забравяне е болест на Алцхаймер и няма окончателен метод за лечение.
Какво представлява болестта на Алцхаймер?
Въпреки че болестта на Алцхаймер изглежда свързана с възрастта и старостта, тя всъщност е вид заболяване, което може да се наблюдава при всички. Това е мозъчно заболяване, което води до разрушаване на когнитивните способности. Това е процес, който отначало започва със забравяне на незначителни ситуации, а след това преминава в незапомняне на по-големи ситуации. Всеки човек може да забравя някои неща от време на време, но това е временно. При хората с болестта на Алцхаймер това състояние може да е постоянно. С напредването на болестта човекът не може да продължи живота си сам, но може да продължи с помощта на друг човек.
При повечето хора симптомите на болестта на Алцхаймер се развиват бавно. Симптомите може да не са разпознаваеми в началото. Понякога членовете на семейството разбират кога са започнали симптомите, едва когато се обърнат назад. Лечението може да бъде значително при ранна диагностика. Специалист може да приложи медикаментозна терапия за лечение на заболяването. Това забавя прогресирането на заболяването и същевременно помага на мозъка да се адаптира и може да забави възможността пациентът да стане зависим от някого.
Какви са симптомите на болестта на Алцхаймер?
Симптомите на болестта на Алцхаймер започват със забравяне на дребни неща за кратко време, след което това прогресира и продължава със забравяне на постоянна информация (имена, адреси, специални дни). В последния етап човекът не може да изпълнява сам изискванията на ежедневието и става зависим от друг човек, от помощник. Някои от най-често срещаните симптоми на болестта на Алцхаймер са следните;
Влошена памет и мислене: Лицето трудно запомня и научава нови неща. В напредналите стадии на заболяването се наблюдава загуба на дългосрочна памет, т.е. човек не може да си спомни лична информация, като например място на раждане, професия или имена на членове на семейството.
Загуба на ориентация и объркване: Пациентите с болестта на Алцхаймер могат да се изгубят, когато излязат сами, и да не си спомнят къде се намират и как са стигнали дотам. Възможно е да не разпознават места и събития, които са познавали преди. Те може дори да не си спомнят познати лица, кое време на деня е или коя е годината.
Загуба на неща: Забравят къде поставят предмети от ежедневието си, като например очила, слухови апарати или ключове. Могат също така да поставят нещата на странни места, например да сложат очилата си в хладилника.
Абстрактно мислене: Такива пациенти може да намират определени задачи, като например балансиране на банкова сметка, за по-трудни от преди. Например, те могат да забравят значението на числата и какво да правят с тях.
Затруднения при изпълнението на рутинни задачи: Започват да изпитват затруднения при извършването на рутинни ежедневни дейности, като хранене, обличане и подреждане. Те не могат да планират ежедневните си задачи.
Симптомите на болестта на Алцхаймер може да не бъдат разпознати от самия човек. Тази ситуация трябва да бъде разпозната от роднините на лицето. Необходимо е да се приемат изискванията на тази ситуация и да се получи помощ под наблюдението на специалист. Също така в ранните етапи на заболяването симптомите на болестта могат да бъдат трудно откриваеми. Лицето изпитва проблеми с паметта, преценката и мисленето, което затруднява работата и участието му в ежедневието. Смъртта на нервните клетки настъпва постепенно в продължение на много години.
Какви са видовете Алцхаймер?
Видовете болести на Алцхаймер са видовете, на които се разделя това заболяване. Тези типове се състоят от три части: ранна, късна и фамилна;
Ранно начало на болестта на Алцхаймер: Алцхаймер е рядка форма на това заболяване и започва преди 65-годишна възраст. Хората със синдрома на Даун са изложени на риск от ранна поява на Алцхаймер, тъй като остаряват по-рано. Обикновено първите симптоми при хората със синдром на Даун се проявяват в края на четиридесетте и началото на петдесетте години. При по-младите хора с болестта на Алцхаймер се наблюдават мозъчни аномалии.
Изглежда, че ранната форма на Алцхаймер е свързана с генетичен дефект на хромозома 14, а късната форма на Алцхаймер – не. Миоклонусът – потрепване или спазъм на мускул или група мускули – е по-често срещан при пациенти с ранна форма на Алцхаймер.
Късен стадий на болестта на Алцхаймер: То се среща при около 90% от пациентите с болестта на Алцхаймер, като започва след 65-годишна възраст. Среща се при около половината от хората над 85-годишна възраст, може да е наследствена или не. Късната деменция се нарича още спорадична болест на Алцхаймер.
Фамилна болест на Алцхаймер: Това е форма на болестта на Алцхаймер, която е изцяло генетична. Присъства в поне две поколения на семейството. Тази много рядка форма се среща при 1 % от пациентите с болестта на Алцхаймер. Тя започва много рано (през 40-те години) и е ясно генетично обусловена.
Как се диагностицира болестта на Алцхаймер?
Тъй като обикновено се разглежда като състояние, свързано със забравяне и старост, хората не мислят за болестта на Алцхаймер на първо място. Поради това може да се окаже възможно това заболяване да се установи едва в напреднал стадий. Забравянето прогресира с течение на времето и на този етап е по-лесно да се открие това заболяване. За лечението на болестта на Алцхаймер пациентът трябва да бъде наблюдаван дълго време и заболяването да бъде диагностицирано правилно. След поставянето на диагнозата на пациента може да се дадат лекарства, които да забавят хода на заболяването и да премахнат някои от тежките му симптоми.
Как се лекува болестта на Алцхаймер?
При лечението на болестта на Алцхаймер се използват различни видове лекарства за лечение на загубата на паметта, промените в поведението, проблемите със съня и други симптоми на болестта на Алцхаймер. Тези лекарства не спират заболяването, но могат да забавят симптомите за няколко месеца или дори години. Всички тези лекарства имат странични ефекти, които се забелязват при възрастните хора. 4 лекарства от 2 класа са специално одобрени за лечение на това заболяване. Холинестеразните инхибитори се използват за лечение на когнитивните симптоми. Те предотвратяват разграждането на химически предавател в мозъка, наречен ацетилхолин, който е важен за ученето, паметта и вниманието. Трудно е да се каже кое лекарство за кого ще действа най-добре.
Болестта на Алцхаймер може да се лекува, дори ако е открита късно. Докато лечението дава положителни резултати в случаите, когато тя е открита рано, лечението може да бъде успешно, когато е диагностицирана късно. На пациентите с болестта на Алцхаймер се препоръчва да използват лекарства за лечение. Трябва да се знае обаче, че лечението може да не доведе до пълно излекуване. Забавя се само протичането на симптомите. На пациента се дава възможност постепенно и самостоятелно да изпълнява ежедневните си дейности.
Пациентите трябва да изберат с лекаря си това, което е най-подходящо за тях. Съществува много малко терапия на болестта на Алцхаймер, включително лечение на поведенчески и психиатрични симптоми, свързани с болестта, като халюцинации, възбуда и проблеми със съня. Въпреки това някои лекарства могат да се прилагат като допълнение.
Това е лечението, което се прилага на пациента, за да се забавят симптомите на заболяването и да се премахнат някои от тях. Важно е да се знае, че не всяко забравяне е болест на Алцхаймер и няма окончателен метод за лечение.
Колко дълго живее пациентът с болестта на Алцхаймер?
Симптомите на болестта на Алцхаймер могат да варират по продължителност и скорост, а състоянието на човека може да се влоши с течение на времето. Средно човек с болестта на Алцхаймер преживява от четири до осем години от момента на поставяне на диагнозата, но в зависимост от други фактори може да живее до 20 години.
Как започва болестта на Алцхаймер?
Най-важният и първи симптом на заболяването е забравата. Човекът с болестта на Алцхаймер трудно си спомня информация, хора и събития от близкото минало. С течение на времето човек започва да забравя все повече и повече.
Как болестта на Алцхаймер изчезва?
За болестта на Алцхаймер няма ясно лечение. Въпреки това медикаментите, симптоматичното лечение и поведенческите методи на лечение допринасят за намаляване на ежедневните нужди на пациентите с болестта на Алцхаймер, като обличане, хранене, зъби, къпане, хигиена, опознаване на близките.
Какво се случва в последния стадий на болестта на Алцхаймер?
В последния стадий на болестта на Алцхаймер човек се нуждае от грижи. Той губи интерес към заобикалящата го среда. Има затруднения в общуването и вече не може да извършва самостоятелно физически действия.
*Съдържанието на страницата е само с информативна цел. Моля, консултирайте се с Вашия лекар за диагностика и лечение.
Какво е полезно за главоболието?

Може да се появи главоболие, понякога предизвикано от стрес, както и силно главоболие и ежедневието на човека може почти да спре. От време на време главоболието може да бъде с психологически произход, както и симптоми на неврологични разстройства. Не бива обаче да се забравя, че това състояние се характеризира като заболяване и е разстройство със свои разновидности.
Главоболието може да бъде облекчено у дома с помощта на методи, които описваме като естествени и прости методи. Ако обаче болката стане много силна, трябва да се направи консултация със специалист. Можем да изброим практическите методи, които са полезни при главоболие, както следва:
Консумация на вода: Консумацията на много вода помага за облекчаване и облекчаване на болката. Дехидратираният организъм може да предизвика главоболие. Ето защо, когато се изпитва болка, трябва да се консумира вода преди болкоуспокояващите. Не бива да се забравя, че средно два литра вода, които трябва да се изпиват дневно, имат защитен ефект върху здравето на организма. Вземането на душ също така отпуска тялото, а душът има способността да облекчава и премахва главоболието.
Студен компрес Може да е полезно да се приложи студен компрес за облекчаване на болката. Когато върху главата се постави мокра кърпа или пакет с лед, главоболието може да премине.
Приемане на кислород: Приемането на свеж въздух и доброто проветряване на околната среда е полезно при главоболие, защото осигурява прием на кислород в главата. Ще бъде много полезно да излезете навън, когато имате главоболие. Ако е възможно, може да се препоръча и ходене пеша.
Избягване на алкохола и тютюнопушенето: Тютюнопушенето може да причини болка в главата, затова отказът от пушене е полезен при главоболие. Алкохолът причинява много болки в главата, особено на следващия ден. Ако не се приема алкохол, болка не се изпитва. Митът, че пиенето на алкохол при главоболие облекчава болката, също не е верен.
Консумация на кофеин: Чаша турско кафе ще облекчи болката. Както с всичко останало обаче, с кофеина не трябва да се прекалява. Интензивните миризми могат да предизвикат болка. Препоръчва се да се избягват парфюмни продукти. Освен това ароматът на мента и лимон облекчава болката и отваря главата. Той може да се добави и към водата, която пиете.
Също така е известно, че акупунктурата облекчава болката. Натискът и масажът на някои специални точки по тялото намаляват болката в главата. Това са точките между двете вежди и в центъра на двете очи. Възможно е да се облекчи и облекчи леко или силно главоболие чрез масажиране на врата, слепоочията и челото. Ако главоболието е от типа на мигрена, се препоръчва лицето да спи в тъмна и тиха стая. Тъй като индивидът става много чувствителен по време на мигрена и тъмната, тиха среда има облекчаващ мигрената ефект.
Какви са видовете главоболие?
Ако главоболието не е причинено от основен здравословен проблем и се появява директно с картина на болка, това се нарича първично главоболие. Най-често наблюдаваните видове са мигрена, тензионен тип и кластърно главоболие. Съществуват много видове главоболие;
Главоболие от тензионен тип: То е често срещано в следобедните часове и въпреки че в началото реагира на болкоуспокояващи, по-късно може да стане нереагиращо. При пациенти, които дълго време приемат болкоуспокояващи, могат да се наблюдават стомашни и бъбречни заболявания, свързани с болкоуспокояващите. Поради това се препоръчва този вид болка да се лекува със специфични подходи на лечение, а не с болкоуспокояващи. Тези подходи за лечение могат да включват медикаменти за намаляване на напрежението и тревожността, упражнения за релаксация и психотерапия.
Клъстерно главоболие: То обикновено се проявява като силна болка зад очите. Болката обикновено идва на пристъпи с продължителност няколко дни, т.е. има тенденция да се струпва в определени моменти. Може да е придружена от зачервяване и сълзене на окото.
Мигрена: Мигрената също е много често срещано заболяване в обществото. Обикновено тя причинява едностранна и пулсираща болка. Възможно е да се наблюдават гадене и повръщане. Болката при мигрена може да бъде много силна и да доведе до сериозно намаляване на успеваемостта в училище и на работното място. При лечението на мигрена могат да се използват специални болкоуспокояващи, наречени триптани. Ако обаче лицето има чести пристъпи и поради тези пристъпи възникват проблеми в работата, училището и семейния живот, могат да се използват специални лекарства за мигрена. Тези лекарства са лекарства за кръвно налягане, наречени бета-блокери, и антиепилептични лекарства, наречени лекарства за епилепсия.
Гръмотевично главоболие: Това е вид болка, която се появява внезапно, внезапно и силно. Проявява се коварно, без никакви предупредителни признаци и продължава около 5 минути. То е свързано най-вече с кръвоносните съдове в мозъка и се появява поради проблеми, които трябва да се лекуват възможно най-скоро.
Главоболие при високо кръвно налягане: Това е силна болка, която съпътства кръвното налягане и трябва да се държи под контрол. Главоболието, дължащо се на високо кръвно налягане, обикновено е съпроводено с преобладаваща болка в тила. То е свързано с повишаване на кръвното налягане.
Какви са причините за главоболието?
Причините за болката варират в зависимост от нейния вид. Например при първичното главоболие, при генетично предразположени лица, факторите на околната среда създават активиране в мозъка. Това активиране предизвиква разширяване на мозъчните съдове и се освобождават химически вещества. Те стимулират нервите и се появява болка.
При вторичния тип главоболие могат да се наблюдават различни причини. Например: възпаление, износване на кръвоносните съдове, тумори, високо кръвно налягане са само някои от причините. Затова е много важно да се определи причината за този тип болка. Освен това главоболие може да се наблюдава и при жените по време на менструация. Освен това стресът също оказва значително влияние.
Лечение на главоболие
Това е неврологичен проблем и планът за лечение се изготвя от невролог. Днес има много медикаментозни лечения с доказана ефикасност при главоболие. Освен това през последните години беше разкрито, че електростимулацията на главата с прав ток е ефективно лечение на мигрена. При проведените проучвания главоболието може да се лекува в добра степен, като се научи човек да контролира собственото си тяло.
Поради тази причина се използват нови методи на лечение, които са научно доказани. В
допълнение към класическите методи на лечение се прилагат най-новите и актуални методи на лечение като
мозъчна стимулация и биологична обратна връзка. При лечението е необходимо да се работи съвместно с лекари невролози, психиатри и психолози. При пациента трябва да се прилага мултидисциплинарен метод на лечение. Тъй като тези болки и техните видове могат да бъдат причинени от много психологични разстройства и стрес, както и психичните проблеми могат да предизвикат главоболие и свързаните с него видове главоболие.
Редовните физически упражнения и редовното хранене са много важни. Редовните физически упражнения и редовното хранене често се препоръчват при лечението на видовете главоболие. За да се отърват от главоболието и свързаните с него видове главоболие, хората трябва да организират живота си по подходящ начин.
При лечението; неврохирургия, диетолог, физиотерапия и други отделения се консултират в зависимост от вида на вашето главоболие. Например, ако главоболието ви се дължи на притиснат нерв, екипът на неврохирургията може да премахне болката с проста интервенция върху този нерв. Главоболието на някои от нашите пациенти може да бъде причинено от храните, които ядат и пият. Особено болката на пациентите с мигрена може да бъде предизвикана от алкохол, шоколад, преработени храни и сирене. Откриването и премахването на такива състояния от диетата също може да доведе до значително намаляване на болката. Освен това физиотерапията може да се прилага особено при болки в опорно-двигателния апарат, например при главоболие, причинено от “калциране” във врата.
Какво е полезно за главоболието?
Главоболието може да бъде облекчено у дома с помощта на методи, които описваме като естествени и прости методи. Ако обаче болката стане много силна, трябва да се направи консултация със специалист. Можем да изброим практическите методи, които са полезни при главоболие, както следва;
Консумация на вода: Консумацията на много вода помага за облекчаване и облекчаване на болката. Дехидратираният организъм може да предизвика главоболие. Ето защо, когато се изпитва болка, трябва да се консумира вода преди болкоуспокояващите. Не бива да се забравя, че средно два литра вода, които трябва да се изпиват дневно, имат защитен ефект върху здравето на организма. Вземането на душ също така отпуска тялото, а душът има способността да облекчава и премахва главоболието.
Студен компрес Може да е полезно да се приложи студен компрес за облекчаване на болката. Когато върху главата се постави мокра кърпа или пакет с лед, главоболието може да премине.
Приемане на кислород: Приемането на свеж въздух и доброто проветряване на околната среда е полезно при главоболие, защото осигурява прием на кислород в главата. Ще бъде много полезно да излезете навън, когато имате главоболие. Ако е възможно, може да се препоръча и ходене пеша.
Избягване на алкохола и тютюнопушенето: Тютюнопушенето може да причини болка в главата, затова отказът от пушене е полезен при главоболие. Алкохолът причинява много болки в главата, особено на следващия ден. Ако не се приема алкохол, болка не се изпитва. Митът, че пиенето на алкохол при главоболие облекчава болката, също не е верен.
Консумация на кофеин: Чаша турско кафе ще облекчи болката. Както с всичко останало обаче, с кофеина не трябва да се прекалява. Интензивните миризми могат да предизвикат болка. Препоръчва се да се избягват парфюмни продукти. Освен това ароматът на мента и лимон облекчава болката и отваря главата. Той може да се добави и към водата, която пиете.
Също така е известно, че акупунктурата облекчава болката. Натискът и масажът на някои специални точки по тялото намаляват болката в главата. Това са точките между двете вежди и в центъра на двете очи. Възможно е да се облекчи и облекчи леко или силно главоболие чрез масажиране на врата, слепоочията и челото. Ако главоболието е от типа на мигрена, се препоръчва лицето да спи в тъмна и тиха стая. Тъй като индивидът става много чувствителен по време на мигрена и тъмната, тиха среда има облекчаващ мигрената ефект.
Вредно ли е да се използват болкоуспокояващи при главоболие?
Болкоуспокояващите обикновено се считат за невинни лекарства. Но те могат да причинят необратимо увреждане на органи като бъбреците и стомаха. Медикаментите не са пряко решение при лечението на главоболие. Ето защо трябва да се избягва продължителната и редовна употреба на болкоуспокояващи. Особено ако изпитвате необходимост да приемате болкоуспокояващи повече от веднъж седмично за главоболието си, трябва да се консултирате с лекар невролог.
Какво трябва да направя, когато детето ми има главоболие?
Главоболието при децата трябва да се изследва внимателно и бързо и да се открият всички основни опасни състояния. Въпреки че не е добре известно, мигрената е често срещано заболяване при децата и ако не се лекува, причинява сериозни проблеми в училище и с поведението. Към главоболието при децата трябва да се подхожда и да се лекува също толкова сериозно, колкото и при възрастните. За ефективно лечение детето трябва да бъде оценено по отношение на неврологичното и психичното здраве.
Трябва ли да се тревожа, ако имам главоболие?
Ако имате болка с една или повече от следните характеристики, незабавно отидете на неврологичен лекар: Ново главоболие, което не сте изпитвали преди, Главоболие, което е по-силно, отколкото някога сте изпитвали през живота си, Събуждане от сън през нощта с болка, гадене, повръщане. В този случай трябва да ви бъде поискано да направите мозъчно фолио. В редки случаи главоболието може да бъде предвестник на мозъчни тумори или кървене. В този случай трябва бързо да се направи образна диагностика на мозъка (ядрено-магнитен резонанс или томография) и да се направи заключение
Вярно ли е, че няма окончателно лечение на мигрената и че пациентите с мигрена страдат от болка цял живот?
Мигрената е заболяване, което може да се наблюдава както в младежка, така и в средна и напреднала възраст. Въпреки това някои хора могат да се оплакват от повече главоболия в определени периоди от живота си. Например мигренозните пристъпи са по-често срещани през 20-те и 50-те години. Следователно мигрената може да се счита за заболяване, което продължава през целия живот, но неговата тежест варира в зависимост от възрастта. Не съществува лечение, което напълно да премахне мигрената и да може да се приложи в рамките на един сеанс. Разполагаме обаче с много превантивни лечения за мигрена и когато тези лечения се прилагат редовно, човек може да води почти безболезнен живот. Ето защо най-важният факт, който пациентите с мигрена трябва да знаят, е, че да живееш с болка не е съдба.
*Съдържанието на страницата е само с информативна цел. Моля, консултирайте се с Вашия лекар за диагностика и лечение.
Какво представлява деменцията? Симптоми и лечение

По данни на Световната здравна организация се смята, че повече от 50 милиона души страдат от деменция. Тя е и седмата водеща причина за смърт в света. Това заболяване, което е особено характерно за възрастните хора, е една от важните причини за инвалидност и зависимост. По-специално болестта на Алцхаймер е най-разпространеният вид деменция. Тя влияе негативно върху паметта, мисленето и социалните умения и е много важно симптомите да се разпознават рано, за да се лекуват.
Какво представлява деменцията?
Заболяванията, свързани с деменция, често са свързани с възрастта. Към тях може да се добави и болестта на Алцхаймер. Болестта на Алцхаймер обхваща шестдесет процента от това състояние. Някои от заболяванията, изразяващи се в деменция, са следните;
- Съдова деменция, дължаща се на съдова оклузия
- Деменция, причинена от болестта на Паркинсон, сред неврологичните заболявания
- Тумори
- Хидроцефалия
- Деменция, дължаща се на недостиг на различни витамини
- Различни кръвни заболявания, анемия и др.
- Болест на Алцхаймер
- Деменция, дължаща се на хормонални нарушения
Какви са симптомите на деменцията?
Най-ярките симптоми на деменцията са забравянето на току-що съхранена информация. Освен това трябва да са нарушени поне две от следните функции, за да се счита, че човек има деменция;
- Памет
- Общуване и език
- Способност за фокусиране и внимание
- Преценка и преценка
- Визуално възприятие
Ако вие или вашите близки имате проблеми с паметта или нарушаване на гореспоменатите мисловни умения, може да се наложи да се свържете със специалист възможно най-скоро, за да разберете каква е причината.
Какви са етапите на деменцията?
Етапите на деменция са нивата, които показват развитието на болестта на даден човек през годината. Етапите на деменция могат да бъдат анализирани цялостно и подробно. Деменцията се развива по различен начин през годините. Тя варира в зависимост от пациентите. При прогресирането на заболяването се използват два вида скали. Те се определят изчерпателно с помощта на три скали и по-подробно с помощта на Скалата на Рейсберг за седемте стадия, разработена от д-р Бари Рейсберг от Нюйоркския университет. Можем да изброим тези етапи, както следва;
- Етап Без когнитивни нарушения: Няма отклонения в паметта и поведението на лицето. Тя не се забелязва от околната среда. Ако има някакво увреждане, човекът може да не се интересува от него.
- Стадий Много леко когнитивно увреждане: Когнитивните промени са едва забележими. Текущите събития могат да бъдат забравени. Забавянето на лични вещи на различни места става все по-често. На този етап проблемите със забравянето се възприемат като признак на старостта и се смятат за естествена последица.
- Етап Леко когнитивно увреждане: Когнитивните промени се усещат на умерено ниво. Събития, които са били смятани за естествени последици в предишните етапи, започват да влияят негативно върху живота на лицето. Промените започват да се забелязват от обкръжението на лицето. Лицето не се интересува от тези проблеми и започва да ги крие. Трудно е да се диагностицира заболяването в ранен стадий.
- Стадий на умерено когнитивно увреждане: Смята се, че това е началото на болестта на Алцхаймер. Човекът има проблеми с изчисленията. Започват смущения в рутинната работа и той/тя продължава да разпознава хората около себе си. Дори да бъде диагностициран, пациентът може да не приеме това положение. Напротив, настроението и раздразнителността се увеличават. Пациентът става затворен в себе си.
- Стадий на умерено тежко когнитивно увреждане: Счита се за умерено тежко ниво сред стадиите на деменция. Човекът започва да губи способността си да решава лични проблеми. Той/тя обърква моделите на събитията. Започва сериозно забравяне. Склонен е да обвинява другия човек за забравянето.
- Стадий на тежко когнитивно увреждане: Смята се за най-тежкото ниво сред стадиите на деменция. Те не могат да разпознават поведението си. Не могат да си спомнят имената на роднините си, но лицата им са познати. Лицето изпитва затруднения при осъществяване на основните си нужди и се нуждае от помощ. Лицето започва да се сблъсква с психологически проблеми, като например да си спомня събитие, което не се е случило, сякаш се е случило, и да има халюцинации.
- Много тежко когнитивно увреждане: Счита се за много тежко ниво сред етапите на деменция. Пациентът губи двигателни умения. Той/тя не може да задоволява основните си нужди без чужда помощ. С напредването на заболяването човек забравя да седи, да се храни и се приковава към леглото. Той/тя не може да задоволява нуждите си от тоалетна и инконтиненцията става все по-честа.
Как се лекува деменцията?
Много от формите на прогресираща деменция са нелечими. Съществуват някои начини за справяне със симптомите. Затова лечението на деменцията се състои в това да се контролират симптомите и да се подобри качеството на живот на пациента. Ако пациентът има съпътстващи проблеми като депресия, халюцинации, нарушения на съня, към лечението могат да се добавят и лекарства за тези проблеми, като могат да се използват лекарства като холинестеразни инхибитори и мемантин. Може да се наложи да се вземат някои мерки, за да могат пациентите с деменция да водят здравословен живот. Например, предметите, които могат да доведат до падане на пациента в къщата, могат да бъдат премахнати. В някои случаи може да се наложи остри инструменти да бъдат поставени извън обсега на пациента от съображения за безопасност.
Какво представлява деменцията?
Деменцията е група от симптоми, които засягат паметта, мисленето и социалните умения. Деменцията не е отделно заболяване. Напротив, има много видове. Най-разпространеният вид е деменцията на Алцхаймер, която е причина за около 60-80 % от всички деменции.
Едно и също ли е болестта на Алцхаймер и деменцията?
Много хора може да си мислят, че термините “болест на Алцхаймер” и “деменция” означават едно и също нещо. Неотдавнашните постижения в областта на неврологията и лечението обаче изясниха тази ситуация. Болестта на Алцхаймер и деменцията не са едно и също нещо. Болестта на Алцхаймер е форма на деменция.
Какво представлява атаката на деменция?
Деменцията се характеризира с увреждане на умствените функции, като например учене, памет, ориентация, езикови функции и личностни качества, и има отрицателно въздействие върху социалния и професионалния живот. Заболяването започва постепенно и има прогресивен характер.
Как да разпознаем деменцията?
За да се постави диагнозата деменция, трябва да са засегнати много когнитивни области. Увреждането на когнитивните области се отразява негативно на ежедневните дейности. Диагнозата деменция може да се обмисли, ако е налице сериозно влошаване на ситуации, като например отрицателно въздействие върху професионалния живот, използването на ежедневни приспособления, дейности, домакинска работа или лични грижи.
*Съдържанието на страницата е само с информативна цел. Моля, консултирайте се с Вашия лекар за диагностика и лечение.
Какво представлява епилепсията? Припадъци, видове и лечение
Епилепсията е неврологично заболяване, което е известно и като епилепсия. При това заболяване, което протича с епилептични припадъци, се появяват гърчове. Пациентът с епилепсия има различни симптоми по време на пристъп. Например, може да се наблюдава падане на земята, треперене и свиване на цялото тяло, загуба на съзнание. Това състояние, което е трудно да се разпознае отвън, се причинява от временна необичайна активност на нервните клетки в мозъка.
Епилепсията е много често срещано заболяване. Толкова много, че честотата на заболяването се посочва като 0,5 до 1 % сред общото население. Тя е известна като епилепсия. Заболяването се проявява с припадъци. Причината за тези припадъци е вид електрическо изтичане.
В електрическия ток, балансиран в нервните клетки в мозъка, се появяват необичайни движения. Тази ситуация създава ситуации като загуба на съзнание и невъзможност за контрол на тялото. Можем да изброим основните характеристики, както следва;
- Епилепсията е четвъртото по честота неврологично заболяване.
- Честотата на епилепсията не се различава при мъжете и жените и засяга хора от всички възрасти.
- Вместо епилепсия се използват и наименования като припадък и епилепсия.
- Епилепсията се характеризира с непредсказуеми припадъци и може да причини други здравословни проблеми.
- Епилепсията е спектърно заболяване с широк спектър от видове пристъпи и отговори на лечението, които варират при различните хора.
- Неправилното разбиране на епилепсията причинява трудности, които често са по-тежки от пристъпите.
Какви са видовете епилепсия?
Синдромите на епилепсията се характеризират с редица особености. Тези характеристики могат да включват симптоми, които са проблеми, които човекът забелязва. Също така признаците, които лекарят може да открие по време на прегледа или с лабораторни изследвания, помагат да се определи видът на епилепсията. Видовете епилепсия се определят според следните характеристики;
- Вид или видове пристъпи
- Възраст при появата на пристъпите
- Причини за припадъци
- Дали припадъците са наследствени
- Части на мозъка, включително
- Фактори, които предизвикват припадъци
- Колко тежки са пристъпите и каква е тяхната честота
- Модел на пристъпите в зависимост от времето на деня
- Специфични модели, наблюдавани на ЕЕГ (електроенцефалограма) по време на и между пристъпите
- Резултати от образни изследвания на мозъка, например магнитно-резонансна томография (МРТ) или компютърна томография (КТ)
- Генетична информация
- Други нарушения в допълнение към припадъците
- Възможността за подобрение или влошаване.
Видовете епилепсия, определени според тези характеристики, са следните;
Доброкачествена роландична епилепсия: Това е един от видовете епилепсия в детска възраст. Проявява се със симптоми като слюноотделяне от устата, събуждане от сън и невъзможност за говорене, свиване на устните на една страна. Заболяването обикновено се преодолява в юношеска възраст.
Доброкачествена епилепсия на окципиталния лоб: При този вид епилепсия, която е сред детските епилепсии, се наблюдават симптоми като нарушено зрение и задържане на вниманието дълго време.
Епилепсия на темпоралния лоб: Загубата на съзнание и странното поведение са най-ярките характеристики на тази епилепсия, която е един от видовете епилепсия, наблюдавани при възрастни.
Епилепсия на отсъствието в детска възраст: При този вид епилепсия, която често се наблюдава в начална училищна възраст, най-ярко изразената характеристика е отсъствието на съзнание, което може да продължи от 5 секунди до 1 минута.
Юношеска миоклонична епилепсия: Това е вид епилепсия, която се наблюдава в юношеска възраст. Симптомите са внезапни сутрешни сътресения и изпускане на ръката.
Епилепсия на фронталния лоб: Наречена е така, защото се появява в областта на фронталния лоб на мозъка. Пристъпите се появяват внезапно.
Доброкачествена фамилна детска епилепсия: Това е вид епилепсия, която се наблюдава при новородени бебета и обикновено е генетично обусловена.
Фоточувствителна фотоконвулсивна епилепсия: Това е рядък вид епилепсия. При тази епилепсия се наблюдава свръхчувствителност към светлина.
Детски спазъм: Наблюдава се преди 1-годишна възраст в кърмаческа възраст. Най-отчетливата характеристика е свиването на тялото напред и назад.
Какви са причините за епилепсията?
Епилепсията може да има много различни причини. В някои случаи причината за заболяването може да не бъде напълно установена. Най-общо причините за епилепсията са следните;
- Хипокампална склероза
- Инфекции на централната нервна система
- Мозъчни тумори
- Имуномедиирани възпаления
- Нарушения в развитието на мозъчните съдове
- Нарушения в развитието на мозъчните съдове
- Генетична предразположеност и наследствени заболявания.
Някои епилепсии се появяват в резултат на смущения в определена част на мозъка в резултат на електрическа активност, излъчвана от тази област. Като пример могат да се посочат мозъчните тумори и епилепсиите, които възникват в резултат на травми. При някои видове епилепсия няма увреждане в една област. Епилептичният пристъп започва внезапно в целия мозък. Епилепсиите, които започват в детска възраст, обикновено са от този тип. Типовете епилепсия се различават и при отделните хора, което също оказва влияние върху причините и причинителите на епилепсията. Защото не всяка епилепсия проявява едни и същи симптоми при човека.
Какви са симптомите на епилепсията?
Тъй като епилепсията засяга мозъчната система, тя може да наруши много функции, управлявани от мозъка. Симптомите на пристъпите могат да се проявят по различни начини. Симптомите на епилепсията включват;
- Временно объркване и непоследователност в поведението
- Нарушения на речта
- Краткосрочна загуба на съзнание
- Преживяване на психологически проблеми
- Неволни тремори
- Неконтролируеми движения на ръцете и краката
- Внезапно падане
Най-честият симптом по време на епилептичен припадък е загубата на съзнание. При епилептичен припадък загубата на съзнание е съпроводена с приплъзване на устата, въртене на главата, автоматични движения на ръцете и дланите. При по-сериозните пристъпи, които наричаме големи припадъци, се наблюдава падане на земята и силни контракции в тялото. В такива случаи може да се съпътства и от прехапване на езика или устните и незадържане на урина. При някои пристъпи, наблюдавани в детска възраст, може да се наблюдава само стрелкане с очи без контракции.
Най-честият симптом е загуба на съзнание, падане и конвулсии в тялото. Припадъците могат да се появят по време на дневен или нощен сън. Обикновено не се разпознава кога е признак на епилепсия.
Не е известно кога ще настъпят, но някои пациенти могат да усетят, че припадъците ще настъпят. При някои пациенти епилептичният пристъп може да се наблюдава и под формата на гмуркане без падане и конвулсии. Епилепсията може да се прояви с
много различни находки. Тези находки варират при отделните хора. Това, което трябва да се направи в този случай, е да се проведе лечение със специалист.
Как се диагностицира епилепсията?
За да се диагностицира епилепсията, е необходимо да се разбере как пациентът преживява пристъпите. Затова трябва да се определи подробно какво се преживява по време на пристъпите. Освен това,
ако има съмнение за пристъп, електрическите вълни се записват с електроенцефалография (ЕЕГ). Други диагностични тестове са ядрено-магнитният резонанс (ЯМР) и компютърната томография на мозъка (КТ).
За да се разбере видът на епилепсията, е необходимо да се разбере как и колко често се появяват пристъпите. Днес мобилните телефони могат да помогнат в тази ситуация. Видеозаписът на момента на припадъка може да позволи на лекаря да види как се случва припадъкът.
Как се лекува епилепсията?
Епилепсията е заболяване, което може да се контролира с подходящи методи на лечение. Днес съществуват много усъвършенствани методи за лечение. Въпросът как да се лекува епилепсията може да получи различен отговор в зависимост от епилептичните пристъпи, които изпитва пациентът. Най-общо обаче методите за лечение на епилепсия могат да бъдат изброени, както следва;
- Лечение с медикаменти
- Хирургично лечение
- Диетична терапия
- Приложения на устройства за невростимулация
- Допълнителни здравни подходи
- Клиничните изпитвания са под формата на.
Прилага се различно медикаментозно лечение в зависимост от различните видове пристъпи. Подходът с максимална доза на едно лекарство е подходът, основан на лекарственото лечение. Кетогенната диета е диета, съдържаща високо съдържание на мазнини, ниско съдържание на протеини и ниско съдържание на въглехидрати, която е ефективна за възстановяването на пациентите.
Най-важната стъпка в лечението на епилепсията е диагностицирането на епилепсията. След поставянето на диагнозата се определя кои видове епилепсия се включват в епилепсията. След като се определят видовете епилепсия, се прави опит епилепсията да бъде лекувана в съответствие с видовете епилепсия. Един от най-важните начини на лечение при лечението на видовете епилепсия в рамките на видовете епилепсия е кетогенната диета. Освен това при видовете епилепсия трябва да се използват подходящи дози и подходящи лекарства. Другата възможност за лечение е операция при епилепсия, която може да се извърши при подходящи видове епилепсия и подходящи пациенти.
Какво трябва да се направи по време на епилептичен пристъп?
В ежедневието пациентите с епилепсия могат да получат пристъпи навсякъде и по всяко време. Много е важно да разполагате с информация за това какво да правите по време на епилептичен пристъп. Ето кои са нещата, които трябва да направите, когато видите, че някой има пристъп;
- На първо място е необходимо да сте спокойни. След това първото нещо е да поставите пациента в положение, в което няма да си навреди.
- Не трябва да се правят опити за спиране на принудителните неволеви движения на пациента.
- Не се опитвайте да затваряте челюстта на пациента или да изплезвате езика му.
- Ако пациентът носи тесни и неудобни дрехи, те трябва да бъдат свалени или разхлабени.
- Пациентът не трябва да пие вода. Защото това може да доведе до удавяне на пациента.
- Не трябва да се образуват тълпи в непосредствена близост до пациента.
- Трябва да се знае, че това е временно и трябва да се спазва, като пациентът се оставя сам.
На какво трябва да обърнат внимание пациентите с епилепсия?
За хората с епилепсия е много важно да знаят за състоянието си. Най-важната стъпка в борбата с това заболяване е да се разпознават болестта и пристъпите. Можем да отговорим на въпроса на какво трябва да обърнат внимание пациентите с епилепсия по следния начин;
- Приемайте редовно и навреме лекарствата, предписани за лечението Ви.
- Избягвайте твърдите подове, в случай че паднете.
- Носете със себе си карта, в която е посочено, че имате епилепсия.
- Не заключвайте вратата, когато се къпете.
- Избягвайте прекомерната светлина.
- Не губете съня си. Не се изморявайте прекалено.
- Вземете предпазни мерки, за да избегнете удари с глава при внезапно падане.
- Не шофирайте, ако пристъпите Ви продължават и винаги питайте Вашия лекар дали е добре, преди да шофирате.
Въпреки че пълното излекуване на епилепсията не е възможно при всички пациенти, при повечето от тях пристъпите могат да бъдат контролирани чрез лечение. Въпреки това пациентът трябва да бъде под постоянен медицински контрол и ходът на заболяването трябва да се следи внимателно.
По време на епилептичен пристъп е много важна първата намеса на хората около пациента. Трябва да се избягва извършването на неща, които могат да навредят на човека.
Епилепсия Пристъп
Епилептичният припадък възниква в резултат на необичайна електрическа активност, която започва едновременно от една или всички части на мозъка. След тази активност мозъчните функции са частично или напълно нарушени за известно време. Припадъците обикновено продължават няколко минути, но ако продължат повече от 5 минути, трябва да се извика линейка и да се потърси спешна болница. Въпреки че пациентите се събуждат след припадъка, може да е необходимо дълго време, за да се възстановят напълно.
- Редовен сън
- Избягвайте алкохолни напитки
- Не гледайте телевизия за дълги периоди от време или в непосредствена близост
- Когато влизат в морето, морската вода не трябва да надвишава височината на коленете.
- Избягвайте честата консумация на кофеинови напитки, като чай, кола и кафе.
- Да не се използват моторни превозни средства, докато епилептичният пристъп не приключи.
- Редовна употреба на лекарства
- Те трябва да се пазят от стрес.
Кога трябва да се потърси специалист при епилепсия?
В случай на епилептичен припадък е необходимо незабавно да се консултирате с невролог. По време на епилептичен припадък трябва да се отстранят нещата около пациента, които могат да навредят на човека по време на епилептичен припадък, без да се намесват.
Какво представляват лекарствата за епилепсия?
Съществуват много лекарства за епилепсия. Най-често използваните лекарства за лечение на епилепсия и епилептични припадъци са тези, които съдържат активните съставки валпроева киселина, карбамазепин, фенитоин, леветирацетам, ламотрижин и топирамат. Тези лекарства потискат пристъпите, като спират необичайните електрически разряди в мозъка.
*Съдържанието на страницата е само с информативна цел. Моля, консултирайте се с Вашия лекар за диагностика и лечение.
Какво представлява мозъчният инфаркт (инсулт)?
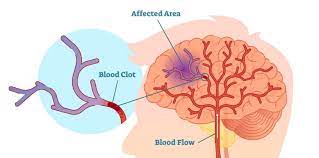
Инсулт; Това е състояние, при което тялото не може да изпълнява познавателните си функции в резултат на запушване на артериите, захранващи мозъка.
Как се получава инсулт?
Инсултът определя нарушенията, които възникват в мозъка поради проблеми в мозъчните съдове. Съдовите заболявания са водещата причина за смърт в нашата страна. Мозъчно-съдовите заболявания са втората по честота причина за смърт след сърдечно-съдовите запушвания. Освен че причиняват смърт, инсултите са и сред причините за тежка инвалидност, неработоспособност и нужда от грижи.
По-специално, парализите, които настъпват след инсулт, т.е. отслабването на даден крайник на тялото, са доста често срещани и значително засягат работоспособността на човека.
Какви са видовете инсулт?
Съществуват някои подтипове инсулти
; те се наричат оклузии и кръвоизливи.
При оклузията по различни причини се запушва съд в мозъка и се нарушава мозъчното кръвообращение.
При кръвоизливите кръвта изтича от съда в мозъчната тъкан.
Какви са симптомите на инсулт?
Независимо от причината, симптомите на инсулта са сходни.
Те са;
- Слабост, т.е. парализа
- Нарушение на речта, т.е. афазия
- Зрителни и други увреждания на възприятията
- Нарушения на равновесието и походката
- След някои инсулти когнитивните функции могат да бъдат нарушени и да се появи деменция.
Как се лекува инсулт?
Лечението на инсултите вече е “спешно”, както и на инфарктите. По тази причина инсултите вече се наричат “мозъчни атаки или мозъчни кризи”.
Новоразработените методи за лечение сега се опитват да разтворят съсирека, който причинява мозъчна оклузия, и да предотвратят предизвиканото от мозъчната оклузия намаляване на притока на кръв към мозъка и увреждане на тъканите.
Този нов метод на лечение може да се прилага само през първите 3 часа. Ето защо отсега нататък пациентите с инсулт трябва да бъдат транспортирани до службите за спешна помощ също толкова бързо, колкото и при инфаркт, и да се използват техники за изобразяване на мозъка, за да се определи дали инсултът се дължи на съдова оклузия или на мозъчен кръвоизлив.
Ако става въпрос за инсулт, дължащ се на съдова оклузия, и пациентът може да бъде адаптиран към това лечение в рамките на първите 3 часа, може да се приложи лечение за разтваряне на съсирека. Ето защо при това лечение за разтваряне на съсиреци се е появил изразът “времето е мозък”. Всяка изгубена секунда води до необратими увреждания на мозъка.
*Съдържанието на страницата е само с информативна цел. Моля, консултирайте се с Вашия лекар за диагностика и лечение.
Мускулните заболявания
могат да се развият както по биологични, така и по генетични причини. Причината не е точно известна.
Какво представлява мускулното заболяване?
Мускулни болести (миопатия) Мускулните болести (миопатия) са заболявания, дължащи се на заболяване на мускулните влакна, като най-често се наблюдава мускулна слабост, изтъняване, понякога болка или спазми. Миотонична дистрофия: Миотонична дистрофия: Миотоничната дистрофия е най-често срещаното наследствено заболяване на мускулите в зряла възраст.
Кое е най-често срещаното и добре познато мускулно заболяване? Най-често срещаното мускулно заболяване е мускулната дистрофия на Дюшен при генетично обусловени пациенти и миастения гравис и възпалителен миозит при негенетично обусловени пациенти.
Възможно ли е да се предотврати мускулно заболяване?
Въпреки че понастоящем не е възможно да се предотвратят генетичните мускулни заболявания, с помощта на медикаменти е възможно само да се забави скоростта на заболяването, т.е. да се забави протичането му. При негенетичните мускулни заболявания възстановяването е по-възможно.
Възможно ли е да се лекува мускулно заболяване?
Възможно е лечение на негенетични мускулни заболявания. Генетичните (наследствени) мускулни заболявания обикновено се наблюдават при деца, юноши и възрастни пациенти и рядко при възрастни хора. Когато има нарушение на походката при деца и юноши, първо трябва да се помисли, че е налице наследствено заболяване.
Кои методи се използват при лечението на мускулни заболявания?
При лечението могат да се приложат обикновени лекарства, кортизон, IVIG или обмен на кръв. При някои пациенти се прилага и превантивно лечение, което може да продължи дълго време. Тези лечения се прилагат, след като е диагностициран типът на мускулното заболяване на пациента. Защото някои мускулни заболявания могат да бъдат свързани с липсващи вещества в организма. Когато това липсващо вещество се попълни в организма, заболяването може да се лекува и продължителността на живота да се удължи.
Как се диагностицират мускулните заболявания?
При поставянето на диагнозата са необходими преглед, кръвни изследвания и ЕМГ тестове.
Какви са симптомите на мускулното заболяване?
Заболяването на мускулите е свързано с органите, които осигуряват силата ни. Тези органи са гръбначният мозък, нервите, излизащи от гръбначния мозък, и мускулите, захранвани от тези нерви. То може да бъде основно заболяване на мускула, както и на изходните точки на нервите, контролиращи тези мускули в гръбначния мозък, или на точките на среща с мускула. Резултатите могат да варират и в зависимост от мястото на възникване на заболяването. Общата находка при всички тях е слабост. Обикновено мускулните заболявания се проявяват като затруднения при ходене. В някои случаи към тези симптоми се добавят и симптоми като спадане на клепачите и ограничаване на движенията на очите. В редки случаи се засягат и сърдечните и дихателните мускули. Затова е необходимо да се проследяват и да се вземат предпазни мерки, преди тези състояния да се появят или да прогресират.
*Съдържанието на страницата е само с информативна цел. Моля, консултирайте се с Вашия лекар за диагностика и лечение.
Какво представлява МС (множествена склероза)?
Множествената склероза (МС) е заболяване, което се проявява, когато имунната или защитната система на тялото ни уврежда нервната система (главния и гръбначния мозък) и я атакува като чужда.
Обикновено нервната ни система се намира в скрита среда, далеч от имунната система. По причини, които не можем да разберем напълно, обаче имунната ни система, която е извън контрол, атакува собствената си нервна система и причинява увреждания. В зависимост от мястото на увреждането оплакванията и симптомите са различни. Тъй като МС е заболяване на имунната система, при хората, диагностицирани с МС, често могат да се наблюдават и други заболявания на имунната система.
Таблица. Други заболявания, често свързани с МС
- Щитовидната жлеза/гоитре
- SLE
- M. Gravis
- D. Захарен диабет/захарно заболяване
- Анкилозиращ спондилит
- Възпалително заболяване на червата
- Склеродермия
- Болест на Бехчет
Какви са симптомите на МС?
- Най-честият начален симптом на заболяването са сетивните оплаквания. Обикновено те са под формата на изтръпване, мравучкане и боцкане, а не на изтръпване на ръцете и краката. Сетивните симптоми се появяват при 50-70% от пациентите като непосредствени симптоми.
Сензорни симптоми:
- Изтръпване
- Изтръпване
- Пирони и игли
- Неговият спад
- Напрежение
- Чувство на изтръпване
- Усещане за ходене по пясък
- Сърбеж
- Изгаряне
- Електрификация
- Внезапен електрически удар в лицето
- То може да бъде под формата на внезапен електрически удар от врата до гърба и краката.
- След сетивните оплаквания двигателните дефицити са най-честата проява. Симптомите, свързани с проблеми със силата или мощта, първоначално се проявяват при 32-40 % от пациентите, но с течение на годините 60 % от пациентите страдат от различна степен на загуба на сила. Това може да бъде под формата на директна загуба на сила в даден крайник или под формата на “тежест”, “скованост”, “съпротивление” или “болка”. Тези симптоми често започват от краката.
- Третата проява е загуба или увреждане на зрението (оптичен неврит = възпаление на зрителния нерв). Това е първоначалният симптом при 15-20 % от пациентите. Обикновено започва като отслабване на едностранното зрение. Замъгленото зрение е съпроводено от дискомфорт от светлината и болка в очите при движение на очите. Към това състояние често се добавя и загуба на цветно зрение. Може да се появи черно-бяло зрение. Зрителният нерв може да бъде засегнат от възпаление на началото на зрителния нерв точно зад очната ябълка (папилит) или може да засегне по-отдалечени части на нерва, след като той напусне окото (ретробулбарен неврит). Въпреки тези ефекти слепотата е рядкост.
Зрителният нерв може да бъде засегнат самостоятелно, като първоначален симптом, или може да бъде засегнат в късен стадий при хора с МС. В някои случаи рискът от развитие на МС се увеличава, когато зрителният нерв е засегнат първи или когато заболяването се прояви с първото засягане на зрителния нерв: Рискът от развитие на МС е висок (36%), ако
се прояви при жени на възраст между 20 и 40 години, ако тестът за олигоклонални ленти в гръбначномозъчната течност е положителен, ако е рецидивиращ и ако се наблюдават плаки в мозъка при изобразяване с eMaR. За разлика от това, рискът е по-малък от 6 % в случай на нормален МРТ на мозъка и отрицателен тест за олигоклонална лента.
Симптомите, които могат да доведат до появата на МС, особено при млади хора, могат да бъдат изброени по следния начин:
- Едностранна загуба на зрение
- Непълно увреждане на гръбначния мозък
- Внезапна силна болка от електрически удар в лицето
- Прекомерна умора с неизвестна причина
- Неврологични оплаквания, чувствителни към топлина, които се засилват в жегата
Какво представлява атаката на МС?
Непредсказуемата поява на симптомите на МС в отделни моменти се нарича пристъп. Това е появата на една или повече от клиничните находки в продължение на поне 24 часа и продължаването на поне 1 месец между тях. Пристъпите могат да продължат с часове, дни, седмици и месеци. Обикновено те са последвани от период на възстановяване. Въпреки че пристъпите варират в зависимост от пациента и вида на заболяването, кога и колко често ще се появяват, не може да се предвиди предварително.
Временни/моментни симптоми
Те са краткотрайни, внезапно появяващи се и изчезващи симптоми, които обикновено не се наричат пристъпи и се повтарят по подобен начин. Продължителността им е между 30 секунди и 2 минути.
- Внезапна болка в лицето
- Внезапни контракции на мускулите
- Внезапно нарушение на говора
- Внезапна атака на сърбеж
- Свиване от едната страна
- Намален мускулен тонус
- Внезапно изразяване и нарушена реч
- Внезапни конвулсии в ръката и крака
Какво предизвиква пристъпите на МС?
1) Вирусни инфекции
2) Както физическият, така и психологическият стрес могат да причинят влошаване на МС. Въпреки това пристъпите на МС могат да намалеят при силен стрес. В Израел, който е бил под постоянна заплаха от ракети SCUD по време на Войната в Залива, обострянията и пристъпите са намалели значително през този период.
3) Хирургия или анестезия
4) Повишена телесна температура. Въпреки че не предизвиква директно пристъп, тя може да причини временно (фалшиво) влошаване. По време на гореща вана може да се увеличи изтръпването, мравучкането и слабостта в тялото или замъгленото зрение.
5) пътнотранспортни произшествия: Доказателствата за нападение не са много силни.
6) Въпреки че броят на пристъпите намалява по време на бременността, рискът от пристъпи може да се увеличи след раждането поради хормоналните промени, стреса и изтощителните грижи за новороденото. Въпреки това, дори и да има пристъпи, свързани с бременността, те не водят до дългосрочно негативно натрупване. Според някои данни бременността може дори да доведе до благоприятно развитие.
Каква е възрастта на поява на МС?
В много проучвания възрастта на поява на МС е 29-32 години. При жените най-често възрастта на начало на заболяването е с 5 години по-ранна, отколкото при мъжете. При първичния прогресивен тип възрастта на поява е малко по-висока – 35-39 години. При 5 % от пациентите възрастта на начало на заболяването е под 8 години и над 70 години.
Каква е връзката между МС и инфекциите?
Въпреки че се предполага, че много вирусни инфекции причиняват МС, не е сигурно, че тя възниква непосредствено след инфекцията. Този дебат съществува от много години и изглежда продължава. Сканирането на инфекциите, резултатите от аутопсиите и други проучвания дават противоречиви резултати. Приема се, че вирусите съблазняват имунната система и предизвикват атака върху погрешна цел. Вирусите включват бяс, херпес симплекс, херпес вирус и вируса на Епщайн Бар. Напоследък човешкият херпесен вирус-6, вирусът на Епщайн Бар и хламидийната пневмония привличат интерес като възможни причинители на МС. Все още обаче не е казана последната дума за влиянието на микробната инфекция върху МС.
Дали МС е генетично предавано заболяване?
Фактът, че множествената склероза се среща значително по-често при еднояйчни близнаци, е най-ясното доказателство за генетично влияние. Докато МС се среща при 24 от 100 еднояйчни близнаци, МС е открита при 2,4% от близнаците, родени от различни яйцеклетки. Това означава, че МС се среща 10 пъти по-често при еднояйчни близнаци. Мозъчните образи (eMaR) или други методи за изследване могат да открият нарушения, които могат да се появят при МС, при братя и сестри близнаци, които нямат оплаквания. Като цяло вероятността МС да бъде открита или да се появи при роднина от първа степен на пациенти с МС е 20 %. МС обаче не е само генетично заболяване. То възниква при взаимодействието на генетични ефекти и причини от околната среда.
Как се диагностицира МС?
Диагнозата се поставя въз основа на неврологичната анамнеза, резултатите от прегледа и изследванията, както при много други заболявания. В миналото са разработени различни диагностични критерии за поставяне на окончателна диагноза и тези критерии частично се променят с течение на времето, когато се получава нова информация. Новите диагностични критерии бяха преразгледани през 2005 г. Според тези критерии диагнозата окончателна МС, вероятна МС или диагноза се изключва. Общата идея се основава на разпространението на симптомите и признаците по отношение на времето и района. В ранните етапи на заболяването пациентите, които не отговарят на диагностичните критерии, са били объркани. В някои случаи има пристъп с клинични симптоми, но при изобразяването с eMaR се откриват дифузни плаки. Въпреки че това състояние не е директно наречено МС, то се нарича клинична изолирана картина на заболяването.
Често срещана грешка е, че ярките зони, които понякога се откриват случайно при изобразяване на eMaR, се приемат прекалено често за еквивалентни на МС. Клиничните симптоми също трябва да са съвместими с МС. Тези образи се наблюдават често при пациенти с чести главоболия (мигрена), при възрастни хора и при някои заболявания, засягащи съдовата стена (синдром на Шьогрен, саркоидоза, системен лупус еритроматозус, полиартериит нодоза, болест на Бехчет).
Ако след поставянето на диагнозата МС се появи състояние с червен флаг или светлина, диагнозата трябва да се преразгледа. В този случай трябва да се изследват и други заболявания, различни от МС: 1. фамилна анамнеза за неврологично заболяване, 2. плаки в долните части на гръбначния мозък, но не и в главния мозък, 3. придружаваща болка в гърба, 4. находки, свързани само с определен регион, 5. начало на заболяването над 60-годишна възраст или под 15-годишна възраст и 6. прогресиращо заболяване. Ако са налице тези признаци, трябва да се търсят други заболявания, преди да се приеме диагнозата МС.
Каква е причината за МС?
Според настоящите ни познания не е установена конкретна причина за МС. Въпреки че в различни проучвания са предложени много различни причини (предишни вирусни инфекции, някои токсични вещества от околната среда, хранителни навици, географски фактори, нарушения в защитната система на организма…), нито една от тях не е установена като окончателна причина. Днес се приема, че съществува генетично/фамилно предразположение към болестта и че болестта се проявява, когато към това генетично предразположение се добавят условията на околната среда и други причини.
Как се лекува МС?
МС могат да бъдат обобщени като атакуващо лечение, превантивно лечение, специфично за проблема лечение и допълващо лечение.
Лечението на атаката е медикаментозно.
Профилактично лечение; Това са лечения, използвани за намаляване на честотата и тежестта на пристъпите или на уврежданията/язвите, оставени от пациенти, диагностицирани с определен вид МС.
Специфично за проблема лечение; Съществува лечение на проблеми, които са различни в началото или в хода на МС, които могат да се наблюдават без никакво заболяване или които са пряк резултат от МС. Те включват лечение на депресия, умора, забравяне, безсъние, мускулна скованост, проблеми с уринирането, сексуални проблеми и други възникнали проблеми.
Допълнителни терапии; Това лечение може да бъде определено като диета, билково лечение, промени в моделите на ежедневието, упражнения (йога, упражнения за релаксация).
*Съдържанието на страницата е само с информативна цел. Моля, консултирайте се с Вашия лекар за диагностика и лечение.
Какво представлява болестта на Паркинсон? Симптоми и лечение
Болестта на Паркинсон, наричана често “тремор”, е прогресивно заболяване на нервната система, което оказва значително влияние върху стандарта на живот поради увреждане на мозъчните клетки. Началото му е пропорционално на симптомите на нарушение на двигателната система и Паркинсон е рано лечимо заболяване. Това заболяване, което обикновено се наблюдава през 60-те години, може да се появи и в по-ранна възраст. Днес се наблюдава, че то става все по-често срещано с удължаването на средната продължителност на живота.
Какво представлява болестта на Паркинсон?
Паркинсон е наименованието на заболяването, което се проявява с намаляването и увреждането на допамин-секретиращите клетки на мозъка в напреднала възраст, което води до двигателни нарушения и неволеви движения. Болестта на Паркинсон е бавнодвижещо се двигателно разстройство, което прогресира със загуба на мозъчни клетки и е по-често срещано при мъжете, отколкото при жените. Това заболяване е лесна за овладяване болест. Заболяването, което се проявява в напреднала възраст, се среща най-вече между 40 и 70 години. Честотата на това заболяване сред населението на възраст 65 и повече години е около 1 %.
Какви са симптомите на болестта на Паркинсон?
Паркинсон е бавно прогресиращо невродегенеративно заболяване. Началото му е пропорционално на симптомите на нарушение на двигателната система. Тези симптоми са следните;
- Треперене на ръцете
- Тремор, започващ от палеца
- Невъзможност за размахване на ръцете
- Невъзможност за ставане от леглото
- Бавен напредък при ходене
- Падания при възрастните хора
- Слабост на движенията и нарушено равновесие
С течение на времето тя се проявява с причини като навеждане напред. Това е и заболяване, което ограничава движението. В началото тежкото протичане на заболяването често се свързва с нормалния процес на стареене, депресия или ставни нарушения.
Какви са причините за болестта на Паркинсон?
Най-важната причина за болестта на Паркинсон е напредналата възраст и се проявява след 65-годишна възраст. Това заболяване обаче не се среща при всеки възрастен човек. При проведените изследвания тя е по-често срещана при мъжете и е установено, че възниква по различни причини в двигателните фактори на мозъка.
Според изследванията живеещите на село, в селските райони и пушачите са изложени на по-висок риск от развитие на това заболяване, но този риск може да бъде леко намален при лицата с висока консумация на кафе.
Как се лекува болестта на Паркинсон?
Паркинсон е заболяване, което пациентите не могат да разберат и изразят напълно. Те се опитват да го обяснят въз основа на ситуациите, които преживяват. Ранното диагностициране е много важно при Паркинсон. Тя се отразява положително на качеството на живот. Паркинсоновата болест е лечимо заболяване. Разполагаме с различни методи на лечение и различни лекарствени възможности. Приспособяваме ги в зависимост от възрастта и другите заболявания на нашите пациенти. При някои пациенти имплантирането на мозъчен пейсмейкър дава много положителни резултати и всяко лечение е индивидуално.
Какво означава болестта на Паркинсон?
Болестта на Паркинсон е заболяване, което причинява хронична и постоянна дисфункция в резултат на нарушение на движението на невроните в мозъка.
Кои са първите симптоми на болестта на Паркинсон?
Началото е свързано със симптоми на проблеми с двигателната система. Наблюдават се симптоми като намалена мимика, говорът става обикновен и изкривен, туловището започва да се накланя леко напред, тремор, болка.
Как трябва да се хранят хората с болестта на Паркинсон?
Пациентите с Паркинсон трябва да обръщат специално внимание на диетата си. Най-голямото оплакване е от запек. Със забавянето на функциите на организма се забавят и червата. Трябва да се консумират храни с фибри. Необходима е ежедневна консумация на кисело мляко, консумация на пресен бакла, колоездене и физически упражнения. Тези условия не лекуват болестта на Паркинсон самостоятелно, а само подпомагат лечението.
Убива ли болестта на Паркинсон?
Болестта на Паркинсон е заболяване, което се развива бавно. Когато симптомите се проявят, заболяването става по-тежко. Болестта на Паркинсон може да бъде фатална, тъй като е заболяване, което оказва негативно влияние върху мозъка. Поради това заболяването може да се нарече фатално заболяване.
*Съдържанието на страницата е само с информативна цел. Моля, консултирайте се с Вашия лекар за диагностика и лечение.
Какво е пристрастяване?

Пристрастяването има поведенчески, социални, биологични и генетични причини, но нито една от тях не е достатъчна, за да обясни самото пристрастяване. Въпреки че има много фактори за превръщането на употребата на вещества в зависимост, тя е основно биологичен процес. Психичните характеристики на лицето, генетичната предразположеност, факторите на околната среда, достъпността на веществото, структурата на семейството, социалната среда и културните характеристики са най-важните фактори за започване на употребата на вещества и превръщането ѝ в зависимост.
Пристрастяване; дадено вещество има отрицателен ефект върху живота и здравето и води до невъзможност човек да се спре, след като започне да го употребява. Това се нарича пристрастяване.
Пристрастяването е мозъчно заболяване и трябва да се лекува.
При лечението на пристрастяването трябва да се изготви индивидуален план за лечение с помощта на специализиран екип и мултидисциплинарна перспектива.
Важно е да се помни, че пристрастяването не е съдба и може да се лекува.
КАКВИ СА ПРИЧИНИТЕ ЗА ПРИСТРАСТЯВАНЕТО?
Пристрастяването има поведенчески, социални, биологични и генетични причини, но нито една от тях не е достатъчна, за да обясни самото пристрастяване. Въпреки че има много фактори за превръщането на употребата на вещества в зависимост, тя е основно биологичен процес. Психичните характеристики на лицето, генетичната предразположеност, факторите на околната среда, достъпността на веществото, структурата на семейството, социалната среда и културните характеристики са най-важните фактори за започване на употребата на вещества и превръщането ѝ в зависимост.
КАК СЕ РАЗВИВА ПРИСТРАСТЯВАНЕТО?
По пътя към пристрастяването хората преминават през различни етапи.
- Есе
- Социална употреба
- Злоупотреба
- Пристрастяване (Разстройство на употребата)
Лицето смята, че може да контролира употребата на веществото, която му се струва проста в процеса на пробна употреба и последващо развитие поради първоначалното му любопитство към веществото, и че може да се откаже, когато пожелае. След известно време обаче употребата излиза извън контрол и лицето започва да употребява повече вещества, отколкото е планирало и очаквало.
Дори и да се полагат многократни усилия за отказване или контролирана употреба на веществото, не може да се постигне положителен резултат. Предлагането на веществото, времето, отделено за употребата на веществото, и дългият период от време, прекаран в стремеж да се отърве от зависимостта и да се отърве от последиците от нея, водят до нарушаване на ежедневната работа, липса на време за семейството и пренебрегване на семейството, което води до съществуването на постоянно състояние на конфликти и дискусии.
Рискът от развитие на зависимост варира в зависимост от вида на използваното вещество, чистотата на веществото, както и от физическата и психическата структура на лицето, което го използва.
С появата на пристрастяването се навлиза в порочен кръг и единственото решение е лечението на болестта
КАКВА Е ВЪЗРАСТТА НА ПОЯВА НА ПРИСТРАСТЯВАНЕТО?
В много страни се провеждат проучвания за възрастта на възникване на пристрастяването, като се използват различни статистически методи. В Турция резултатите от проучването ESPAD, което има за цел да изследва профила и честотата на употреба на наркотични вещества сред младите хора на 16-годишна възраст, които продължават образованието си в 6 провинции, избрани от различни географски региони през 2003 г., показват, че възрастта на пристрастяване намалява.
КАКЪВ Е БИОЛОГИЧНИЯТ АСПЕКТ НА ПРИСТРАСТЯВАНЕТО?
Една от най-важните причини за наблюдаваните индивидуални различия в отговора към лекарствата са полиморфизмите.
Известно е, че много мозъчни области, като вентралната тегментална зона,
известна като център за възнаграждение на мозъка, фронталната кора, отговорна за много функции на мозъка, като разсъждаване, вземане на решения, контрол на импулсите, амигдалата, отговорна за управлението на емоциите, Nucleus Accumbens и Striatum, свързани с ученето, са отговорни за
развитието на пристрастяването. На всеки етап от развитието на пристрастяването настъпват промени в различни части на мозъка, така че развитието на пристрастяването е много сложен процес.
Обикновено стимулите, които ни доставят удоволствие, като изкуство и хранене, предизвикват увеличаване на допамина в
центъра за възнаграждение на мозъка. Злоупотребата с наркотични вещества също води до освобождаване на голямо количество допамин от центъра за възнаграждение. Този отделен допамин кара човека да изпитва удоволствие.
При нормални обстоятелства човек има много цели и трябва да избере някои от тях. Появата на целите, тяхната оценка и изборът на действие са свързани с фронталната кора. Един от важните аспекти на пристрастяването е, че изборът на тези цели често се ограничава до целите, свързани с веществото. Освобождаването на допамин, предизвикано от приема на вещества, с течение на времето влияе на фронталната кора, което води до вземане на погрешни решения и ограничаване на избраните действия до употребата на вещества. В същото време допаминът засяга и свързаните с ученето области на мозъка, като Nucleus Accumbens и Striatum, което води до нарушена способност за учене. Хората, които развиват зависимост към веществата, развиват и увреждане на способността си да учат, записват и запомнят нова информация. Повтарящото се и прекомерно освобождаване на допамин също така пречи на хората да се наслаждават на храненето, изкуството и музиката, които са известни като естествени награди и обикновено носят удоволствие на човека.
ГЕНЕТИЧНА ЛИ Е ЗАВИСИМОСТТА?
Научните изследвания показват, че някои хора са предразположени към пристрастяване. Как се случва това? Лицата, които по някаква причина имат анормален ген, произвеждат анормални протеини, които водят до образуването на анормални ензими и анормални рецептори. Анормалните ензими и рецептори причиняват дисрегулация в невротрансмитерите (преносители между клетките на централната нервна система) на мозъчните пътища на удоволствието и възнаграждението. В резултат на това има основание за загуба на контрол върху употребата на вещества.
Ето защо употребата на вещества от лица с генетична предразположеност не само води до химическо разстройство, но и подхранва процеса, водещ до пристрастяване. Днешните технологии и възможности обаче не са достатъчни, за да се каже кой е генетично предразположен или не. Следователно употребата на алкохол/вещества крие много рискове.
КАКВО ПРЕДСТАВЛЯВАТ ПРИСТРАСТЯВАЩИТЕ ВЕЩЕСТВА?
Всяко нещо с награда в края може да бъде пристрастяващо. Ако трябва да сведем това само до веществата, по-точно би било да се каже нови достъпни вещества, а не нови вещества. Ако трябва грубо да изброим веществата, които са идентифицирани до момента, това са тютюн, алкохол, екстази, канабис, хероин, кокаин, бонзай, инхаланти (лепило, уху, бензин, препарати за отстраняване на бои, етер, халотан и т.н.), LSD, GHB, някои видове гъби, кетамин, анаболни стероиди, метамфетамин. През последните години се използват и вещества, които са химически производни на канабиса и които все още не са открити при рутинните токсикологични изследвания.
Днес обаче все по-често срещан вид зависимост е интернет зависимостта. Тя е станала доста разпространена, особено сред подрастващите и младите хора. Макар че залаганията и хазартът съществуват отдавна, към тази зависимост са добавени и онлайн залаганията. Освен това компютърните игри, пристрастяването към интернет, пристрастяването към виртуалното пазаруване също са видове пристрастяване, които трябва да бъдат лекувани.
КАКЪВ Е ПСИХОЛОГИЧЕСКИЯТ АСПЕКТ НА ПРИСТРАСТЯВАНЕТО
Съществуват много психологически обяснения, които се опитват да обяснят причината и поддържането на пристрастяването.
КАК ДА ЛЕКУВАМЕ ПРИСТРАСТЕНО ЛИЦЕ?
Пристрастяването към алкохол или наркотици е много тежко заболяване както за самия човек, така и за неговите роднини. Тъй като то причинява проблеми в много области като семейството, работата и социалния живот, информираността за това как да се държим като техни близки ще ни позволи да установим по-здравословни отношения с тях.
Тази статия е подготвена, за да предостави информация за зависимостта и да ви помогне да установите ефективна комуникация с вашите зависими роднини. Можете да получите помощ от нашите психиатри и психолози в нашата болница за всякакви въпроси, свързани с информацията по-долу.
КАК ТРЯБВА ДА ОБЩУВАТЕ?
-Накарайте го да почувства, че го разбирате…
-Изреченията, които създават чувство за вина, продължават цикъла на употреба на алкохол и наркотици.
-Бъдете всеопрощаващи. Той/тя може да е допуснал/а грешки, просто не забравяйте, че не одобрявате поведението и действията му/й.
-Избягвайте да изнасяте лекции.
-Бъдете добър слушател. Опитайте се да разберете причините за употребата на алкохол и наркотични вещества и му помогнете да ги разреши.
Пристрастяването не е нещо, което се развива внезапно. Обикновено човек опитва веществото няколко пъти и след това започва да го употребява редовно, като си мисли, че може да го контролира.
Няма ясна информация за това колко време е необходимо, за да се развие пристрастяване. Това зависи от вида на използваното вещество, чистотата на веществото, честотата на употреба, количеството и физическата и психическата структура на човека.
Пристрастяването се подобрява, но не се лекува. Лицето трябва да се въздържа от алкохол или наркотици до края на живота си. В противен случай проблемът с пристрастяването ще се повтори след повторна употреба и проблемите ще започнат да се появяват отново.
Пристрастяването няма нищо общо със силата на волята. Никой не започва да употребява вещества, за да се пристрасти, а започва с думите
“един опит няма да навреди”. Не забравяйте, че всеки може да се пристрасти.
Пристрастяването е мозъчно заболяване, което може да бъде излекувано. Пристрастените хора трябва да получават подкрепа и лечение, за да спрат употребата на алкохол-вещества.
КАК ТРЯБВА ДА СЕ ДЪРЖА СЛЕД ЛЕЧЕНИЕТО?
Пристрастяването е семейно заболяване. Тя засяга не само отделния човек, но и цялото семейство. Тъй като лечението на пристрастяването е тристранно лечение, вие също имате активна роля в лечението. Семейството има важни задължения както по време на процеса на хоспитализация, така и в периода след изписването.
ПОЕМАНЕ НА ОТГОВОРНОСТ
Пристрастените хора често избягват да поемат отговорност за живота си. Поради злоупотреба с алкохол или наркотични вещества хората или не се интересуват от задълженията си, или имат някой, който да върши тези задачи вместо тях. В този момент трябва да се определят длъжностните характеристики и ролите в семейството. Поемането на отговорност за собствения живот, особено за собственото им жизнено пространство, е сред превантивните фактори при лечението.
Създаване на нови приятелства. Пребиваването в компанията и средата на хора, които употребяват алкохол и наркотични вещества, улеснява повторната употреба. По тази причина е важно да реорганизирате живота си и да запълните свободното си време. Установяването на нови приятелства може да отнеме много време и човек не трябва да се притеснява, когато се наблюдават безнадеждност и нежелание.
Като роднини е важно да бъдете търпеливи през този период и да ги подкрепяте в извършването на промени в живота им.
*Съдържанието на страницата е само с информативна цел. Моля, консултирайте се с Вашия лекар за диагностика и лечение.
Видове пристрастяване

Видове пристрастяване; Когато става въпрос за видове пристрастяване, се споменава видът на веществата, които хората използват. Той се разглежда в отделни категории.
Видовете пристрастяване включват всички зависимости, които предизвикват пристрастяване като цяло. Пристрастяването е мозъчно заболяване и пристрастяването е лечимо мозъчно заболяване.
- Пристрастяване към технологиите
- Зависимост от алкохол
- Пристрастяване към хазарта
- Пристрастяване към кокаин
- Пристрастяване към тютюна
- Пристрастяване към тютюнопушенето
- Пристрастяване към крек
- Пристрастяване към хероин
- Пристрастяване към екстази
- Пристрастяване към летливи вещества
- Пристрастяване към амфетамини
- Пристрастяване към метамфетамин
- Съзависимост
- Пристрастяване към пазаруването
- Пристрастяване към психоактивни вещества при деца и младежи
- Пристрастяване към секса
- Пристрастяване към канабис
- Пристрастяване към опиати
- Зависимост от взаимоотношенията
Видове злоупотреба с вещества според Световната здравна организация;
- Пристрастяване към опиатен тип
- Пристрастяване към алкохол, барбутурат и бензодиазепини
- Пристрастяване към вида канабис
- Пристрастяване към типа кокаин
- Пристрастяване към стимуланти
- Пристрастяване към халюциногенни типове
- Тип пристрастяване към инхалаторни разтворители
- Пристрастяване към тютюневи изделия
В DSM-5 са дефинирани 10 различни клъстера:
- Алкохол
- Кофеин
- Канабис (канабис)
- Халюциногени (LSD, мескалин, фенциклидин и др.)
- Летливи вещества (разредител, бензин, газ, бензин, мед и др.) 6)Опиати (морфин, хероин, кодеин, метадон и др.)
- Транквилизатори, седативи и средства за облекчаване на тревожността (диазепам, хлоразепат и др.)
- Стимуланти (амфетамин, екстази, кокаин и др.)
- Тютюн
- Други неизвестни вещества
Поведенческите зависимости също са изброени по-долу
- Пристрастяване към интернет
- Пристрастяване към хазарта
- Пристрастяване към пазаруването
- Пристрастяване към секса
- Зависимост от взаимоотношенията
- Пристрастяване към храненето
Видовете пристрастяване варират в зависимост от употребяваното вещество и вида на пристрастяването. Най-общо казано, видовете пристрастяване варират в зависимост от обекта, към който лицето е пристрастено. При лечението на видовете зависимости центърът АМАТЕМ се разглежда подробно и се разработва индивидуална програма за лечение. С персонализираната програма за лечение лицето се поема в мултидисциплинарно лечение с мултидисциплинарен подход.
Съществуват много методи, които използваме при лечението на нашите пациенти в клиниката AMATEM.
Те са
- Индивидуална психотерапия
- Групови терапии за пристрастяване
- Групови терапии за взаимодействие
- Лекарствена терапия
- Методи за невромодулация (терапия с дълбока мозъчна стимулация (Deep Brain Stimulation – TMS))
- Семейни обучения
Ако оценим видовете пристрастяване в обща рамка, можем да кажем, че видовете пристрастяване са разделени помежду си. Следователно човекът трябва да бъде оценен и да се работи с екип от специалисти и да се изготви индивидуален план за лечение.
*Съдържанието на страницата е само с информативна цел. Моля, консултирайте се с Вашия лекар за диагностика и лечение.
Програма за лечение на пристрастяването

Въпреки че програмата за лечение на пристрастяване варира в зависимост от вида на пристрастяването и общото състояние на пациента, се прилага индивидуален план за лечение. Програмата за лечение на пристрастяване е мозъчно заболяване, което трябва да се планира индивидуално и в този момент мултидисциплинарният подход е много важен.
Модерен подход за лечение на пристрастяването, основан на доказателства
В медицината от векове се използват различни методи за лечение. От древни времена в борбата за излекуване на болестите са открити много методи, много лекарства, които са в служба на човечеството.
В последния период на съвременната медицина сега на преден план излизат практиките на “медицината, основана на доказателства”. Това, което се има предвид под
термина “базирана на доказателства”, е доказването на терапевтичните ефекти на
методите за лечение, които се появяват в много различни центрове по света, въпреки неефективните вещества, наречени
“плацебо”,
с приноса на статистическата наука в края на дългосрочни проучвания и проследявания на групи пациенти. Тази медицина, основана на доказателства, която отхвърля случайни или чути лечения или лечения, основани единствено на личен опит, играе важна роля за стандартизирането на лечението на болестите.
Доказателствата, които се появяват в резултат на научните методи, се споделят с целия научен свят, а след това откритият метод на лечение или лекарство се предлагат в услуга на човечеството.
Психометрична оценка
Нашият екип използва структурирани индивидуални интервюта и различни психологически тестове, за да постави точна диагноза и да създаде ефективен план за лечение. Психометричните тестове са научно обосновани инструменти за измерване и оценка. Нито един тест не предоставя информация сам по себе си. Психометричните тестове сами по себе си не поставят диагноза, затова е важно лицето, което прилага и отчита теста, да има опит и обучение в тази област и клинично наблюдение. Психометрични тестове,
прилагани в нашата болница;
Компютърни тестове: COG, SPM, DAUF, NVLT, TOVA, MOXO
Проективни тестове: Роршах, Tat-Cat
Тестове за интелигентност: Wisc-r, Wais, Cas
Други тестове: MMPI, TCI, SCID 2, NPT, ASI
Програма за услуги
Нашите услуги за повишаване на ефективността на лечението на нашите пациенти в клиниката за лечение на зависимости:
Целта на срещите за добро утро е да се
даде възможност на хората да споделят как е преминал предишният им ден, важни събития и проблеми, преживени в отделението, плановете им за днес и как се чувстват днес.
За да разберем по-добре нашите пациенти и да продължим заедно напред, в добрите сутрешни срещи участват нашите лекари, психолози и медицински сестри заедно с целия лечебен екип.
Посещения
Тя се провежда с участието на индивидуалния лекар, психолог и медицинска сестра на нашия пациент.
Посещение на съвет Посещението на
съвет се провежда
веднъж седмично с участието на целия лечебен екип в нашата клиника. По време на тези визити нашите пациенти се обсъждат подробно и се обсъждат съвременните възможности за лечение, които могат да бъдат приложени.
Групи за взаимодействие
Груповите сесии за взаимодействие, които се провеждат три пъти седмично, включват различни теми.
Заглавията на сесиите са, както следва:
- Комуникационни умения
- Разпознаване на гнева и начини за справяне с него
- Идентифициране на стреса и начини за справяне с него
- Състезание за викторина “Аз знам”
- Цикъл на промяна
- Сесия за съзнателно дишане – пътуване с мисъл
- Подобряване на контрола върху импулсите и емоционалните умения
- Точка на триангулация
- Групова терапия за пристрастяване
Програма SAMBA се прилага всеки ден от седмицата от експерти психолози.
(Ögel K., Koç C., Aksoy A., Basabak., A, Evren C. Smoking, Alcohol and Substance Addiction Treatment Programme (SAMBA). Yeniden Publications, Istanbul, 2012)
Терапията с рисуване се прилага
в определени дни и часове от седмицата в компанията на
експерти психолози и ерготерапевти. Индивидуалните изследвания на нашите пациенти се оценяват от нашите терапевти.
Спортна терапия
Прилага се в определени дни и часове от седмицата в компанията на спортен инструктор.
Работа с мрамор Прилага се в
определени дни и часове от седмицата в компанията на
експерт психолог и ерготерапевт. Индивидуалните изследвания на нашите пациенти се оценяват от нашите терапевти.
Музикотерапия
Прилага се в определени дни и часове от седмицата в компанията на специалист психолог и музиканти, работещи в тази област. Сесията завършва с упражнения за съзнателно дишане.
Занимания с ръкоделие Прилага се в определени дни
и часове от седмицата в компанията на
специалист психолог и трудотерапевт. Индивидуалната работа на нашите пациенти се оценява от нашите терапевти.
Изследвания за рисуване върху дърво Прилагат се в
определени дни и часове от седмицата в присъствието на
специалист психолог и ерготерапевт. Индивидуалната работа на нашите пациенти се оценява от нашите терапевти.
Индивидуална терапия
Индивидуалните терапии са много важни
при лечението на зависимости. Целите на терапията за
пристрастяване; Да се помогне на
лицето да придобие представа за
пристрастяването и да развие възприятие за вредата
- Да се идентифицират факторите, които подтикват лицето към употреба на вещества.
- Да покажете на пациента как да избягва идентифицираните лица, ситуации, места или задействащи фактори.
- Да се даде възможност на лицето да разпознае и осъзнае своите желания и да научи и развие начини за справяне с тях.
- Тя трябва да помогне на човека да преструктурира живота си.
При лечението на пристрастяването индивидуалните психотерапии са много необходими и ефективни, за да може пациентът да вникне в психологическите фактори, които предизвикват рецидиви, и да се справи с възможни рискови ситуации. За да се предотвратят интензивните емоционални състояния, които тласкат човека към употреба на вещества, трябва да се идентифицират и оценят проблемните мисловни структури и поведенчески модели и заедно с пациента да се определят по-функционални реакции, които могат да се използват вместо тях. Фокусът трябва да бъде насочен към подобряване на уменията на лицето да се справя със стреса и развиване на умения за решаване на проблеми. Разпознаването на емоциите и справянето с тях също е важно за предотвратяване на смените. Ето защо управлението на емоциите също трябва да бъде подчертано в интервютата.
При лечението на зависимости е от съществено значение мотивацията да бъде ефективна за
продължаване на възстановяването. Поради тази причина индивидуалните терапии имат за цел да дадат възможност на пациента да се радва на живота, без да прибягва до алкохол и наркотици, като активират ресурсите на пациента в сътрудничество с терапевта и пациента. Пациентът се насърчава да изгради нов живот извън оста алкохол-вещества, да придобие нови професии и да живее живота си по по-планиран и програмиран начин. Промяната при пристрастяването следва определени стъпки.
Ако лицето не осъзнава своя проблем с употребата на алкохол и наркотични вещества, ако не смята, че употребата му е вредна за него самия, то първо трябва да работи по този въпрос. Целта е да се развие “осъзнатост”, като се направи опит да се развие възприемането на вредата у лицето.
Ако лицето има осъзнатост по отношение на своя проблем, следващият етап е решението на лицето да спре употребата. В терапиите се работи за това лицето да премине от фазата на осъзнаване към фазата на вземане на решение, т.е. да вземе решение да приложи осъзнаването в живота си.
Ако на този етап лицето вземе решение да се откаже от веществото, следващият етап е етапът на “действие”. На този етап се работи върху стъпките, които трябва да се предприемат от името на решението на лицето да откаже веществото, и се цели лицето да предприеме тази стъпка и да започне да стои далеч от веществото. Разглеждат се отговорите на въпроси като кога, как да се направи, какви мерки да се вземат, на какво да се обърне внимание, как да се разпознае желанието и как да се справим с него и т.н. и се изготвят планове.
Следващият етап е етапът на “поддържане”. Лицето вече е изоставило веществото. Той/тя е на етапа на изграждане на живот без вещества. На този етап лицето трябва да е нащрек за възможните рискове и тревоги, докато поддържа чист живот. Лицето се напътства и подкрепя в този процес, за да не се допусне с течение на времето то да придобие самоувереност и да навлезе в рискова среда или ситуация. От време на време мотивацията на
лицето да стои далеч от веществото може да намалее, като на този етап задачата на терапевта е да анализира тази ситуация и да се намеси по подходящ начин. Във фазата на поддържане лицето се проследява средно 1-2 години. Лицето се подкрепя да остане в програмата за лечение.
Групова терапия
Груповите терапии повишават ефективността на лечението на зависимостите. При тези терапии хората могат да видят други хора, които имат сходни на техните проблеми, и могат да осъзнаят необходимите условия за лечение чрез взаимно взаимодействие и споделяне. Нашите пациенти, които продължават стационарното си лечение в Центъра за лечение на зависимости, участват в различни групови терапии. Всеки ден от седмицата за стационарните пациенти се организират групи за психообразование и групи за зависимости. В групите се обсъждат ефектите на алкохола и наркотичните вещества, какво представлява болестта на зависимостта, кои са възможните фактори, които могат да предизвикат употребата на алкохол и наркотични вещества, и как да се справят с тези ситуации, какви са методите за разпознаване, разпознаване и справяне с влечението, как могат да преструктурират живота си и какво може да се направи, за да се предотврати подхлъзване.
Информационната подкрепа, предоставяна от хора със сходни проблеми в групите, се възприема като полезна от лицата. В групите се споделят информация и емоционална подкрепа. В групите може да се придобие общ опит и разбиране. Лицата се избавят от социалната и емоционалната изолация и се чувстват принадлежащи към група.
*Съдържанието на страницата е само с информативна цел. Моля, консултирайте се с Вашия лекар за диагностика и лечение.
Процес на възстановяване от пристрастяване

По време на процеса на възстановяване от пристрастяване при човека могат да се наблюдават различни симптоми.
Подобно на други хронични заболявания, не е възможно да се възстановим напълно от пристрастяването, т.е. болестта да изчезне, сякаш никога не се е случвала. По-точно би било да се каже подобрение или промяна вместо възстановяване.
Това, което тук се има предвид под промяна, може да се определи като способността на лицето да контролира желанието си за употребяваното вещество, да продължи да води редовен живот, да се справя с негативните събития, които преживява без алкохол или наркотици, да се справя със стреса и да развива способността си да контролира негативните емоции.
При лечението на лицето се цели да се определят факторите, които могат да предизвикат употребата, и да се задоволят тези потребности без алкохол и наркотици. Когато обаче тези моменти останат незавършени в лечението и лицето рецидивира, се очаква заболяването да се изостри и в кратък срок да се върне към проблемна употреба.
Въпреки че възстановяването е различно при отделните хора, всеки период обикновено има свои характеристики.
Период на въздържание (0-1 месец): Най-трудният период за зависимия, който се отказва от алкохола или наркотиците, е първият период. Този период е период на физическо и психическо страдание, което определяме като абстиненция. През този период лицето може да преживее положителни и отрицателни внезапни емоционални възходи и падения.
Период на еуфория (1-3 месеца): Към края на първия месец, когато симптомите на абстиненция изчезнат и желанието за употреба на алкохол или наркотично вещество намалее, лицето смята, че се е възстановило и проблемът със зависимостта е напълно изчезнал. През този период много неща в живота му/й са се променили. Наличието на редовна работа, редовен живот и непрекъснати взаимоотношения са много добри за лицето.
Период на скука (3-6 месеца): Към края на 3-те месеца може да се наблюдават скука, умора, слабост и депресия. Лицето може да загуби ентусиазъм за промяна. Редовният живот може да е отегчил човека и да е започнал да копнее по старото. Поради тази причина е важно да се разберат и подкрепят трудностите, които изпитва лицето, особено в този период.
Период на нов живот (6 месеца и след това): Въпреки че емоционалните възходи и падения са по-често срещани през първите 6 месеца, периодът след 6 месеца е относително по-комфортен по отношение на създаването на нов начин на живот, намирането на нови приятели и търсенето на нови удоволствия.
Има много методи, които използваме при лечението на нашите пациенти в клиниката AMATEM. Това са
- Индивидуална психотерапия
- Групови терапии за пристрастяване
- Групови терапии за взаимодействие
- Лекарствена терапия
- Методи за невромодулация (терапия с дълбока мозъчна стимулация (Deep Brain Stimulation – TMS))
- Семейни обучения
*Съдържанието на страницата е само с информативна цел. Моля, консултирайте се с Вашия лекар за диагностика и лечение.
Мозъчна хирургия

Мозък
Мозъкът е най-важният орган на тялото и на нервната система. Мозъкът е условието за оцеляване на човешкото тяло. По форма мозъкът е разделен на две части: десен дял и ляв дял. десен дял: реалистичен. Той се занимава с математически операции. Ляв лоб: емоционален. Занимава се с визуални и слухови въпроси.
Когато се раждаме в утробата, мозъкът ни има средно 80 милиона неврона. Този брой неврони намалява с възрастта. Тези неврони са свързани помежду си чрез точки на свързване, наречени синапси. Развитието на мозъка не е свързано с броя на невроните, а с връзката между тях.
Неврохирургия (мозъчна хирургия)
Неврохирургията (Neurosurgery) е хирургия на нервната система. Неврохирургията е най-сложното, трудно и специализирано отделение поради органа, с който се занимава.
Неврохирургията (неврохирургия) е лечение на тумори в мозъка или гръбначния мозък или на тумори, засягащи тези тъкани. Освен това неврохирургията е хирургично лечение на заболявания като мозъчна аневризма, заболявания на гръбначния стълб като дискова херния, вродени заболявания на нервната система, съдови запушвания, мозъчен кръвоизлив. Поради този широк обхват неврохирургията се разделя на различни категории. Това са
- Обща неврохирургия
- Съдова и ендоваскуларна неврохирургия
- Гръбначна неврохирургия
- Хирургия на периферните нерви
- Стереотактична, функционална и епилептична неврохирургия
- Онкологична неврохирургия
- Хирургия на черепната основа
- Педиатрична неврохирургия
Какви заболявания лекува неврохирургията (неврохирургията)?
- Травма на главата или шията
- Тумори в нервната система
- Гръбначни заболявания (лумбални и шийни хернии)
- Вродени заболявания на нервната система
- Съдови запушвания
- Съществуваща хронична болка
- Сколиоза
- Аневризма
- Хидроцефалия
- Мозъчни кръвоизливи
Мозъчни съдови заболявания
Съществуват три вида мозъчно-съдови заболявания. Това са състояния, които възникват, когато съдовете в мозъка са блокирани, стеснени и увредени поради някакви условия и кръвта иска да излезе от съда.
- Стесняване на мозъчните съдове
- Оклузия на мозъчен съд
- Цереброваскуларен кръвоизлив
Мозъчно-съдови заболявания, стесняване или запушване на мозъчните съдове, исхемична мозъчно-съдова болест, разкъсване на мозъчен съд и приток на кръв в мозъка се нарича мозъчен кръвоизлив. В резултат на мозъчно-съдовите заболявания при хората могат да възникнат състояния като парализа, нарушения на говора и зрението, нарушения на равновесието, нарушено съзнание. Лекотата или нетрайността на тези състояния, произтичащи от мозъчно-съдови заболявания, не трябва да намалява придаденото им значение. Напротив, взаимоотношенията на пациента както с околните, така и с лекаря трябва да бъдат по-добри и този въпрос трябва да се разглежда сериозно и да се вземат предпазни мерки за рисковете, които могат да възникнат.
Мозъчен тумор
Мозъчните тумори са образувания, които се появяват в мозъка в резултат на анормален растеж и разпространение на клетки, произхождащи от мозъчни нерви, мозъчни мембрани или мозъчни тъкани. Тези мозъчни тумори, които се появяват в мозъка, причиняват някои проблеми на пациента, като притискат мозъка. Съществуват много видове тумори. На първо място се проверява дали туморът е доброкачествен или злокачествен. Доброкачествените тумори обикновено се развиват бавно. Те могат да бъдат отстранени чрез операция или лъчетерапия. Ако мозъчният тумор е злокачествен, той се отстранява чрез операция, тъй като може да причини други заболявания. Местоположението на мозъчния тумор, неговият характер и това дали има метастази или не, са изключително важни.
Технологии, използвани в мозъчната хирургия
Какво представлява системата за визуализация O-arm?
Това е технология, която свежда до нула риска от повторна поява на заболяването. Тя е инструмент, използван по време на операция. Той намалява грешките, които се забелязват след приключване на операцията. Възможността за повторна операция се елиминира. Това е предпочитана технология, особено при операции, изискващи висока прецизност. Пациентът се излага на много ниско количество радиация. Предпочитана е при високорискови операции.
Какво представлява невронавигацията?
Това е усъвършенствана технология, която се използва в мозъчната и гръбначната хирургия. Премахва се анатомията на мозъка на пациента. Туморът, който преди това е бил локализиран, се намира на базата на тази 3D програма. Преди да се извърши операцията, се изготвя план за операцията. Всички рискове се разкриват във виртуална среда.
Какво представлява невромониторингът?
Благодарение на тази система рискът от увреждане на гръбначния мозък или парализа по време на операцията се оценява и се реагира преди началото на операцията.
Какво представлява невроендоскопията?
С помощта на малка камера той хвърля светлина върху труднодостъпни области на нервната система. Благодарение на изображенията, които получава, той позволява извършването на хирургични операции.
Какво представлява гама-ножът?
Това е система за лечение, която се използва за унищожаване на тумора в мозъка с помощта на гама лъчи.
*Съдържанието на страницата е само с информативна цел. Моля, консултирайте се с Вашия лекар за диагностика и лечение.
Психиатрия за възрастни

Психиатрията за възрастни се занимава с диагностичната оценка и лечението на психични разстройства при лица на възраст 18 и повече години.
Услугите се предоставят в болнични отделения и амбулаторни клиники, като се използват най-съвременни средства и методи. Нашият екип, състоящ се от специалисти по психиатрия, специалисти по клинична психология, социални работници, специалисти по трудотерапия, работи съвместно в процеса на цялостна оценка и лечение на клиента. След клиничен преглед, техники за изобразяване на мозъка, лабораторно-кръвни тестове, невропсихологични тестове и консултации с други медицински клонове от други браншове лекари и социална работа доклад, се създава план за лечение в рамките на съответните клинични насоки в съответствие с предварителната диагноза/диагноза.
Лечението се планира в амбулатория, дневен стационар или болнично отделение, като се дава приоритет на най-добрите интереси на пациента и се зачитат неговата/нейната индивидуална автономност и предпочитания. В съответствие със същите принципи се използват всички средства за лечение, с които разполага съвременната медицина, с цел постигане на максимален успех на лечението. В схемата на лечение, оформена според нуждите на пациента, услуги като медикаментозна терапия и други биологични лечения (техники за мозъчна стимулация, фототерапия и т.н.), индивидуални/двойки/семейни и групови психотерапевтични изследвания, социална работа, трудотерапия се използват в подходящи времеви периоди, за да се постигне най-добра ефективност.
Психиатрични заболявания при възрастни
- Депресия
- Тревожност
- Обсесивно-компулсивно разстройство
- Биполярно разстройство
- Шизофрения
- Параноидно личностово разстройство (paranova)
- Социална фобия
- Ревност
- Синдром на прегаряне
- Сексуални дисфункции
- Посттравматично стресово разстройство
- Сън и нарушения на съня
- Дефицит на вниманието и хиперактивност
- Хранителни разстройства
- Психоза
- Нарцистично личностно разстройство
- Гадене с психологически произход
- Разстройства със соматични симптоми
- Заболяване при подреждане
- Психиатрични разстройства с физически симптоми
- Социално функциониране
- Пристрастяване
*Съдържанието на страницата е само с информативна цел. Моля, консултирайте се с Вашия лекар за диагностика и лечение.
Детско-юношеска психиатрия

За да бъде човек здрав, психологическите проблеми в детството и юношеството трябва да се предотвратяват, преди да са се появили, а ако има психиатрично заболяване, то трябва да се реши с правилния метод на лечение. Детско-юношеската психиатрия играе важна роля за здравословния живот на човека, когато той достигне периода на зрялост, за да бъде уверен в себе си, и за лечението на психиатричните заболявания в ранния период. В сравнение с минали периоди детско-юношеската психиатрия се разширява широко в нашата страна и в света. Тя има много обширна област. Тя е пряко свързана с всички биологични, социологически и психологически науки.
За да бъде човек здрав, психологическите проблеми в детството и юношеството трябва да се предотвратяват, преди да са се появили, а ако има психиатрично заболяване, то трябва да се реши с правилния метод на лечение. Детско-юношеската психиатрия играе важна роля за здравословния живот на човека, когато той достигне периода на зрялост, за да бъде уверен в себе си, и за лечението на психиатричните заболявания в ранния период. В сравнение с минали периоди детско-юношеската психиатрия се разширява широко в нашата страна и в света. Тя има много обширна област. Тя е пряко свързана с всички биологични, социологически и психологически науки.
Какво представлява детската психиатрия?
Детски психиатър е лице, което е завършило медицинското си образование и е специализирало психично здраве на деца и юноши. Лекарят детски психиатър е човекът, с когото трябва да се консултирате, когато възникне проблем, свързан с психичното здраве на детето. Всички проблеми, които могат да възникнат в периодите на развитие на детето по отношение на психичните, когнитивните, академичните и социалните въпроси, попадат в областта на детската психиатрия.
Това е лице, специализирано в областта на психичното здраве на деца и юноши след получаване на медицинско образование. Детският психиатър е първият човек, с когото трябва да се направи консултация относно психичното здраве на детето. Всички затруднения на детето в психичната, когнитивната, академичната и социалната област попадат в обхвата на детската психиатрия. Методите на работа на детската психиатрия са следните;
- Тя предоставя консултации на семейството, дори ако детето няма психични проблеми.
- Подходи за защита на детето от ситуации, които могат да засегнат детето без психично разстройство.
- Диагностицира психични разстройства при детето. Изисква необходимите изследвания за поставяне на диагнозата.
- Предвижда лечението на психични разстройства и оценява възможностите за лечение.
- Организиране на психотерапия и медицинско лечение.
- Ръководи екипа в случаите, когато лечението на детето изисква екипна работа.
- Ако е необходимо, детето се хоспитализира и се проследява.
Кога трябва да се направи консултация с детски психиатър?
Детската психиатрия може да бъде консултирана по всяко време. Дори детето да няма психични симптоми, то може да дойде за консултация и трябва да дойде в случай на психични симптоми. Идеята, че детските психиатри дават лекарства, а психолозите само разговарят, е напълно неоснователна и много погрешна. Детският психиатър не е педагог или психолог.
Например: Какъв трябва да бъде сънят и хранителните навици в детска възраст? Заявка може да се подаде при емоционален или поведенчески симптом, който може да повлияе неблагоприятно на ежедневието на детето, успеха в училище, семейните отношения и хармонията с приятелите.
С кои заболявания се занимава детската психиатрия?
В човешкия живот фазата, в която се наблюдава най-голямо развитие и промяна, е възрастовият диапазон 0-18 години, обхващащ детството и юношеството. В тези периоди подсъзнанието е по-силно повлияно от семейството и околната среда и записва всичко. Всичко, преживяно през този период, има трайни последици, които насочват целия живот. За да се отърват от тези негативни ефекти, семействата трябва да наблюдават децата си навреме и да им оказват необходимата подкрепа. Може да се наложи да се обърнете към детската психиатрия, за да намерите решение на тази негативна промяна. Можем да изброим заболяванията, от които се интересува детската психиатрия, както следва;
- Синдром на дефицит на вниманието и хиперактивност
- Аутизъм
- Прекомерна употреба на интернет и компютърни технологии
- Депресия
- мисли за самоубийство, самонараняване (драскане с бръснарско ножче и др.)
- Тревожни разстройства (тревожност от раздяла, социална фобия и др.)
- Травма
- Психосоматични оплаквания като главоболие и болки в корема, които не могат да бъдат обяснени с органични причини.
- Поведенчески разстройства (непослушание, предизвикателство, лъжа, вземане на вещи без разрешение и др.)
- Разстройства на ученето (дислексия и др.)
- Обсесивно-компулсивно разстройство (обсесии)
- Тиково разстройство
- Отказ от училище
- Тестова тревожност
- Личностни проблеми
- Проблеми със съня
- Тоалетни навици (нощно напикаване, неорганичен запек и др.)
- Проблеми с храненето (отказ от храна, хранене навън и т.н.)
- Нарушения на речта (заекване, забавен говор и др.)
- Несъвместимост на приятелите
- Сексуално развитие и проблеми, свързани със сексуалността
- Дисоциативно разстройство
- Умствена изостаналост
- Психози (шизофрения и др.) и биполярно разстройство
В отделението по детска и юношеска психиатрия се предоставят лечебни услуги на деца и юноши на възраст от 0 до 18 години, като се прилагат методи на лечение, като индивидуална психотерапия (психоаналитична, поддържаща, когнитивно-поведенческа терапия, EMDR (Eye Movement Desensitisation and Reprocessing), семейна терапия, медикаменти и психометрични тестове. В някои случаи хората, които имат опит в областта на детската и юношеската психиатрия, се подпомагат и от психолози, които са експерти в прилагането на различни констатиращи оценки и лечебни процеси. Психолозите прилагат редица тестове за развитие, внимание и интелигентност, за да подпомогнат диагностицирането на психиатричните разстройства в детска и юношеска възраст.
Психологическите тестове, които трябва да се прилагат от специалистите в отделението по детска и юношеска психиатрия, се извършват щателно и се сравняват с клиничните находки. В резултат на това се назовават възможните психологически проблеми и се създава подходящ план за лечение, както и се предприема първата стъпка за своевременно предотвратяване на психологическите проблеми. Използват се максимални възможности за лечение в най-добрия интерес на нашите пациенти.
*Съдържанието на страницата е само с информативна цел. Моля, консултирайте се с Вашия лекар за диагностика и лечение.
Contact
- 3111 West Allegheny Avenue Pennsylvania 19132
-
1-982-782-5297
1-982-125-6378 - support@consultio.com

