1) Göz Hastalıkları

Göz Checkup
Görme kusurlarınızın tespiti için uzman doktorlarca hazırlanmış checkup programları ile görme sorunlarınızı erken tespit edip gerekli önlemleri alın.
Sağlıklı insanlarda göz checkup programlarının yılda bir uygulanması tavsiye edilir.
Retina Checkup
Retina, göz küresinin arka duvarını bir duvar kağıdı gibi kaplayan ve görme hücrelerinden oluşan ağ tabakasıdır. Aynı zamanda retina kendi içerisinde 10 katmandan oluşmaktadır, Retina tabakası gözün en karmaşık ve en hassas noktasıdır. Retina ışığın görüntü olarak beynimize iletilmesini sağlar ve bu şekilde görmemiz mümkün olur. Retina da meydana gelen problemler bir göz bozukluğu değil, bir göz rahatsızlığıdır. Erken teşhis bu noktada çok önemlidir.
Refraktif Checkup
Miyop, hipermetrop, astigmat, presbiyopi ve keratokonus gibi görme sorunlarının tespiti ve görme kalitenizi arttırıcı tedavilerin uygulanması için gerekli temel verilere ulaşılabilmesi için yılda bir kez refraktif checkup yapılması tavsiye edilir. Refraktif checkup sonuçlarının sağlıklı olması açısından, checkup randevunuzdan en az 5 gün önce lens kullanımını kesmeniz,
Lazer
Lazer
Genel bilgiler
Lazerle Göz Çizdirme Hangi Hastalıklarda Uygulanır?
Gözde miyop, astigmat ve hipermetrop gibi kırma kusurlarının tedavisinde uygulanır.
Lazer Göz Çizdirme Ameliyatı Ne Kadar Sürer?
Lazer tedavisi her bir göz için yaklaşık 4-5 dakika kadar sürer, ağrı ve acı hissedilmez. Hastanın tedavi boyunca rahat olması ve doktorun talimatlarına uyması çok önemlidir. Hasta, tedavi bittikten sonra lazer odasından gözleri bandajlanmadan çıkartılır.
Lazerle Göz Çizdirme Ameliyatı Türleri Lazerle Göz Çizdirme Ameliyatı Türleri
Halk arasında göz çizdirme olarak bilinen lazer tedavisinde 13 farklı yöntem ve son teknoloji uygulanmaktadır. Lazer tedavisi için yapılacak göz muayenesi yaklaşık 1 buçuk saat sürer ve detaylı tetkikler içeren bir muayene gerektirir.
Lazer Ameliyatı Sonrası Göz Bozukluğu Geçer Mi?
Lazer ameliyatı sonrası göz bozukluğu dereceleri + / – 0,50 mertebesine getirmektir. Lazerde gözlüklerle görebildiğiniz kadarını gözlüksüz görmeniz amaçlanmaktadır. 0,5 ve altındaki numaralar gözlüksüzlük değerleridir ve başarılı olarak algılanır. Lazer, numaralar henüz ilerlerken yapılırsa tekrar gözlük kullanmak durumunda kalınabilir. Bu yüzden numaraların en az 1 yıldır artmıyor olması gereklidir. Lazerden sonra miyoplar %95, hipermetroplar %70 oranında gözlüksüz kalırlar.
Göz Çizdirme Kaç Numaraya Kadar Yapılır?
-10 diyoptriye kadar miyobu olan kişiler 6 diyoptriye kadar astigmatı olan kişiler Gözlük ihtiyacı hisseden ve gözlük kullanmak istemeyen her numaraya, göz yapısı uygunsa lazer yapılabilir.
Lazerle Göz Çizdirme Yaşı Kaçtır?
Lazer operasyonu 18 yaşından sonra yapılabilir.
Lazer Tedavisi Kimlere Uygulanır?
18 yaşından büyük kişiler
Kornea kalınlığı uygun kişiler
-10 diyoptriye kadar miyobu olan kişiler
6 diyoptriye kadar astigmatı olan kişiler
+4 diyoptriye kadar hipermetropisi olan kişiler
Diyabet, romatizma gibi sistematik hastalığı bulunmayanlar
Gözlerinde başka herhangi bir hastalık (kornea sivrileşmesi, göz tansiyonu vb.) bulunmayanlar
Hamile veya emzirme döneminde olmayanlar
Göz çizdirme şartları yukarıda belirtilen şekildedir. Lazer yöntemi sanılanın aksine yeni değil 1990 yılından beri başarıyla uygulanan bir tedavi şeklidir. Halk arasında göz çizdirme olarak bilinen lazer tedavisi miyop, hipermetrop ve astigmat gibi kırma kusurlarının tedavisi için uygulanmaktadır.
Dikkat : lazer muayenesi olacak hastaların kontak lens kullanmaları halinde en az 5 gün öncesinde lens kullanımını kesmeleri ve muayeneye kadar kullanmamaları gerekmektedir.
*Sayfa içeriği sadece bilgilendirme amaçlıdır. Tanı ve tedavi için mutlaka doktorunuza başvurunuz.
Lazer Tedavi Süreçleri
Lazer Muayenesi Nasıl Yapılır?
Lazer tedavisinde uygulanacak lazer göz ameliyatının belirlenebilmesi için ayrıntılı bir göz muayenesi yapılmalıdır. Yapılacak muayenede görme keskinliği ve gözlük numaraları belirlenerek, kornea topografisi çekilmeli, biyomikroskobik muayene yapılmalı ve son olarak göz tansiyonu ölçülmelidir.
Yaş, şeker, guatr, yüksek tansiyon gibi sistemik varlıkları ayrıntılı olarak sorgulanarak, ihtiyaca göre Wavefront veya Topolazer ileri tetkikleri yapılmalıdır.
Lazer Tedavisi Hangi Tetkikler İçin Gereklidir?
Lazer tedavisi için topografi cihazı ile ayrıntılı olarak gözün kornea tabakasının topografik analizi yapılarak, korneanın kalınlığı hesaplanır. Kornea kalınlığı, göz numarası kadar önemli bir parametredir.
Damlalı Göz Muayenesi Nasıl Yapılır?
Göz bebeklerini genişleten bir damla damlatılıp, yaklaşık 30 dakika bekletildikten sonra göz numaraları tekrar tespit edilir ve ayrıntılı göz dibi muayenesi (retina damar ve sinir tabakaları) yapılır. Retinada incelme, yırtık, delik gibi nesneler ve alanlar varsa, bu genişlikler argon lazer yöntemi ile öncelikle tedavi edilir. Argon lazer uygulaması, yapılacak lazer göz ameliyatının 3 hafta ertelenmesini gerektirebilir. Ancak lazer göz ameliyatı yapılmadan önce bu işlem mutlaka gereklidir. Yapılacak ön tedavi sonrası lazer göz ameliyatının daha güvenli ve sürecin daha rahat geçmesini sağlayacaktır.
Lazer Tedavisi Öncesi Dikkat Edilmesi Gerekenler Nelerdir?
Lazer tedavisi olacak kişilerin lazer göz ameliyat günü yemek yemesinde hiçbir sakınca yoktur.
Hasta lazer göz ameliyatı öncesi sadece;
Göz makyajı yapmamalı,
Parfüm kullanmamalı,
Kan sulandırıcı ilaçlar içmemelidir.
Lazer Tedavisi Sırasında Hangi İşlemler Yapılıyor?
Lazer göz ameliyatı için öncelikle hastanın gözüne steril bir örtü örtülür, ardından tedavi süresince gözlerin kapanmaması için özel üretilmiş bir aparatla göz kapakları aralanır. Lazer göz ameliyatı her bir göz için yaklaşık 4-5 dakika kadar sürer, uygulanan anestezik kremler sayesinde hasta lazer göz ameliyatı sürecinde ağrı ve acı hissetmez. Lazer göz ameliyatı boyunca hastanın rahat olması ve talimatlara uyması çok önemlidir. Lazer göz ameliyatı sonrası gözler bandajlanmaz ancak lazer göz ameliyatı sonrası gözlerde hassasiyet yaşanmaması için özel bir gözlük verilebilir.
Lazer Tedavisi Sonrası Dikkat Edilmesi Gerekenler Nelerdir?
Lazer tedavisi tamamlanan hasta, yaklaşık yarım saat süre ile bekletilir ve kontrol muayenesine alınır. Hasta, bu kontrolden sonra taburcu edilir. İlk gün; görmede bulanıklaşma veya gözlerde 3- 4 saat batma, yanma ve sulanma olması normaldir. İlaç kullanımlarını göz doktorunun tavsiye ettiği şekilde uygulanması oldukça önemlidir. Lazer göz ameliyatı sonrası baş ağrısının hissedilmesi durumunda kan sulandırıcı özelliği olmayan bir ağrı kesici alınabilir. Lazer göz ameliyatı günü, lazer tedavsinden sonra araba kullanımı veya aynı gün işe dönülmesi tavsiye edilmez. Lazer göz ameliyatı sonrası tozlu ortamlardan kaçınılmalı, tedavi edilen gözlerin ilk 24 saat boyunca ovalanması, kaşınması, ellenmesi ve gözlerin yıkanması önerilmez. Lazer göz ameliyatı sonrası ilk gün sabun ve şampuan kullanımında gözlerle temasından kaçınılmalıdır.
Lazer göz ameliyatı sonrası yaklaşık 3 – 6 ay süre ile göz doktorunun önereceği bir suni gözyaşı damlası kullanılması gerekmektedir.
*Sayfa içeriği sadece bilgilendirme amaçlıdır. Tanı ve tedavi için mutlaka doktorunuza başvurunuz.
SMILE LAZER / RELEX
Smile Lazer Tedavisi Hangi Hastalara Uygulanır?
Smile lazer tedavisi genellikle ince kornealı ve çok yüksek olmayan miyop ve astigmatlı gözlerde uyguladığımız kişiye özel yüzeysel lazer tedavilerindendir. Yapılacak detaylı muayene sonucunda göz yapısı doktor tarafından ameliyata uygun bulunan kişilere Smile Lazer tedavisi uygulanabilir.
Darbeye ve basınca maruz kalma riski bulunan sporcu ve meslek grupları için uygun bir tedavi yöntemidir.
Relex Smile Lazer Kimlere Uygulanmaz?
Yapılacak detaylı muayene ve tetkikler sonucu göz yapısı doktor tarafından ameliyata uygun bulunan kişiler lazerle tedavi edilebilmektedir. Miyop ve astigmat tedavisinde kişiye özel bıçaksız SMILE lazer yöntemi ile miyopta -10 numaraya kadar, astigmatta -5 numaraya kadar tedavi edilebilme imkanı sağlayan lazer teknoloji yöntemidir.
Relex Smile Lazer Tedavi Uygulaması Nasıl Yapılıyor?
Zeiss Visumax Femtosaniye teknolojisi ile gözün ön tabakası (kornea) içerisinde tek adımda ince bir lentikül (disk şeklinde doku) oluşturulur.Cerrah, oluşturulan lentikülü korneada açılan 2.0 mm’lik açıklıktan kornea dışına çıkarır. Herhangi bir flap (kapakçık) kesmeye gerek yoktur. Göz içerisinde oluşturulan lentitkülün çıkarılması sonucu korneanın şekli değiştirilerek gözdeki kırma kusuru düzeltilir. Herhangi bir flap oluşturulmaması sebebi ile kornea biyomekaniği daha az etkilenir.
Smile Lazerin Farkı Nedir?
SMILE (Small Incision Lenticule Extraction) ve No-Touch Lazer teknolojileri; son yıllarda miyop ve astigmatizma için tedavi yöntemi olarak dikkat çekiyor. Bu teknolojilerle, miyop ve astigmat problemlerinde başarılı sonuçlar alınıyor ve lazer sonrası daha az kuru göz sorunları ortaya çıkıyor.
Neden Smile Lazer?
Miyopta -10, astigmatta -5 numaraya kadar tedavi
Kornea biyomekaniğinde koruma
İnce kornea yapısına uygunluk
Kapalı cerrahi tekniği ile kesisiz operasyon
Tek aşamalı ameliyat
Güvenli iyileşme
SPORCULAR SMILE LAZER İLE AVANTAJLI
SMILE yöntemi, hastanın korneasının mekanik gücünün korunmasında diğer yöntemlere göre önemli bir avantaj sağlamaktadır. Özellikle sporcular, yoğun iş ve eğitim hayatı olan kişilerde bu yöntem daha avantajlıdır. Spor yapan kişiler için önemli bir avantaj da tedavi sonrası kişinin çok kısa sürede yaptığı spora geri dönebilmesidir.
Bu tedavi, iris tanımlama teknolojisi kullanılarak yapılan kişiye özel temassız lazerdir. İris tanıma ile gözün kendi aksındaki dönüşleri hesaplanabilir bu yöntem özellikle astigmatı en doğru aksında tedavi edebilmemizi sağlar.
SMILE LAZER İLE HAYATINIZDA NELER DEĞİŞECEK?
Saatinizi ve aynada yüzünüzü rahatlıkla görebilirsiniz.
Gözlüksüz ve lenssiz doğal bir görünüm ve görüş elde edebilirsiniz.
Spor aktivitelerinizde rahatlık ve daha yüksek başarı sağlayabilirsiniz.
Rüzgâr ve yağmur gibi iklim olaylarından daha az etkilenirsiniz.
Net göremediğiniz için günlük aktivitelerinizde yaşadığınız kısıtlamalardan kurtularak yaşam kalitenizi yükseltebilirsiniz.
Sıkça Sorulan Sorular
Smile Lazer için Kornea Kalınlığı Ne Olmalı?
Kornea en az 500 mikron kalınlığında olmalı. Bazı özel durumlarda ise 490 mikron kalınlığında da Smile yöntemi düşünülebilir.
Smile Lazer İyileşme Süreci Ne Kadardır?
Yaklaşık 10-15 dakika sürer. Smile lazer sonrası iyileşme hızlı bir şekilde gerçekleşir. Operasyon sonrası ertesi gün hasta iş yaşantısına geri dönebilir, yürüyüş ve koşu gibi sporlara başlanabilir. Su sporlarına 1 hafta, karate ve kick boks gibi darbeli sporlara 1 – 2 hafta içinde başlanabilir.
Smile Lazer Hipermetropa Uygulanır Mı?
Bu yöntem, miyop ve astigmat kırma kusurlarının tedavisinde uygulanabilir. Hipermetrop tedavisi için doktorun önereceği alternatif diğer yöntemler yapılan testler sonucu önerilmektedir.
Smile Lazer Sonrası Bulanık Görme Ne Kadar Sürer?
Operasyon sonrası bulanık görme yaklaşık 2-3 saat kadar sürebilir. Tedavi sonrası doktorun önereceği damlaları düzenli olarak kullanmak iyileşme sürecini sağlıklı geçirmeniz için oldukça önemlidir.
*Sayfa içeriği sadece bilgilendirme amaçlıdır. Tanı ve tedavi için mutlaka doktorunuza başvurunuz.
iLASIK (iDesign Wavefront)
i-Lasik Lazer Nedir?
Dünya genelinde ortalama insanların %80’ ni kırma kusuruna sahiptir.
Refraktif cerrahi 1980 yılından bu yana uygulanan ve kırma kusurlarının tedavisinde en güvenilir sonuçları veren yöntem lazer yöntemidir. Gelişen teknoloji ile miyop (uzak görmede zorlanma), hipermetrop (yakın görmede zorlanma), astigmat (görüntüde bulanıklaşma) gibi kırma kusurları lazer ile tedavi edilebilmektedir.
Lazer tedavisinin amacı, kişilerin yaşam kalitesini arttırarak, daha konforlu bir hayata sahip olmalarını sağlamaktır. Günümüzde kırma kusurlarının tedavisi için tüm dünya’ da en yaygın olarak kullanılan tedavi şekli İ-LASİK (Laser Assisted insitu Keratomilluesis) yöntemidir. Bu yöntem kişiye özel olup detaylı muayene ve tektiler sonucunda hastanın göz yapısına uygun olarak gerçekleştirilir.
i-Lasik Lazer Kimlere Yapılır?
18 yaşından büyük olanlara
Miyopta 10, hipermetrop 6 ve astigmatta 4 dereceye kadar olanlara
Kornea tabakası yeterli kalınlıkta olanlara
Diyabet, romatizma gibi sistematik hastalığı bulunmayanlara
Yapılan ön muayene ve tetkikler neticesinde, göz yapısı hekim tarafından ameliyata uygun bulunan kişilere, İ-Lasik lazer tedavisi uygulanabilir.
i-Lasik Ameliyatı Nasıl Yapılır?
i-Lasik uygulamasında tüm işlem wavefront ve idesign teknolojisi ile hastaya özel olarak planlanır ve göz tanıma sisteminin kombinasyonu ile en küçük kusurlar bile düzeltilebilmektedir. Femtosaniye lazer kullanımı ile bıçaksız kesiler mümkün olmakla birlikte bu sayede tedavinin de başarısını artırmaktadır.
Wavefront
Göze bir ışık demetinin gönderilmesi ile retina tabakasında elde edilen görüntünün değerlendirilerek programı belirlenir. Özellikle gece görme problemi olan veya göz bebekleri büyük olan hastalarda lazer sonrası ışık çevresinde saçılma, dağılma ve gölgelenme olmaması için tercih edilen bir yöntemdir. Özel Wavefront analiz cihazlarıyla yapılan değerlendirmeden sonra operasyon kararı verilir.
iDesign Wavefront
İlk aşamada Wavescan teknolojisi ile kişisel görüş görüş profili hazırlanır.
Daha sonra femtosaniye ile bıçak kullanılmadan kornea kesisi oluşturulur. Artık görüş, iLASIK uygulaması çerçevesinde düzeltilebilir.
Göze yollanan ışıktan yansıyan bilgiler özel bir kamerayla algılanır. Bu bilgiler lazere gönderilerek planlanan tedavi uygulanır. Kişiye özel tedavi (Advanced CustomVue™) uygulamasının tercih edilme sebeplerinden biri de Wavefront aberometresinde üç boyutlu görme haritasının çıkartılabilmesidir.
Lazer tedavisinde, cihazın gözün planlanan noktasına atış yapması çok önemlidir.
Bu yüzden cihaz ile gözün arasında dijital bir kilitleme sistemi (eye tracker) olması gerekir. Wavefront tedavisinde ölçümler otururken, operasyon ise yatar pozisyonda gerçekleşir. Bu pozisyondayken gözde küçük bir dönme hareketi oluşabilir. Kişinin iris tabakası lazer cihazı tarafından algılanarak gözdeki kendi ekseni etrafındaki hareketleri takip edebilmektedir.
i-Lasik ile Lasik Arasındaki Farklar
İ-Lasik operasyonlarının diğer operasyonlardan farkı kişiye özel lazer tedavisi yapılabilmesidir. İ-Lasik ameliyatında tüm işlem wavefront ve iDesing ile hastanın göz yapısına özel olarak planlanır ve göz tanıma sisteminin kombinasyonu ile en küçük kusurlar bile düzeltilebilir. LASIK operasyonunda ise mikrokeratom adı verilen bıçak ile korneal flep açılır.
i-Lasik Lazer Ameliyatı Sonrası Bulanık Görme Olur Mu?
Tüm lazer operasyonlarında ilk gün bulanık görme yaşanabilir. Bu durum geçicidir. Hasta operasyon sonrası ilk birkaç gün bulanık görebilir.
i-Lasik Lazer İyileşme Süreci Ne Kadardır?
İ-Lasik operasyonu sonrası ertesi gün hasta kontrole çağırılır ve daha sonra günlük yaşantısına devam edebilir. Tam iyileşme ise 10-15 gün içerisinde gerçekleşir.
i-Lasik Lazer Ameliyatı Ne Kadar Sürer?
İ-Lasik operasyonu yaklaşık 10 dakika sürmektedir. İlk aşamada femtosaniye teknolojisi kullanılarak bir flep oluşturulur. İkinci aşamada ise excimer lazer ile numara düzeltmesi işlemi yapılır. Bu aşamalar ile operasyon yaklaşık olarak 10 dakika sürmektedir.
i-Lasik Lazer Tedavisi Kalıcı Mıdır?
Tüm lazer tedavilerinde numaraların geri gelme ihtimali çok düşük olsa da mümkündür.
i-Lasil Lazerden Sonra Gözü Nasıl Korumalıyız?
Operasyon sonrası gözlerin korunabilmesi ve dinlenmesi için koruyucu gözlük veya güneş gözlüğü takması önerilir. Gözlerin ilk gün su ile teması olmaması ve hiçbir şekilde ovuşturulmaması gerekir. Hasta operasyon sonrası verilen damlaları düzenli bir şekilde kullanmalı ve ertesi gün kontrolünü aksatmamalıdır.
*Sayfa içeriği sadece bilgilendirme amaçlıdır. Tanı ve tedavi için mutlaka doktorunuza başvurunuz.
Femtosaniye Lazer (Intralase)
Femtosaniye Lazer Nedir?
Femtosaniye Lazer; refraktif cerrahi ve katarakt cerrahisinin tedavisinde kullanılan lazer teknolojisidir. Femtosaniye, bilgisayar kontrolünde lazerle ameliyatın başarısını etkiler ve operasyonda önemli bir rol oynar.
Bıçaklı Lazer ile;
Planlanamayan cerrahi sonuçları, flap yırtıkları
İnce kornea yapısı olan kişilerde yüksek risk
Göz numarası yüksek kişilere tedavinin uygulanamaması
Kuru göz oluşumunda daha yüksek risk
Bıçaksız Femtosaniye Lazer ile;
İnce kornea yapısı olanlarda planlanan kalınlıkta flap oluşturma olanağı
Göz numarası yüksek kişilerde lazer olma imkanı
Operasyon sonrası göz kuruluğu oluşumunda daha düşük risk
Femto Saniye Lazer Kimlere Yapılır?
Kişinin kırma kusurlarının tedavisinde göz yapısı uygun ise yapılabilir. Yapılacak detaylı göz muayenesi sonucunda yöntem belirlenebilir.
Femto Saniye Lazer Miyop İçin Uygulanır Mı?
Femtosaniye Lazer; miyop, hipermetrop, astigmat gibi kırma kusurlarının tedavi edilmesinde uygulanan bir yöntemdir.
Femto Saniye Lazer Hangi Göz Hastalıkları İçindir?
Yöntem tüm kırma kusurları yani refraktif cerrahi ve katarakt cerrahisinde kullanılmaktadır.
Femto Saniye Lazer Ameliyatı Nasıl Yapılır?
Lazer operasyonu sırasında korneada ince bir kesi ile kapakçık açılması gereklidir; Femtosaniye Lazer bu işlemi bıçak kullanılmadan (flap) istenilen düzeyde açar ve lazer ışınlarıyla oluşturulmasını sağlar.
*Sayfa içeriği sadece bilgilendirme amaçlıdır. Tanı ve tedavi için mutlaka doktorunuza başvurunuz.
PRK / LASEK
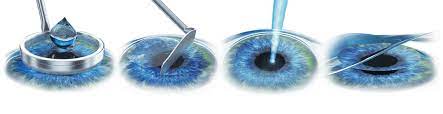
PRK Nedir?
PRK(Photorefraktif Keratektomi ) Miyopi, hipermetropi ve astigmatizma gibi kırma kusurlarına sahip hastaların tedavisinde kullanılan bir lazer yöntemidir.
PRK / LASEK Lazer Kimlere Uygulanır?
18 yaşını doldurmuş ve yapılan detaylı muayene sonucu göz yapısı uygunluğunun tespiti sağlanan kişilere PRK LASEK yöntemi uygulanabilir. İşlem muayene sonrası ya da doktorun önereceği gün gerçekleştirilebilir.
PRK / LASEK Lazer Kimlere Uygulanır?
18 yaşını doldurmuş kişiler
Kornea kalınlığı Lasek yöntemine uygun kişiler
Sistematik hastalığı olmayan kişiler
Kornea sivrileşmesi, göz tansiyonu vb hastalıkları olmayan kişiler
Hamile veya emzirme döneminde olmayan kişiler
LASEK Nedir?
Lasek, gözdeki epitel dokunun alkol yardımı ile kaldırılması prensibine dayanır. Lazer uygulandıktan sonra epitel yerine geri yayılır. Bu iki yüzey yönteminde güvenli sonuçlar alınmakla birlikte, hastalarda 2 -3 gün süresince yanma, batma, sulanma olabilmektedir. Ortalama 1 hafta-10 gün içinde görme netleşmektedir.
PRK / LASEK Lazer Sonrası İyileşme Ne Kadar Sürer?
Lazer ameliyatı tamamlanan hasta, yaklaşık olarak yarım saat bekletilir ve daha sonra kontrol muayenesi gerçekleştirilir. Operasyon sonrası ilaç kullanımı doktorun tavsiye edeceği şekilde kullanılması iyileşme sürecinin hızlanması için oldukça önemlidir.
Operasyon sonrası baş ağrısı hissedilmesi durumunda kan sulandırıcı etkisi olmayan ağrı kesiciler tercih edilebilir. Yine bu durumu doktorunuza mutlaka danışın.
Operasyondan sonra araç kullanılmamasını ve o gün istirahat edilmesini öneririz. Ayrıca tozlu ortamda bulunmaktan kaçınılmalı, tedavi edilen göz ilk 24 saat süresince ovalanmamalı, kaşınmamalı, ellenmemeli, yüz yıkanmamalı ve banyo yapılmamalıdır. Operasyonun ertesi günü sosyal ve iş yaşantısını kısıtlayacak herhangi bir yan etki kalmaz.
Ertesi gün yapılacak doktor kontrolünde gözün yüzeyindeki saydam bölgede kırışıklık tespit edilirse veya flap (kapakçık) altında bir reaksiyon söz konusu olursa flap altının yıkanması gerekebilir.
Ameliyattan sonra yaklaşık 3 – 6 ay süre ile doktorun önereceği bir suni gözyaşı damlası kullanılmalıdır.
PRK Lazer Tedavisi Öncesi Dikkat Edilmesi Gerekenler Nelerdir?
Tedavi öncesi hastanın yemek yemesinde hiçbir sakınca yoktur.
Hasta sadece;
Göz makyajı yapmamalı,
Parfüm kullanmamalı,
Kan sulandırıcı ilaçlar içmemelidir.
Kontakt lens kullanan hastaların PRK muayenesi ve ameliyatı öncesi yumuşak lens kullanıyorlar ise 1 hafta, sert lens kullanıyorlar ise 2 hafta önce lenslerini kullanmayı bırakmaları önerilmektedir.
PRK lazer ameliyatlarının avantajları;
Bir korneal flep (zar) kaldırılmaması sebebiyle hiçbir iz oluşmamaktadır.
İz kalmasını istemeyen hastalar sıklıkla tercih etmektedir.
Korneal flep (zar) kaldırılmadığı için korneanın doğal yapısında bozulmalar meydana gelmemektedir.
PRK lazer ameliyatı olanlar operasyon sırasında vakum kullanılmadığı için ağrı ya da acı hissetmemekte ve göz basıncı artmamaktadır.
PRK / LASEK Ameliyatı Sonrası Bulanık Görme Ne Kadar Sürer?
İlk gün; bulanık görme ve gözlerde 3- 4 saat batma, yanma ve sulanma olması normaldir.
PRK / LASEK Lazer Güvenli Mi?
Miyop, hipermetrop ve astigmat gibi kırma kusurlarının tedavisi için yaygın olarak kullanılan PRK Lasek yöntemi 1987 yılından itibaren tüm dünyada başarı ile uygulanmaktadır.
PRK / LASEK Lazer Kaç Numaraya Kadar Yapılır?
Genel kural 6 – 8 olarak kabul edilirken, hastanın göz yapısının uygunluğu operasyon için değerlendirilmelidir.
*Sayfa içeriği sadece bilgilendirme amaçlıdır. Tanı ve tedavi için mutlaka doktorunuza başvurunuz.
Fakik Lens Tedavisi
Fakik Mercek Nedir?
Fakik göz ici lens refraksiyon tedavisinde alternatif olarak güçlü seçeneklerden biri olup tüm refraksiyonlar “hipermetrop, hipermetrop astigmat, miyop ve miyop astigmat“ göz kırılma kusurlarında uygulanan bir tedavi yöntemidir.
Fakik Göz İçi Lens Ameliyatının Avantajları
Fakik göz içi lens ameliyatının en büyük avantajı, uygulamanın geri dönüşümlü olabilmesi ve yüksek miyop ve hipermetrop olan kişilere de uygulanabilir olmasıdır. Dünyagöz Hastanesi’nde Fakik lens ameliyatı, ilgili branş hekimleri tarafından gözün içerisine yapay ve numaralı bir lens yerleştirilmesi prensibine dayanılarak yapılmaktadır.
Fakik Göz İçi Lens Hangi Göz Hastalıkları için Uygundur?
0,5 diyoptriden 20 diyoptriye kadar miyoplar,
0,5 diyoptriden 6 diyoptriye kadar miyop astigmatlar,
5 diyoptriden 10 diyoptriye kadar hipermetrop,
5 diyoptriden 6 diyoptriye kadar hipermetrop astigmatlar tedavi edilebilmektedir.
Fakik Lens Kimlere yapılır?
Fakik lens ameliyatı 18 yaşından büyük olup son iki yıl içerisinde kırma kusurunda büyük bir değişiklik saptanmayan kişilerde, gözünde glokom (göz tansiyonu), retina hastalıkları ve kataraktı olmayan kişilerde uygulanabilir. Bu tedavinin kişinin göz yapısına uygun olup olmadığının kesin kararı, yapılacak detaylı göz muayenesi ve kornea dokusunun özel tetkiklerle incelenmesi sonucunda belirlenebilir.
Fakik Lens Tedavisi Nasıl Yapılır?
Fakik lens ameliyatı bir göz için yaklaşık 5 dakika sürer ve hasta genel anestezi altında olduğundan hiçbir şey hissetmez. Bandaja gerek yoktur.
Fakik Göz İçi Lens Tedavisi Kalıcı Mıdır?
Gözün içerisine yerleştirilen lens, saydam ve göz dokusuyla uyumludur. Tüm süreçler ideal olarak gerçekleştirildiğinde lens ömür boyu sorun çıkarmadan göz içerisinde kalacak tıbbi bir malzemeden üretilir.
Göze yerleştirilen bu lensler ameliyat sonrası dışarıdan bakıldığında görülemez ve lensin gözdeki varlığı hasta tarafından hissedilmez. Fakik lens tedavisiyle göz içine yerleştirilen bu lens, hastanın isteği doğrultusunda geri çıkartılabilmekte ve hastaya uygun farklı tedavi yöntemlerinden yararlanabilme olanağı sağlamaktadır.
*Sayfa içeriği sadece bilgilendirme amaçlıdır. Tanı ve tedavi için mutlaka doktorunuza başvurunuz.
Göz İçi Lens (IOL) Tedavisi
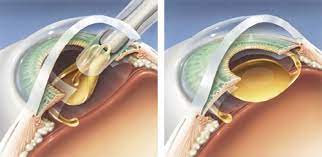
Göz İçi Lens Tedavisi Nedir?
Göz içi lens tedavisi, katarakt ve gözdeki kırma kusurlarının tedavisi için kullanılan bir yöntemidir.
Bu yöntem, göz içindeki doğal merceğin yerine özel teknoloji ile üretilen merceklerin yerleştirilmesi ile uygulanır.
Göz İçi Lens Ameliyatı Avantajları
Göz içi lens ameliyatı miyop, hipermetrop, astigmat gibi kırma kusurlarının tedavisi için uygulanabilir. Uygulanan yöntemde gözün içindeki mercek alınıp yerine birden fazla odak kabiliyeti olan mercek yerleştirildiği için kırma kusurlarının tedavisi sağlanırken gözde katarakt problemi varsa kataraktında tedavi işlemi sağlanabilir.
Göz İçi Lens Tedavisi Nasıl Yapılır?
Uygulanan bu yönteme Clear (şeffaf) lens değişimi denilmektedir. Göz içi lens tedavisi, 3mm’lik kesi açılarak gözün içine lensin yerleştirilmesi ile gerçekleştirilir. Yerleşen mercek, vücut ısısıyla normal şeklini alır.
Gözün İçine Lens Yerleştirme Adımları
Göz içi lens uygulaması için hastanın öncelikle kapsamlı bir muayeneden ve bir dizi tetkikten geçmesi gerekir. Göz yapısı doktor tarafından değerlendirilen hastanın uygun bulunması sonucu takılacak lenslerin çeşidi belirlenir. Tedavinin aynı zamanda bir katarakt yöntemi olması sebebiyle tek seansta hastanın hem kataraktı tedavi edilir, hem de göz içine konulacak mercek ile uzak ve yakın görme problemi uygun adaylarda giderilir.
Merceklerde çeşitli halkalar mevcuttur. Bu halkaların bir kısmı uzağı, bir kısmı ise yakını görmeyi sağlar. Hastanın göz problemine göre doktor lensin çeşidini belirler.
Göz İçi Lens Tedavisi Kimlere Uygulanır?
Bu tedavi için hasta seçimi çok önemlidir. Hasta için uzağı mı yoksa yakını mı görmenin daha önemli olduğuna dikkat edilmelidir. Hasta seçiminde diğer önemli bir konu ise hastanın pupil boyutlarıdır. Hastanın öncelikle detaylı bir göz muayenesinden geçmesi gerekmektedir. Her hastanın gözü bu tip bir ameliyata uygun olmayabilir.
Kataraktı olan hastanın mesleği, yaşı, sosyal aktivitesi, okuma alışkanlığı, entelektüel düzeyi de hasta seçiminde önem taşımaktadır. Tedavi başarısı uygun hasta seçimi, uygun teknik, ameliyatın gerçekleştirildiği kurumun ve hekimin tecrübesi ve tabiî ki doğru mercek ile mümkündür.
Göz İçi Lens Tedavi Sonrası Nelere Dikkat Edilmelidir?
Ameliyat sonrası görme 1-2 gün içinde normal seviyesine ulaşacaktır. Göz doktorunuzun önereceği Antibiyotikli, kortizonlu göz damlaları ve gözyaşı damlaları önerilen süre boyunca kullanılmalıdır.
Göz içi lens tedavisi sonrası hasta aynı gün taburcu edilir.
Rutin kontroller ameliyat sonrası 1. gün, 1. hafta, 1. ay ve 6. aydır fakat kontrol sıklık ve süreleri göz doktoru tarafından değişkenlik gösterebilir.
Trifokal Lens Nedir?
Trifokal Lens yönteminde gözün içindeki mercek alınıp yerine birden fazla odak kabiliyeti olan mercek konulmaktadır. Bu merceklerde çeşitli halkalar mevcuttur. Bu halkaların bir kısmı uzağı, bir kısmı da yakını görmeyi sağlar. Böylece görmeyi sağlayan gözdeki sarı noktanın üzerine hem uzaktaki hem de yakındaki görüntüler düşmektedir. Tedaviye uygun olan hastaların buna adapte olmaları ile uzak ve yakın gözlüklerine olan bağımlılıkları azalabilir.
Trifokal Mercek Avantajları
Trifokal mercek tedavisi uzak, yakın ve orta mesafede gözlükle görülen seviyede görmenin netleşmesini sağlar. Aynı zamanda yapılacak tedavinin katarakt operasyon prensibine dayalı mercek değiştirme ile gerçekleşmesi sayesinde tedavi öncesi katarakt problemi olan kişilerin katarakt tedavisi de sağlanacak olup, katarakt problemi olmayan kişilerinde ileride katarakt oluşumu görülmeyecektir.
Bu tedavi için hasta seçimi çok önemlidir. Hasta için uzağı mı yoksa yakını mı görmenin daha önemli olduğuna dikkat edilmelidir. Hasta seçiminde diğer önemli bir konu ise hastanın pupil boyutlarıdır. Tedavinin bir katarakt ameliyatı olması sebebiyle hastalar aynı seansta hem katarakt problemine hem de uzak ve yakın görme problemine çözüm bulabilirler.
Hastanın öncelikle detaylı bir göz muayenesinden geçmesi gerekmektedir. Her hastanın gözü bu tip bir ameliyata uygun olmayabilir. Kataraktı olan hastaların mesleki konumu, yaşı, sosyal aktivitesi, okuma alışkanlığı, entelektüel düzeyi de hasta seçiminde önem taşımaktadır.
Sıkça Sorulan Sorular
Göz İçi Kontakt Lens Uygulaması Kalıcı Mıdır?
Göz içine yerleştirilen lensler ömür boyu kullanılabilir.
Göz İçi Lens Çıkarılabilir Mi?
Göz içi lens operasyonlarında gözün içinde var olan ve kırıcılığını, saydamlığını kaybetmiş lenslerin çıkartılarak yerine hastanın gözüne uyumlu yeni lenslerin yerleştirilmesi ile gerçekleştirilir.
Günlük, aylık kullanılan kontakt lensler ile karıştırılmamalıdır.
*Sayfa içeriği sadece bilgilendirme amaçlıdır. Tanı ve tedavi için mutlaka doktorunuza başvurunuz.
Katarakt Hakkında
Gözde Katarakt Nedir?
Gözde katarakt göz bebeğinin arkasında bulunan göz merceğinin zamanla şeffaflığını yitirerek gözün bulanık görmesine sebep olan, sıklıkla orta yaş ve üzerinde görülen bir göz hastalığıdır.
Katarakt Başlangıcı:
Göz bebeğimizin hemen arkasında, gözümüze uzakta 10, yakında ise 13 numara kırıcılık kazandıran doğal merceğimiz bulunur. Doğal merceğimiz ilerleyen yaşla beraber saydamlığını kaybederek matlaşmaya başlar. Katarakt başlangıçta görmeyi tamamen etkilemez. Bunun sebebi başlangıçta göz merceğinin tamamını kaplamamasından kaynaklıdır. Kataraktın başlangıcı, renklerde matlaşma ve görüş kalitesinde azalmalar şeklindedir.
Kataraktlı Göz Nasıl Görür?
Kataraktlı bir göz, buğulanmış bir camın arkasından bakıyormuş gibi görmeye başlar. Katarakt ilerledikçe görmeyi belirgin olarak azaltarak hastanın yaşantısını olumsuz etkiler. Katarakt, basit bir göz muayenesi ile teşhis edilebilen bir hastalıktır. Ancak katarakta eşlik eden başka göz hastalığı var mı, yok mu diye hastanın detaylı göz muayenesi muhakkak yapılmalıdır. Yapılacak muayenede; korneanın saydamlığı, kataraktın yapısı, merceğin pozisyonu, göz bebeğinin genişliği, retinanın durumu ameliyat planından önce detaylı bir şekilde incelenerek hastanın katarakt tedavisi, operasyon açısından değerlendirilir.
Katarakt Belirtileri Nelerdir?
Kataraktın en belirgin belirtileri olarak,
Görme seviyesinde azalma,
Gece görüşünde bozulma,
Güneşli havada bulanık görme,
Işığa hassasiyet,
Gözlük numaralarının sık değişmesi,
Renklerde bulanıklaşma gibi şikayetleri sıralayabiliriz.
Katarakttan Korunmak Mümkün Mü?
Katarakt hastalığını tam olarak önlemek mümkün değildir. Ancak katarakt oluşma riskine karşı önlemler alınabilir:
Güneş ışınlarından korunma, güneş gözlüğü kullanma,
Doğru ve dengeli beslenme,
Sigara ve alkol tüketiminden kaçınma,
Şeker hastalığı olan kişilerin (diyabet) hastalığını kontrol altında tutması.
Hangi Yaşlarda Katarakt Görülür?
Katarakt, ortalama 50-60 yaşlarındaki kişilerde göz merceğinde hafif bir matlaşma ve sertleşme ile kendini göstermektedir. Ancak daha erken yaşlarda hatta bebeklik çağında bile gözlenebilir. Şeker hastalarında, gözde darbeye maruz kalanlarda ya da uzun süre kortizon kullanan hastalarda da katarakt görülebilir.
Gözde Katarakt Nasıl Geçer?
Oluşmuş kataraktın ilaç veya gözlükle geçmesi mümkün değildir. Kataraktın tek tedavisi ameliyattır. Katarakt ilerledikçe görmeyi belirgin olarak azaltarak hastanın yaşantısını rahatsız etmeye başlar. Katarakt ameliyatı için kullanılan teknoloji ve göz içine konulan merceğin kalitesi ameliyatın başarısını ve en önemlisi hastanın görme kalitesini belirler.
Katarakt Ameliyatı Ne Kadar Sürer?
Katarakt ameliyatı yaklaşık 15-20 dakika sürer. Operasyon sonrası hasta aynı gün taburcu edilebilir. Kişinin iki gözünde de katarakt oluşmuş ise, doktorun belirleyeceği aralıklar ile operasyon gerçekleştirilir; iki göze belli aralıklar ile müdahale edilir.
Kataraktın Tedavisi Nedir?
Kataraktın tek tedavisi ameliyattır. Bulanıklaşan mercek ameliyatla boşaltılır. Doğal mercek alınınca göz uzakta 10, yakında 13 numaralık kırıcılıktan mahrum kalmış olur. Bu nedenle katarakt ameliyatı sırasında, göz içine gözün ihtiyaç duyduğu kuvvette yeni bir mercek yerleştirilir. Günümüzde en yaygın uygulanan katarakt ameliyatı yöntemi fakoemülsifikasyondur, kısaca fako denir. Bu ameliyatlar cerrahın tercihine göre damla, lokal veya genel anestezi altında yapılabilir. Genellikle dikiş konmadığından yanlış olarak lazerli katarakt cerrahisi sanılır. Aslında bir de lazerle katarakt cerrahisi vardır. Femtosaniye lazerli fako cerrahisi ameliyatında önce lazerle bazı cerrahi müdahaleler lazer ile yapılır. Fako cerrahisi bazı aşamalar hazır hale gelmiş olarak tamamlanır. Bilgisayar yardımıyla çalışan femtosaniye lazer teknolojisi, katarakt operasyonlarında dünyadaki en ileri teknoloji olması dolayısıyla ameliyat güvenliğini artırır, yeni takılan merceğin mükemmel konumlanmasını sağlar. Katarakt tedavisinde, en az kullanılan teknolojiler kadar önemli bir başka etken ise göz içerisine yerleştirilecek olan yapay merceklerdir. Katarakt ameliyatı sırasında gözün içine yerleştirilen merceklerle gözde var olan astigmat düzeltilebilir, uzak ve yakın gözlük ihtiyacı ortadan kaldırılabilir. Astigmat dikkate alınmadan tek odaklı lens takılırsa hasta hem uzak hem de yakın gözlük takar. Astigmatı düzelten tek odaklı lens takılırsa hasta uzağı gözlüksüz görür, okurken yakın gözlüğü takar. Uzağı da yakını da gözlüksüz görmek isteyen hastalara ise üç odaklı, EDOF, yeni teknoloji monofokal veya uyum yapan lensler gibi özellikli mercekler takılabilir. Kataraktı olmayan yakın gözlük çağındaki uygun hastalarda da erken bir katarakt ameliyatı yapıp, özellikli mercekler takarak gözlüksüz yaşam sağlamak mümkündür.
Katarakt Ameliyatı İçin Nelere Dikkat Edilmeli?
Katarakt tedavisi, modern tekniklerin gelişimi ile ağrısız bir şekilde gerçekleştirilir. Katarakt tedavisinin başarısında hekimin tecrübesi kadar, kullanılan teknolojiler, sarf malzemeleri, merceğin kalitesidir.
Doğru mercek seçimi yapıldığında kişi ameliyat sonrası net görebilmekte ve görüş kalitesi hayatına konfor katmaktadır. Mercek seçimi yapılırken kişinin; yaşı, yaşam stili, hobileri, mesleği ve gözünün yapısı gibi birçok önemli etken göz önünde bulundurulmalıdır. Kullanılan mercekler yeterli testlerden geçirilmiş ve başarısı kalite belgesi ile kanıtlanmış olmalıdır.
Katarakt Ameliyatı Riskli Midir?
Tüm ameliyatlarda olduğu gibi katarakt ameliyatında da bir takım riskleri vardır. Ancak gelişen teknoloji ve yöntemler sayesinde katarakt ameliyatlarının başarısı oldukça yüksektir. Ayrıca geciktirilmeden zamanında müdahale ile katarakt ameliyatında oluşabilecek komplikasyon riskleri en aza indirilmiş olacaktır. Mercek seçimi ve doğru uygulanması, bu cerrahinin en önemli aşamasıdır. Hastanın gözüne takılacak merceğin tipi, derecesi, göze hangi açıyla yerleştirileceği, yapılan ölçümler sonrasında mercek numarasının (hem astigmat hem uzak ve yakını düzeltebilecek) tam tespit edilmesi gerekmektedir. Bu mercekler alerji yapmaz veya doku tarafından kabul edilmemesi mümkün değildir. Ameliyatta takılan göz içi mercekler hastanın gözünde ömür boyu kalır.
Sıkça Sorulan Sorular
– Katarakt ameliyatı olduktan sonra eski görmeme kavuşur muyum?
Eğer gözde katarakt dışında görmeyi azaltan bir neden yoksa katarakt ameliyatı yapılan bir göz, eski görme kabiliyetine kavuşur.
– Katarakt ameliyatı olduktan sonra gözlük kullanacak mıyım?
Katarakt ameliyatı sırasında göz içine yerleştirilen merceğin numarası, uzağı veya yakını net görecek şekilde ayarlanabilir. Böylece ameliyat olan kişinin gözü uzak için sıfırlanmış ise uzağı gözlüksüz net görür, ancak yakın için gözlük kullanması gerekir. Eğer ameliyatta takılan mercekle göz miyop yapılırsa, o kişi yakını gözlüksüz görebilecek, fakat uzak için gözlük ihtiyacı ortaya çıkacaktır. Çok odaklı mercek tercih edilirse miyop, hipermetrop ve astigmat problemleri tek bir mercekle çözümlenebilir.
– Katarakt ameliyatı olmam için görmemin iyice azalması mı gerekir?
Hayır, katarakt oluşup görme derecesinde azalma başladığından itibaren, kataraktın herhangi bir döneminde ameliyat yapılabilir.
– Çok geç (ilerlemiş katarakt) dönemde katarakt ameliyatı olmak ameliyat başarısını etkiler mi?
Evet, çok ilerlemiş kataraktların ameliyatında problem çıkma olasılığı daha fazladır. Ayrıca, ileri kataraktlarda ameliyat süresi de daha uzun olmaktadır.
– Katarakt ameliyatı için narkoz almam gerekiyor mu?
Katarakt ameliyatı için narkoz (genel anestezi), çocuk ve bebek hastalar dışında uygulanmamaktadır. Katarakt ameliyatında, erişkin hastalar için lokal anestezinin değişik türleri kullanılır. Gözün çevresine enjeksiyon yapılarak göz uyuşturulup hissiz hale getirilir ve aynı zamanda göz hareketleri ortadan kaldırılmış olur.
– Katarakt ameliyatından sonra lazer ameliyatı olmam gerekirse olabilir miyim?
Yapılan muayene sonrasında gözünüz uygun bulunursa lazer ameliyatı yapılabilir.
– Göz tembelliğim düzelir mi?
Katarakt ameliyatı ile göz tembelliği düzelmez. Göz tembelliği için farklı tedavi yöntemleri bulunmaktadır.
Femtosaniye Lazer Nedir?
Lazerle yapılan katarakt ameliyatına Femtosaniye lazer katarakt cerrahisi adı verilir. Femtosaniye lazer teknolojisi son 15 yılda refraktif cerrahide flap oluşturma amacıyla başarıyla kullanılmaktadır.
Halk arasında bıçaksız lazer ameliyatı şeklinde bilinen bu teknoloji son yıllarda katarakt ameliyatlarında da kullanılmaya başlanılmıştır. Bu sayede cerrahın ameliyat sırasında yapması gereken bazı manevralar ameliyat öncesinde femtosaniye lazeriyle göze el değmeden ve kontrollü bir şekilde gerçekleştirilmiş olur. Femtosaniye lazerin kullanılması ameliyatın bazı aşamalarını önceden gerçekleştirdiği için ameliyat kolaylaşmış ve daha güvenli hale gelmiş olur Ayrıca bir femtosaniye lazeri astigmatlı lenslerin implantasyon aksını da işaretleyip astigmatlı lensin en doğru pozisyonda implantasyonuna yardımcı olur.
Femtosaniye Lazer İle Katarakt Operasyonu Nasıl Yapılır?
Ameliyat esnasında göz, damla yardımı ile uyuşturulur, bu şekilde ameliyat narkozsuz, iğnesiz, bıçaksız ve ağrısız olarak gerçekleştirilir. Halk arasında bıçaksız katarakt ameliyatı olarak da adlandırılan “Femtosaniye Lazer” adı verilen lazer teknolojisinin en önemli özelliği ameliyatın en önemli aşamalarının bıçak kullanılmadan gerçekleştirilmesidir. Katarakt ameliyatlarında ender de olsa insan elinin engelleyemediği bazı komplikasyonlar görülebilmektedir. Bu komplikasyonların oluşmaması için doktor deneyimi oldukça önem taşımaktadır. Femtosaniye lazer katarakt cerrahisi ile operasyonun komplikasyon riski de önemli oranda düşük olacaktır.
“Femtosaniye lazer” teknolojisi aynı zaman göz içine yerleştirilen lensin en doğru şekilde yerleşmesini sağlar. Bu da özellikle multifokal veya astigmatlı lenslerle en doğru sonucu almamıza yardım eder.
Femtosaniye lazer ile katarakt operasyonları daha hızlı iyileşme ve daha az komplikasyon oluşturduğu için günümüzde katarakt hastaları için en ideal yöntemdir.
Fako Yöntemiyle Katarakt Tedavisi
Fako Ameliyatı Nedir?
Fako günümüzde en yaygın kullanılan katarakt ameliyatı yöntemidir. En önemli özelliği küçük kesilerden yapılmasıdır. Genellikle damla anestezi altında yapılıp, dikiş konmadığından yaygın olarak ‘lazerli katarakt cerrahisi’ sanılmaktadır. Katarakt tedavisi, mikrocerrahi gerektiren çok önemli bir ameliyattır. Ameliyatın başarısını hekimin tecrübesi, ameliyat öncesi tetkikler, ameliyatın gerçekleştirildiği ameliyathane sterilizasyonu, kullanılan malzemenin kalitesi ve sterilizasyonu doğrudan etkiler.
Fako Ameliyatı Nasıl Gerçekleştirilir?
Fako ameliyatı için önce doğal merceğin ön kabuğu soyulur. Sonra 2.2 mmlik tünelden göz içine sokulan ultrasonik dalga gücü ile çalışan fako cihazıyla lens kırılıp parçacıklara ayrılarak göz içinden çıkarılır. Göz merceğinin içi tamamen temizlendikten sonra, yerinde bırakılan arka kapsül kesesi içine gözün ihtiyaç duyduğu kuvvette yeni bir lens yerleştirilir. Kesi yerleri şişirilir ve göz içine antibiyotik verilerek ameliyat sonlandırılır.
Fako Cihazı Özellikleri Nelerdir?
Fako (Fako Emülsifikasyon) yönteminde genellikle hastalar lazer cihazı ile tedavi edileceğini düşünürler. Ancak Fako cihazı sanılanın aksine lazer ile değil ses dalgaları ile kataraktlı merceğin giderilmesini sağlar. Lazerli katarakt cerrahisinde ise merceğin ön kabuğunun soyulması ve merceğin kırılması aşaması daha ameliyata başlamadan önce femtosaniye lazer kullanılarak yapılır. Sonrasında fakoya geçilir.
Katarakt ve Şeffaf Lens Cerrahisinde Kullanılan Göz İçi Mercekler
Gözümüzün içindeki doğal merceğimiz +10 derecelik bir kırıcılığa sahiptir. Doğal lensimiz kırklı yaşlara kadar yakına bakarken uyum yapar ve 3 numara da yakında kazanır. Kırklı yaşlarla birlikte yakına bakarken uyum refleksimizi yitirmeye ve yakın gözlük takmaya başlarız. Doğal merceğimizin buzlanması durumuna katarakt denir. Katarakt ameliyatla alındığında gözümüz uzakta 10, yakında 13 numaralık kırıcılıktan mahrum kalmış olur. Bu yüzden de katarakt ameliyatında göz içine gözün ihtiyaç duyduğu kuvvette göz içi mercekler konulur.
Günümüzde katarakt cerrahisi çok küçük kesilerden yapılabildiğinden astigmat kontrolü mümkündür. Ayrıca gözün ihtiyaç duyduğu lensin hesabında kullanılan teknoloji ve formüller de son derece gelişmiştir. Katarakt ameliyatını, doğru göz içi lensi seçildiğinde, gözlüksüz yaşama dönüş ameliyatı olarak de düşünebiliriz.
Özellikle yakın gözlük çağına gelmiş hipermetroplarda henüz katarakt başlamamışsa bile erken bir katarakt ameliyatı yapıp uygun göz içi mercekler yerleştirerek gözlüksüz yaşam sağlayabiliyoruz. Gözün numarasının sürekli değişmesinin sebebi olan doğal merceğini alıp gözün içine sabit bir mercek yerleştirince, artık numaralarda bir değişiklik yaşanmayacaktır.
Kaç çeşit göz içi mercek vardır?
Sadece bir odağı olan merceklere monofokal, tek odaklı lens denir. Bu mercekler astigmata çözüm sağlamadığından, düşük astigmatlılarda uzağı gözlüksüz göstermeyi hedefler. Tek odaklı lens takılmış hastalar Okuyabilmek için +2.25 yakın gözlüğüne ihtiyaç duyarlar.
Astigmatı da düzelten tek odaklı merceklere toric monofokal lens denir. Bu hastalar da yakında +2.25 gözlük ihtiyacı duyarlar.
En yeni tip tek odaklı, monofokal (+) lensler çok yakında değil ama orta mesafede bir miktar destek verirler. Özellikle adım mesafesini ve masa üstünü göstermeyi hedeflerler.
Fokus derinliği arttırılmış (EDOF) lensler de çok yakında değil ama orta mesafede iyi bir destek verirler. Özellikle cep telefonunu ve bilgisayarı göstermeyi hedeflerler.
Uzak ve yakında birer odağı olan mercekler bifokal lens denir. Bu mercekler uzağı ve yakını birlikte gösterir. Yakın ancak belli bir mesafede nettir.
Günümüzde en yaygın üç odaklı mercekler, Trifokal mercekler tercih edilmektedir. Çünkü bu merceklerde yakın sadece bir mesafede değil, 40-80 cm mesafede derinlikli olarak görülür.
Göz içi Mercek Amelyatı Sonrası Dikkat Edilmesi Gerekenler
Göz içi mercek ameliyatı Sonrası hastanın ameliyat sonrası kontrolleri yapılır ve aynı gün taburcu edilir. Doktorun belirleyeceği aralıklarda verilen damlaların uygulanması ve iyileşme süreci için oldukça önemlidir. Genellikle operasyon sonrası, ertesi gün kontrol muayenesi gerçekleştirilir.
Göz içi Mercek Ameliyatı Sonrası Bulanıklık Olur Mu?
Göz içi mercek ameliyatı sonrası ilk gün bulanık görme yaşanabilir. Bu durum normal ve geçicidir. Genellikle göz içi mercek ameliyatı sonrası bulanıklık yaşanmasının nedeni operasyon sırasında kullanılan damlalar ve korneada oluşan ödem kaynaklıdır. Ancak operasyon sonrası birkaç gün içinde görme seviyenizin netleştiğini fark edeceksiniz.
*Sayfa içeriği sadece bilgilendirme amaçlıdır. Tanı ve tedavi için mutlaka doktorunuza başvurunuz.
Presbiyopi Hakkında
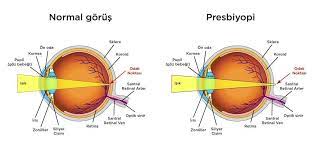
Presbiyopi (Yakın Görme Bozukluğu) Nedir?
Gözlerin yakındaki cisimleri net bir şekilde görme yeteneğini zaman içerisinde kaybetmesi durumuna Presbiyopi denir. Birçok hasta presbiyopi ne demek diye düşünüyor.. Halk diliyle Presbiyopi yakın görme sorunudur. Tam tanımı ile açıklarsak; uzaktaki bir cismin yakına gelmesiyle beyne ulaşan uyarı değerlendirilerek göze iletilir. Burada gözün “silier cisim” diye adlandırılan bölgesinde kasların kasılıp gevşemesiyle buna bağlı lifler gerilmekte ya da gevşemektedir. Liflerin bu hareketi, lensin sivrilerek ya da kalınlaşarak kırıcılığının artmasına neden olur. Göz yakın görme bozukluğunu yaşa bağlı olarak kaybeder. Kesin olarak ispatlanmış olmasa da bu yeteneğin yaşa bağlı olarak kaybedilmesi ile ilgili en yakın teori hücre yaşlanması teorisidir. Bu teori, yaşlılığa bağlı olarak saçımızın beyazlaması gibi göz hücrelerimizin bu yeteneğini kaybettiğini belirtmektedir. Bu nedenle sorun, patolojik bir sorun olarak değil fizyolojik bir yaşlanma olarak değerlendirilebilir.
Presbiyopi (Yakın Görme Bozukluğu) Nasıl Gelişir?
Presbiyopi gelişimi şu şekilde başlar; uzakta 10 derecelik bir kırıcılığı olan doğal merceğimiz yakına bakarken uyum refleksimiz sayesinde 3 numara daha kazanarak yakını da görmemizi sağlar. Gözlerimizin içindeki mercek şekil değiştirebilen bir yapıya sahiptir. Uyum refleksimiz sayesinde ise cisimler yakına geldiğinde merceğimizin sivrileşmesiyle yakına odaklanmamızı sağlar.
Yakın Görme Bozukluğu (Presbiyopi) Kaç Yaşında Olur?
Yakın görme bozukluğu, kırklı yaşlarla birlikte doğal lensimizin elastikliğinin bozulması ve yakını odaklama gücünü yavaş yavaş kaybetmesi ile başlar. Bu durum, uzağı iyi görebilen insanlarda yakında 40’lı yaşlarda 1 numara, 50’li yaşlarda 2 numara, 60’lı yaşlarda 3 numara civarında bir yakın gözlüğü ihtiyacı duyulur. Düşük değerde miyop göz zaten yeteri kadar kırıcı olduğu için yakına odaklanmaya ihtiyaç duymaz, yakını gözlüksüz görebilirler.
Presbiyopi (Yakın Görme Bozukluğu) Belirtileri Nelerdir?
Presbiyopi yavaş yavaş gelişen bir göz problemidir. Presbiyopinin bazı belirtileri arasında;
Küçük yazıları okumakta zorlanma,
Okuma materyallerini (kitaplar, dergiler, menüler, dijital cihazlar, etiketler vb.) kol mesafesinden uzakta tutmak zorunda kalma,
Yakındaki nesneleri görmede zorluk çekmek yer alır.
Ayrıca presbiyopi baş ağrısı ve göz yorgunluğu gibi diğer yakın görme görevlerini daha az rahat ve daha yorucu hale getiren görsel yorgunluğa da neden olabilir.
Presbiyopi (Yakın Görme Bozukluğu) Nasıl Tedavi Edilir?
Presbiyopi tedavisi için tüm dünyada en yaygın olarak uygulanan yakın görme ameliyatı yöntemlerinin başında göz içi trifokal mercek operasyonları gelmektedir. Bu tedavi için hasta seçimi çok önemlidir. Hastanın öncelikle detaylı bir göz muayenesinden geçmesi ve yapılan tetkikler sonucu operasyon uygunluğuna bakılması gerekmektedir. Her hasta yakın görme bozukluğu tedavisi için uygun olmayabilir.
Yakın Görme Bozukluğu (Presbiyopi) Ameliyatı
Presbiyopi ameliyatı genellikle trifokal mercek tedavisi ile yapılmaktadır. Bu ameliyat ile hastanın yakın görme bozukluğu düzeltilebilir. Uygulanacak tedavide hasta için uzağı mı yoksa yakını mı görmenin daha önemli olduğuna dikkat edilmelidir. Hasta seçiminde diğer önemli bir konu ise hastanın pupil boyutlarıdır. Tedavinin bir katarakt ameliyatı olması sebebiyle hastalar aynı seansta hem katarakt problemine hem de uzak ve yakın görme problemine çözüm bulabilir. Yakın görme sorunu tedavisi için bir diğer seçenek ise lazer tedavisidir.
Yakın Görme Bozukluğu (Presbiyopi) Ne zaman Başlar?
Genellikle 40 yaşından kısa bir süre sonra kendini fark ettirmeye başlayan presbiyopi, yaşlanmanın normal bir parçası olarak kabul edilir.
Presbiyopinin İlerlememesi ve Erken Tanı İçin Neler Yapılabilir?
Presbiyopinin ilerlemesinin ya da durdurulmasının bir yolu yoktur. Presbiyopi tedavisinde yapılmak istenen gözün odaklama yaptığındaki görüntüye benzer görüntünün tekrar görülmesini sağlamaktır. Bu görüntünün sağlanmasında gözlük ya da kontakt lens verilebilir. Tam bir tedavi için ise hastanın göz durumunun uygunluğuna bakılarak refraktif cerrahi veya göz içi mercek operasyonları yapılabilir.
*Sayfa içeriği sadece bilgilendirme amaçlıdır. Tanı ve tedavi için mutlaka doktorunuza başvurunuz.
Retina Nedir?
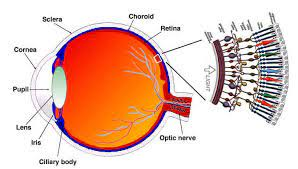
Retina Nedir?
Retina, göz küresinin arka duvarını bir duvar kağıdı gibi kaplayan ve görme hücrelerinden oluşan ağ tabakasıdır. Aynı zamanda retina kendi içerisinde 10 katmandan oluşmaktadır, Retina tabakası gözün en karmaşık ve en hassas noktasıdır. Retina ışığın görüntü olarak beynimize iletilmesini sağlar ve bu şekilde görmemiz mümkün olur. Retina da meydana gelen problemler bir göz bozukluğu değil, bir göz rahatsızlığıdır. Erken teşhis bu noktada çok önemlidir. Eğer, gözünüzde aşağıdaki belirtilerden bir ya da birden fazlası var ise mutlaka bir retina doktoruna muayene olmanız gerekmektedir.
Retina Hastalıklarının Belirtileri
Ani veya yavaş görme kaybı
Kırık-eğri görme
Işık çakmaları
Göz önünde uçuşan koyu cisimler (uçuşan sinekler)
Görüşün perdelenmesi
Gelip geçici ve kısa süreli görme kaybı
Görüş alanında karanlık bölgeler oluşması
Retina Hastalıkları Nelerdir?
Şeker ve hipertansiyon hastalığına bağlı kanamalar
Retina damar tıkanmaları
Retina dekolmanları / yırtıkları
Sarı nokta hastalığı
Doğumsal retina hastalıkları
Retina altında sıvı birikmesi, retina ödemi
Makula delikleri
Vitreoretinal yüzey bozuklukları
Retina tümörleri
Şeker ve Hipertansiyonun Retinaya Olumsuz Etkileri
Şeker ve hipertansiyon hastalıkları vücudun tüm sistemlerini olumsuz etkiler ve ilk olarak en büyük olumsuz etkiyi gözde meydana getirir. Şeker ve hipertansiyon hastalıkları, retinada damar genişlemeleri ve geçirgenlik bozuklukları meydana getirebilir. Bu nedenle özellikle şeker ve tansiyon hastaları göz sağlığının korunması için takipli olarak göz doktoru tarafından kontrol edilmelidir.
Retina Yırtılması Neden Olur?
Retina yırtıkları; retina deliği, at nalı yırtık ve disinsersiyon olarak kendi içinde üçe ayrılır. Retina dekolmanına en sık neden olan tırtık biçimi at nalı yırtık olarak adlandırdığımız, çoğunlukla merkeze dönük yırtıklar şeklinde olanlardır. Bu yırtıklar hastada fotopsi (ışık görme) şikayetlerine neden olur. Eğer bu yırtıklara damarlarda yırtıklar eşlik ediyorsa, hastada sisli görme şikayeti de beraberinde oluşabilir. Retina deliği oval şekillerde görülür ancak retina delikleri belirti vermez ancak yaşlanmanın doğal donucu olarak değerlendirilir. Retina yırtıkları yaşlanmanın doğal sonucu olarak değerlendirilir. Ancak bazı durumlarda; göze alınan bir darbe veya bir operasyon sonucu yine retina delikleri oluşabilir. Retinada oluşan bu deliklerin geç kalınmadan tedavi edilmesi göz sağlığı açısından oldukça önemlidir.
Retina Yırtılması Belirtileri
Işık çakmaları
Görmede daralmalar
Göze perde inmesi
Bulanık görme
Retina Yırtığı Lazer Tedavisi Fiyatları
Retina yırtıklarının fotokoagülasyon yöntemi ile tedavi edilme işlemine argon lazer tedavisi denir. Retinanın hasar görmüş dokularını tedavi eder ve dokuların daha fazla bozulmasını önler. Bu işlem damla anestezisi ile ağrısız şekilde gerçekleştirilir. Retina yırtığı lazer tedavisi fiyatları muayene sonucu belirlenebilir.
Retina Ameliyatı Hakkında
Retina ameliyatarı, retina bölgesindeki hasarların doktor tarafından belirlenmesi sonucu sağlanır. Retina dekolmanı gibi önemli hastalıklar cerrahi müdahaleler ile tedavi edilirken retina bölgesinde oluşan küçük deliklerin tedavisi lazer ile sağlanabilir.
Ancak retinada erken teşhis, koruyucu medikal tedavi ve geç kalınmadan yapılacak doğru cerrahi müdahale hayati önem taşımaktadır.
Sıkça Sorulan Sorular
Retina Yırtığı Lazer Tedavisi Sonrası Yapılması Gerekenler Nelerdir?
Retina yırtığı tedavisi sonrası uygulanan anestezi damla ve işlem kaynaklı bulanık görme yapabilir. Bu nedenle tedavi sonrası ilk birkaç saat araç kullanılması önerilmez. Tedavi sonrası hastanın hastanede kalmasına gerek yoktur. Doktorun belirleyeceği aralıklarda kontrole gelinmesi tedavi sonrası yeterli olacaktır.
Retina Ameliyatı Sonrası Bulanık Görme Olur Mu?
Göze uygulanacak damla ve yapılan işlemler hastada bulanık görme şikayeti oluşturabilir. Bu nedenle uygulanacak tedavi sonrası hastaya refakat edebilecek kişiler ile gelmesi tedavi öncesi hastaya belirtilir.
Retina Yırtılması Kör Eder Mi?
Retina dekolmanı hemen tedavi edilmezse, kısmi veya tam görme kaybına neden olabilir.
*Sayfa içeriği sadece bilgilendirme amaçlıdır. Tanı ve tedavi için mutlaka doktorunuza başvurunuz.
Retina Dekolmanı Nedir?
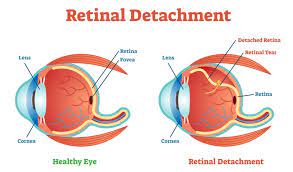
Retina Dekolmanı Nedir?
Retina dekolmanı retinada oluşan yırtık veya delikler nedeniyle gelişir. Sıklıkla yüksek miyop hastalarında görülür. Orta yaş ve üzerinde daha çok olmak üzere her yaşta ortaya çıkabilir.
Retina tabakası gözün ön-arka çapı arttıkça gerilir ve üzerindeki gerilme alanı incelmeye ve bozulmaya başlar. Bazı ailesel veya dejeneratif hastalıklarda ve enfeksiyonlarda da retina çevresinde yer yer incelme ve bozulmalar oluşabilir. Bu arada aynı sebeplerle vitreus jeli de homojenliğini kaybetmeye ve bozulmaya başlar, jel kıvamı değişir ve yavaş yavaş retinadan ayrılır. Bu ayrılmaya vitreus dekolmanı denir. Bu arada büzülen ve yer yer opaklaşan vitreus dokusu gözün içinde görme aksından geçtikçe kişi tarafından gözün önünde uçuşan sinekler veya sis perdesi olarak algılanır. Retina dekolmanı hemen tedavi edilmezse, kısmi veya tam görme kaybına neden olabilir.
Retina Dekolmanı Sebep ve Belirtiler Nelerdir?
Retina hastalıkları tedavi edilmediği takdirde kalıcı körlükle sonuçlanabilmektedir.
Retina dekolmanı başlıca belirtileri;
Işık çakması,
sinek uçuşması,
ani görme kaybı gibi belirtiler
Yaşanan bu belirtiler retina dekolmanı hastalığının habercisi olabilir.
Retina Dekolmanı Tedavi Süreçleri Nasıl Gerçekleşir?
Retina dekolmanı tedavisi için erken teşhis, detaylı muayene, zamanında ve en önemlisi doğru tedavi ile görme kaybına varabilecek sonuçları engellemek mümkün olabilir. Retina ameliyatları büyük sterilizasyon önlemleri ile yüksek teknolojinin kullanılmasını gerektiren, aksi takdirde sonucu görme kaybına varabilecek kadar hassas ameliyatlardır.
Makula, (gözün görme merkezi) altındaki dokudan ayrılınca merkezi görme kaybolur. Uzun süreli dekolmanlarda göz içi dengeler bozulur ve göz küresi küçülmeye başlar. Göze gelen ani, şiddetli veya delici darbeler, dekolman sebebi olabilirler. Diyabet ve bazı dejeneratif hastalıklarda vitreusta retinayı çeken bantlar oluşarak traksiyona bağlı dekolmanlar geliştirebilir. Dekolman nadiren de olsa bazı enfeksiyon, tümör veya özellikle hamilelikte ortaya çıkan tansiyon krizlerinde, gözde hiç yırtık olmadan da gelişebilir.
Retina Dekolmanı Ameliyatı Sonrası İyileşme Süreci Nasıldır?
Operasyon sonrası 7 – 10 gün içinde hasta günlük yaşantısına dönebilir. Retina dekolmanı ameliyatı sonrası görmede tam iyileşme ise 1 – 2 ay içerisinde gözlemlenir. Operasyon sonrası göz doktorunun belirleyeceği aralıklarda kontrol muayeneleri gerçekleştirilmelidir.
Sıkça Sorulan Sorular
Retina Dekolmanı Ameliyatı Sonrası Gözde Kanlanma Olur Mu?
Retina tedavileri sonrası gözde bulanık görme kanlanma olası durumlardır. Bu durum iyileşme sürecinde tamamen düzelecektir. Bu nedenle operasyon sonrası gözlerde kanlanma olması durumunda endişelenmenize gerek yoktur.
Retina Dekolmanı Ameliyatı Ne Kadar Sürer?
Dekolman ameliyatı her bir göz için yaklaşık olarak 20 – 30 dakika sürmektedir.
Retina Dekolmanı Tekrarlanır Mı?
Retina dekolmanı göz küresinin iç yüzeyinde oluşan ayrılmalardır. Bunun olmasına birçok etken neden olabilir. Tedavisi yapılan bir dekolmanının tekrar oluşma ihtimali mümkündür.
*Sayfa içeriği sadece bilgilendirme amaçlıdır. Tanı ve tedavi için mutlaka doktorunuza başvurunuz.
Biyonik Göz Tedavisi
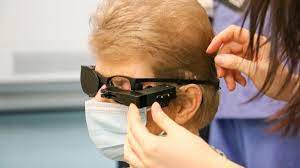
Retinitis Pigmentosa Hastalığı (Tavuk Karası) Nedir?
Halk arasında tavukkarası veya gece körlüğü olarak bilinen ve kalıtımsal retina hastalıklarının başında gelen retinitis pigmentosa, genetik geçişli bir hastalıktır. Retinitis pigmentosa (tavuk karası) hastalığı genellikle 10’lu yaşlarda başlar ve zaman içinde görmede daralmalar, renklerin ve ışığın azalması gibi etkilerle devam eder. Kişiden kişiye göre farklılıklar gösteren bu hastalığın erken yaşlarda fark edilmesi tedavinin seyri için oldukça önemlidir. Bu nedenle çocukların anne ve babalar tarafından gözlenmesi ve aralıklarla loş ışık altında görme seviyelerinin sağlıklı olup olmadığına bakmaları önerilmektedir.
Biyonik Göz Nedir?
Biyonik göz, gözdeki ışık alıcıları hiç olmayan veya ciddi hasar gören, ancak optik sinirleri sağlam kalan retinitis pigmentosa (tavuk karası) hastalığına bağlı görme kaybı yaşayan kişiler için uygulanan bir tedavi yöntemidir. Halk arasında tavuk karası veya gece körlüğü olarak adlandırılan retinitis pigmentosa hastalığı, çok değişik genetik geçiş özellikleri gösteren, akraba evliliklerinde daha çok görülen ve total körlüğe kadar götüren çok ciddi bir göz hastalığıdır. Biyonik göz tedavisinde amaç retinitis pigmentosa hastalığına bağlı sonradan görme engeli yaşayan kişilerin gölge veya ışık algılarını artırarak görme seviyelerini yükseltmektir.
Biyonik Göz Tedavisi Kimlere Uygulanır?
Gözdeki ışık alıcıları hiç olmayan veya hasar görmüş kişilere,
Optik sinirleri sağlam kalmış kişilere,
25 yaşını doldurmuş kişilere,
Işığı en az bir gözde hissedebilen kişilere,
Retinitis pigmentosa hastalığına bağlı görme kaybı yaşayan kişilere uygulanabilmektedir.
Biyonik Göz Tedavisi Nasıl Gerçekleşir?
Biyonik göz tedavisi, kişinin görme merkezine bir çip yerleştirilerik, özel bir gözlük ile görme merkezine görüntülerin iletilmesini sağlama işlemidir.
Biyonik Göz Tedavisi Nasıl Çalışır?
Kişinin gözünün içine yerleştirilen retina implantı (Biyonik Göz/ Argus II Retina Protez Sistemi) iki parçadan oluşuyor. Cihaz görüş alanındaki nesneleri algılamayı sağlayan elektronik bir göz vasıtası ile çalışıyor. Özel gözlüğün üzerinde bir kamera bulunuyor ve implantı aktive etmesi için bir güç cihazına bağlı olarak çalışıyor.
Tedavi Sonrası Süreç Nasıl İlerler?
Tedavi sonrası kişinin ışığı algılayarak nesneleri yorumlaması amaçlanır. Kişi siyah beyaz görmeye başlar, gölge ve ışık algıları artar. Tedavi sonrası üç aylık rehabilitasyon süreci başlar ve kişinin daha iyi görmesi sağlanır. Bu süreçte kişileri ve nesneleri algılaması ile biyonik gözle gördüklerini nasıl yorumlayacağı konusunda destek verilir.
*Sayfa içeriği sadece bilgilendirme amaçlıdır. Tanı ve tedavi için mutlaka doktorunuza başvurunuz.
Çocuk Göz Sağlığı Hakkında

Çocuk Göz Sağlığı
Çocuklar en sık karşılaşılan durum hastalığını ifade edememesidir. Pek çok önemli göz hastalığı küçük yaşlarda ortaya çıkar. Ancak erken teşhis ve doğru tedavi ile başarılı sonuçlar elde edilebilir.
0-16 Yaş grubundaki çocukların göz sağlığını korumak için nasıl bir yol izlenmeli?
İlk göz muayenesi 2 – 3 aylıkken yapılmalıdır. Yapılacak muayene ile doğumsal göz hastalıklarının taranması sağlanır.
Sonraki süreç için ilk 1 yaş ve yıllık takiplerinin yapılması şeklinde devam etmelidir. Bu sayede var olan ya da oluşabilecek göz problemlerinin teşhis ve tedavisi kolaylaşacaktır.
Çocuklarda Göz Bozukluğu Belirtileri Nelerdir?
Gözde kayma (şaşılık)
Takip etmeme
Gözde kızarıklık veya sulanma
Gözde titreme
Bir gözü kısma ya da kapatma
Siyah görünmesi gereken göz bebeğinde beyaz ya da puslu renk
Cisimleri sürekli gözüne yakın tutma
Başını bir yana eğerek bakma
Gözlerini sık sık ovuşturma
Prematüre doğum
Ailede göz tembelliği teşhisi
Ailede göz bozukluğu
Yukarıdaki belirtilerin yaşanması halinde vakit kaybetmeden çocuk göz hastalıkları alanında uzman bir göz doktoruna (pediatrik oftalmolog) gidilmelidir.
ÇOCUK GÖZ HASTALIKLARI
Çocuklarda görülen göz hastalıkları doğuştan itibaren ya da ilerleyen yıllarda ortaya çıkabilir. Doğuştan itibaren görülen çocuk göz hastalıkları genellikle kalıtımsaldır. Çocuk göz hastalıkları; yapısal olarak etkilenen bölgeye göre, gözde fonksiyonel sorunlara neden olabilir. Bu nedenle çocukların her yıl mutlaka rutin göz muayenesi olmaları önerilmektedir.
Çocuklarda En Sık Görülen Göz Hastalıkları Nelerdir?
Gözde Çapaklanma ve Kanlanma
Bebeklerde doğumdan sonra ilk 15 gün içinde çapaklanma ve kanlanma oluşabilir. Ancak uzun süreli çapaklanmalarda çapağın rengi varsa gözdeki akıntının özelliği önemlidir. Bu durumda mutlaka göz doktoru tarafından tedavisine başlanmalıdır. Yine doğumdan sonra oluşacak kızarıklık ve çapaklanmalar özel tedaviler gerektirmeyebilir. Ancak kızarıklık ve eşlik eden çapaklanma 1-2 günden fazla sürüyor ise göz muayenesi gerektirir ve muayene sonrası damla kullanılması önerilebilir.
Gözdeki kırmızılık bazen korneayı ilgilendiren bir durum da olabilir. Bebek gözünü kısıyor veya sulanma varsa mutlaka göz doktorunun görmesi gereklidir.
Gözde Sulanma
Doğum sonrası hemen veya 2 hafta içinde başlayan tek veya iki taraflı göz sulanmaları genellikle gözyaşı kanallarının tıkanıklığı veya darlığı ile ilgili olabilir. Tıkanıklık tam ise gözde sulanma sık sık ve çapaklanma ile birlikte görülebilir. Buradaki çapaklanmada tipik olarak gözde kızarıklık fazla oluşmaz. Gözde çapaklanma varsa tedavisi için göz muayenesi ile uygun bir damla ve birlikte kanalı açıcı uygun masaj yapılması gerekebilir. Genel olarak bu durum ilk 6 ay içinde masaj ile ortadan kaybolabilir. Eğer sulanma 1 yaşına kadar devam ederse ve çapaklanma sık sık görülüyorsa sondalama işlemi ile kanal açma tedavisi uygulanabilir.
Şaşılık
Şaşılık, her iki gözün birbiriyle olan paralelliğini kaybetmesi durumudur. Her bir gözde 6’şar adet göz dışı kas bulunur. Bunların birinde veya bir kaçında kuvvet azlığı veya fazlalığı olması şaşılığa neden olabilir. Bir göz düz bakarken diğeri içe, dışa, yukarı veya aşağı kayabilir. Bazı durumlarda kayma her iki gözde de mevcuttur. Gözlerdeki kayma şaşılığın sebebine göre sürekli ya da geçici süreli oluşabilir. Şaşılığın oluşmasında tek bir neden yoktur. Farklı nedenlerle şaşılık oluşabilir.
Şaşılık, tedavisinde erken teşhis çok önemlidir. İlk göz muayenesi için geç kalındığında çocukların gözlerinde estetik problemlerin yanı sıra ömür boyu sürecek görme azlığı sorunları da oluşabilmektedir. Doğumdan hemen sonra ve çocukluk döneminde çocukların göz şikayeti olmasa bile düzenli olarak mutlaka uzman bir göz doktoru tarafından kontrol edilmesi gereklidir.
AMBLİYOPİ
Ambliyopi, görme tembelliği demektir. Gözlerden birinde ya da her ikisinde görülebilir. Görme keskinliği tam değildir, iki taraflı yüksek kırma kusurlarında iki gözde ambliyopi gelişebilir. İki göz arasında kırma kusuru farkının fazla olduğu hastalarda kırma kusurunun fazla olduğu tarafta tembellik oluşabilri. Ayrıca tek taraflı şaşılık, görme aksını örten kapak düşüklüğü, doğumsal katarakt da ambliyopi sebepleri arasındadır. Erken tespit edilip tedavi edilmelidir. Tedaviye en iyi cevap 5-6 yaşa kadar alınmaktadır.
Çocuklarda Görülen Diğer Göz Hastalıkları Nelerdir?
Kırma kusurları
Gözkapağı hastalıkları
Katarakt
Kornea hastalıkları
Glokom
Travma
Retina ve optik sinir hastalıkları
Prematüre Retinopatisi (ROP)
*Sayfa içeriği sadece bilgilendirme amaçlıdır. Tanı ve tedavi için mutlaka doktorunuza başvurunuz.
Prematüre Retinopatisi Nedir?
Prematüre Retinopatisi Nedir?
Prematüre Retinopatisi erken doğan bebeklerin gözlerinde görülen en önemli sağlık sorunlarından biri olarak tanımlanmaktadır. Bebeklerin gözlerindeki damarlar, doğuncaya kadar gelişir. Erken doğan bebeklerde ise bu gelişme tamamlanamadığı için doğduktan sonra da devam etmektedir.
Prematüre bebekleri yaşatmak için yüksek konsantrasyonlarda verilen oksijen, gözdeki damarların anormal gelişmesine sebep olur. Bunun sonucunda ise damarlanması tamamlanmamış bebeklerin retinalarında kısaca ROP olarak tabir edilen, Prematüre Retinopatisi hastalığı meydana gelir. Erken dönemde tedavi edilmezse her iki gözde de körlüğe neden olabilir. Bu nedenle erken doğan bebeklerin muhakkak göz doktoru tarafından muayene edilmesi gerekmektedir.
Prematüre Retinopatisi En Çok Hangi Bebeklerde Görülür?
Normal bir gebelik 40 hafta ya da 280 gün sürer. Eğer 37 hafta tamamlanmadan önce doğum gerçekleşirse bebek prematüre kabul edilir. 2.500 gramdan az doğan bebeklere ise düşük doğum ağırlıklı bebek denir. Bu bebeklerin üçte ikisi prematüredir.
Prematüre Retinopatisi Risk Faktörleri Nelerdir?
Prematüre Retinopatisi’nin en sık görüldüğü grup 1.000 gramın altında doğanlardır. Prematüre retinopatisi risk faktörleri 1500 gramın altında ve 32’inci haftadan önce doğmuş tüm bebekler için geçerlidir. Bu nedenle prematüre bebeklerin mutlaka ROP muayenesinin yapılması gerekmektedir.
Yeni doğan bebekler konusunda ROP’un erken tanısı ve tedavisi uzmanlaşmış çocuk doktorları ve oftalmalogların birlikte çalışması ile mümkündür. Ayrıca, bebeklerde rastlanan akciğer, kalp damar rahatsızlıkları, ağır enfeksiyonlar ve beyinde yaşanabilecek problemler de retinopati riskini arttırmaktadır. Erken teşhis ile tedavisi mümkün olup, geç kalındığı zaman her iki gözde de körlüğe yol açabilir.
Bebeklerin Göz Muayenesi Ne Zaman Yapılmalıdır?
Doğumdan sonra 4-6 hafta arasında mutlaka göz muayenesinin yapılması gerekmektedir. Hafiften, ağıra doğru beş evresi bulunan ROP tedavisinde başarı, hastalığın evresiyle ilintilidir. İlk iki evresinde takip yeterli olup, üçüncü evreden itibaren ise lazer ve krio tedavisine başlanılması gerekmektedir. Çünkü hastalık en iyi sonucu üçüncü evrede vermektedir.
Yeni doğan tüm bebeklerin ilk bir ay içinde göz muayenesinin yapılması sadece ROP değil, birçok göz hastalığı, göz tansiyonu, göz tembelliği, gözyaşı kanalı tıkanıklığı ve şaşılık gibi zamanında tanısının konması ve başarılı tedavi olanağının sağlaması açısından çok önemlidir.
Çocuk Anestezisi
Çocuk göz hastalıklarının tedavisinde anesteziye gerek görüldüğü takdirde çocuk anestezisinde uzman, anestezi hekimleri tarafından uygulanmaktadır. Steril ameliyathaneler çocuk hastalara uygun şekilde dizayn edilmiş masalar ve tek kullanımlık tıbbi sarf malzemeler ile tedavi gerçekleştirilmektedir.
*Sayfa içeriği sadece bilgilendirme amaçlıdır. Tanı ve tedavi için mutlaka doktorunuza başvurunuz.
Şaşılık Nedir?

Şaşılık Nedir?
Şaşılık iki gözün farklı yönlere bakmasıdır. Gözlerden bir tanesi tam karşıya bakarken diğerinin içe, dışa, yukarı ya da aşağıya bakmasıdır. Şaşılığı olan hastalar, bazen başlarını sağa ve sola eğmek gibi değişik baş pozisyonlarında her iki gözleri ile düzgün bakabilirler. Bazen şaşılık kendini böyle baş pozisyonundaki anormalliklerle gösterebilir.
Şaşılık Kimlerde Görülür?
Genellikle çocuklarda görülse de ileri yaşlarda da ortaya çıkabilir. Tüm çocukların %5’ inde erişkinlerin ise %1’inde şaşılık bulunur. Her iki cinste eşit sıklıkta görülür. Bazı nadir gözüken tipleri hariç genellikle genetik bir geçiş göstermez.
İki Gözümüz Birlikte mi Çalışır?
Görme, beyinde gerçekleşen bir olaydır. Göz, duygusal algı organıdır. Retinanın aldığı uyarılar sonucu oluşan görüntü optik sinir ve görme yolları aracılı ile beyindeki görme korteksine iletilir. Bu duygusal sistem haricinde her iki gözün ilgili nesneye çevrilmesi ve her iki retinada da aynı görüntünün oluşması için kullanılan motor sistem (göz dışı kasları) vardır. Normalde gözlerimiz aynı noktaya bakarlar ve her iki gözümüzden beynimize iletilen iki görüntü beynimiz tarafından birleştirilerek (füzyon) üç boyutlu (stereopsis) görmemiz sağlanır. Kısacası, gözlerimiz ve beynimizdeki hareket merkezleri ve göz dışında bulunan 6 adet kas sayesinde sağlanır.
Bir göz farklı yöne baktığı zaman beynimize birbirinden çok farklı iki görüntü gelecektir. Bu durumda, farklı yöne bakan gözden beyine gelen görüntü ya yok sayılacak (ambliyopi gelişimi) ya da baskılanacaktır (süpresyon gelişimi). Beyin sadece karşıya bakan gözün ilettiği görüntüyü kabul edecektir. Eğer bu çocukluk döneminde olursa çocukta derinlik hissinin oluşmaması, kayan gözünün az görmesi (tembellik = ambliyopi) gibi ciddi sorunlar doğuran uyum mekanizmaları gelişir. Erişkin dönemde oluşan şaşılıkta ise beyin çocuklarda olduğu gibi uyum mekanizmalarını yapmaz ve her iki görüntüyü de kabul ederek çift görme meydana gelir.
Şaşılığın Nedenleri Nedir?
Nedeni tam bilinmiyor. Bazı ailelerde genetik geçiş görülebilir. Sadece gözlük bozukluğuna bağlı olarak oluşabileceği gibi doğumsal beyin hasarları, mongolizm, beyin tümörleri, görmeyi düşüren katarakt, göz yaralanmaları veya tümörleri şaşılığa neden olabilir.
Eğer erişkin bir kişide şaşılık daha önce yok ve yeni oluştu ise diyabet, multibe skleroz, troid hastalığı, miyasteni gravis, santral sinir sistemini ilgilendiren diğer hastalıklar araştırılmalıdır.
Şaşılığın Belirtileri Nelerdir?
Gözlerin aynı yöne bakması
Üç boyutlu görüntünün kaybolması
Bulanık görme
Baş veya yüzün bir yana dönük olması
Göz sulanması
Ağrı
Baş ağrısı
Çift görme
Ayrıca güneşli ortamda gözlerden birini ya da gözlerini birlikte kullanmak için başını bir yana eğmek veya yüzünü bir yana çevirerek bakmak gibi belirtiler de olabilir.
Bütün çocukların ilk 3 yaş içinde göz doktoru tarafından kontrol edilmesi çocuğun görme gelişimi açısından çok önemlidir. Eğer ailede şaşılık ya da göz tembelliği bulunan başka biri varsa bu muayenenin 3 yaşından önce yapılması gereklidir.
Erişkin kişide çocukluktan beri şaşılıkta kozmetik rahatsızlık dışında, hasta iyi tedavi edilmemişse görme sorunu görme tembelliği olabilir. Ancak şaşılık ileri yaşlarda oluşmuşsa en sık görülen belirti çift görmedir. Bazı erişkinlerde ise gözde ağrı, baş ağrısı, başı sürekli eğik tutmak gibi belirtiler bulunabilir.
Şaşılık Tipleri Nelerdir?
Birçok sınıflama olmasına rağmen hiç biri kusursuz değildir. Şaşılıklar paralitik olan (kayma açısı her yönde farklı) ve olmayan (kayma açısı her yönde aynı); gözlerin fiksasyon durumuna göre tek gözde (sadece bir gözü kullanılır) veya alternan (her iki gözü değişimli olarak kullanabilir); gözlükle veya ameliyat ile düzelenler. Kayma yönüne göre sınıflandırılabilir.
Doğumsal Göz Kaymaları Olabilir Mi?
Doğumsal kaymalar genellikle 3-6 aylıktan 1 yaşa kadar değişen dönemde ortaya çıkabilir. Kayma açısı çok yüksektir, hemen herkes tarafından bakıldığında fark edilir. Bu tip kaymalar genel olarak bir kırma kusuruna (hipermetropi vb.) bağlı olarak gelişmez. Bebeklerde düşük veya orta düzeyde bir hipermetropi bulunabilir ancak gözlük kullansa bile kaymayı düzeltmez. Bu tip kaymalar yukarı doğru kaymalarla birlikte olabilir. Tedavilerinde beklememek ve erken davranmak önemlidir. İdeali ilk 1,5 yaşında kaymanın cerrahi olarak düzeltilmesidir. Böylece bebek tek gözü ile değil her iki gözünü kullanabileceği bir bakış açısı yakalayarak hayatına devam edebilir.
Yalancı Şaşılık Nedir?
Bebeklerin gözleri içe dönük gibi durur. Bunun sebebi, burun kökünün daha geniş olması ya da göz kapağının iç tarafında deri kıvrımının (epikan) bulunması olabilir. Özellikle yana bakışlarda çocuğun gözü içe kayıyormuş izlenimi verir. Yaş ilerledikçe kaybolan bu duruma yalancı şaşılık denir. Yalancı ve gerçek şaşılığın arasındaki fark ancak doktoru tarafından teşhis edilebilir. Ancak ışık testi ile yapılacak muayene kornea ışık yansımalarının simetrik olduğu görülür. Kapama testleri ile de gözlerde herhangi bir hareket oluşmaz. Ayrıca tek taraflı ekzoltalmus yüksek miyopi, yüzdeki asimetri diğer yalancı şaşılık nedenleridir.
Neden Çift Görme Olur?
Kayması olan bir erişkinde bir gözdeki görüntü foveaya düşerken diğerinde fovea dışında bir noktaya düşer. Çocukların aksine erişkinler farklı yöne bakan gözden gelen görüntüyü yok saymaz veya baskılayamazlar. Bu durum çift görmeye neden olur. Bunun tedavisi tek gözün kapatılması, özel prizmatik gözlüklerin verilmesi ya da gözlerin ameliyatla tekrar doğru pozisyona getirilmesiyle sağlanır.
Göz Tembelliği (ambliyopi) Nedir?
Görmenin gelişmesi, çocuk doğduktan sonra artarak devam eden bir süreçtir ve bu süreç ilk 2 yaş içinde hızla gelişir. Bu gelişme 7 yaşına kadar azalarak devam eder. Eğer çocuk gözlerinden birini yeterince kullanamazsa o gözün görmesi gelişmez. Görme sistemi gelişimini en geç 9 yaşında tamamladığı için görme bu zamandan sonra artık gelişmez. Görme sistemi gelişimini en geç 9 yaşında tamamladığı için görme bu zamandan sonra artık değiştirilemez. Çocuklarda sağlıklı görme seviyesi her iki gözün normal pozisyonda durduğu ve her iki göze eşit uyaran geldiği zaman ortaya çıkar. Görme tembelliği, erken çocukluk döneminde bir gözde normal görmenin gelişmemesine bağlı görme kaybıdır. Toplumda %2-3 sıklıkta görülür. En sık nedenleri; şaşılık, göz bozuklukları (miyopi, hipermetropi, astigmatizma), nadiren de çocuklarda gözüken katarakttır.
Göz tembelliği, iyi gören gözün belirli sürelerle kapatılmasıyla tedavi edilir. Erken tanı konuşmuş hastalarda amblyopi başarıyla tedavi edilebilir. Tedavi ne kadar geç başlarsa başarı şansı da o kadar azdır.
Unutmayın ki, ambliyopi tedavisinin başarısı ambliyopinin ciddiyetine ve tedavinin başlama yaşına bağlıdır. Tedavi 9 yaşına kadar devam eder. Bu yaştan sonra artık tedavi başarılı olmaz. Bu nedenle çocuklarda 3 yaş ve ilkokula başlamadan bir göz muayenesi yapılması önemlidir.
Kırma Kusuruna Bağlı Göz Kaymaları
Kırma kusuruna bağlı oluşan göz kaymaları daha çok 1-1,5 yaşından 3 yaşına kadar olan dönemde karşımıza çıkar. Orta ve yüksek hipermetrop olan bu çocuklarda kayma ya tamamen ya da kısmen gözlükle düzeltilebilir. Hikayeleri tipiktir. Kayma aniden başlayabilir, ateşlenme veya düşme sonrası da oluşabilir. Sıklıkla tek gözde daha yüksek numara olup göz tembelliği tehlikesi de taşırlar. Bu tip kaymaların çoğu, gözlükle ve kapama tedavisi ile tedavi edilebilir. Eğer kayma tam düzelmiyor ve her iki gözle aynı anda bakıldığında görüş bozuluyor ise bu durumda kayma için şaşılık ameliyatı gerekebilir.
Kas Felçlerine Bağlı Gelişen Göz Kaymaları
Kas felçleri küçük yaş ve bebeklikte travmalar özellikle kafa travması, zor doğumlar ve yüksek ateş sonrası görülebilir. Nadiren kafa içindeki tümör, kist veya yapısal bozukluklara bağlı oluşabilir. Yetişkinlerde yine travma sonrası olabileceği gibi sıklıkla şeker hastalığı, tiroid hastalıkları, MS gibi merkezi sinir sistemini ilgilendiren hastalıklarda ortaya çıkabilir.
Bu tip kaymalarda tipik olarak çift görme vardır ve küçük yaşlarda çabuk ortadan kalkarken büyük yaş grubunda kalıcıdır. Tipik olarak baş yana eğiktir ve tek göz kısıktır. Çocuklarda göz kayma açısı fazla ise beyin hemen kısa bir dönemde çift görmeyi ortadan kaldırmak için kayan gözü devre dışı bırakır ve o gözde tembellik başlar. Erişkinlerde ise çift görme kayma olduğu sürece vardır ve baş pozisyonuna neden olur. Çift görme hayatı oldukça zorlaştıran bir durumdur. Felçlere bağlı olan kaymaların çoğu bir sene içinde azalarak kaybolabilir. Bu nedenle beklemek gereklidir. Bu dönemde genellikle cerrahi bir müdahale uygulanmaz ancak kaymanın daha erken dönemde toparlaması ve çift görmenin düzelmesi için botoks uygulaması sık yapılır. Eğer göz kayma açısı düşük ise prizmatik özel gözlüklerle çift görme engellenebilir.
Büyük Yaş Grubunda Görülen Göz Kaymaları
Nadiren bebeklik döneminde de karşımıza çıksa da genellikle çocukluk ve ergenlik döneminden itibaren başlayan göz kaymalardır. Genellikle dışa kayma şeklinde görülürler. Aralıklı olarak başlarlar her zaman kayma yoktur gözü daldığında veya uzağa baktığında oluşur. Dış kasların fazla çalışması veya iç kasların zayıflığından oluşabilir. Her iki gözle görmeyi etkileyen sabit kaymalarda cerrahi müdahale gerekir. Aralıklı kaymalarda bazı durumlarda ortoptik tedaviler yarar sağlayabilir.
Özel Şaşılıklar
Bazen doğumsal olarak göz kaslarında veya bu kasları hareket ettiren sinirlerde yapısal ve işlevsel bozukluklar olabilir ve bu durum da kaymalara yol açabilir. Göz tembelliğine yol açıyor ve belirgin baş pozisyonuna neden oluyor ise yine çocukta her iki gözüyle görmeyi kazanmak için tedavi edilmeleri gereklidir. Gözlükler, kapama ve ortoptik tedavileri, gerekli durumlarda cerrahi tedavi bu kaymalarda uygulanır.
Şaşılık Tanısı Nasıl Konulur?
Enspeksiyon Nedir?
Her iki gözün birbiri ile olan ilişkisi hasta düz ileri bakarken incelenir. Ayrıca sağa, sola, yukarı sağ ve sol, aşağı sağ ve sola bakarken de göz hareketlerinin uyumlu olup olmadıkları incelenir.
Işık Testi Nedir?
Hekim yaklaşık 30-35 cm uzaklıktan ve hastanın karşısından küçük bir feneri hastanın gözüne tutar. Hasta bu ışığa bakarken korneasındaki ışık yansımasını izler. Normalde bu yansımalar simetrik ve her iki gözde pupillanın ortasında olmalıdır. Gözlerden birindeki ışık yansımasının pupilla merkezinde olmaması halinde şaşılık varlığı saptanır. “Hirschberg testi” denilen bu yöntem kaba bir muayene olup kesin tanı koydurmaz. Hastanın mutlaka uzağa (yaklaşık 5 cm uzaktaki bir resim veya cisim’ e bakarken de değerlendirilmelidir.
Kapama Testi Nedir?
Hekim, hasta bir noktaya bakarken bir gözünü kapatır ve diğer gözün hareketini izler. Sağlam göz kapatılınca açıkta kalan göz fiksasyon yapacağından kaymanın tipine göre bir hareket görülür (içe kayan göz ortaya gelmek için dışa doru hareket edecektir). Bu test iki göz arasında dönüşümlü olarak yapılabilir, bu sayede çift taraflı (alternan) şaşılıklar da tanınabilir.
Şaşılık Nasıl Tedavi Edilir?
Tedavide amaç görmenin korunması, gözlerin tekrar paralel konuma getirilmesi ve binoküler görmenin sağlanmasıdır. Kaymanın başlangıç yaşı, her iki gözde mi yoksa tek gözde mi olduğu, birlikte bulunan kırma kusurları tedavinin şeklini belirlemede önemlidir. Tedavide gözlük, göz egzersizleri, prizmatik camlar, göz dışı kaslara botoks enjeksiyonu veya ameliyat yapılır.
Kayması ve göz bozukluğu olan bir çocukta ilk önce gözlük tedavisi ile kırma kusurunun düzeltilmesi oldukça önemlidir. Birçok kayma tipi akomodatif (gözlük ile düzelen) şaşılık denen gruba girmektedir. Çocuğun göz bozukluğunun düzeltilmesi yani gözlük kullanması ile kayma ortadan kalkmakta (çocuk gözlük kullandığında gözler orta hatta gelmekte), fakat gözlük çıkartıldığında gözler tekrar kaymaktadır. Bu tip şaşılıkların tedavisi gözlük kullanmaktır. Cerrahi bu grup hastada yapılmaz.
Bir grup şaşılık da ise göz bozukluğu nedeniyle gözlük kullanmak şaşılık açısını değiştirmemektedir. Bunların tedavi yaklaşımı cerrahidir. Bilinmesi gereken, eğer çocuk ameliyat öncesi gözlük takıyorsa ameliyat sonrasında da takmaya devam edecektir. Şaşılık cerrahisi çoğunlukla genel anestezi altında yapılır. Bu cerrahinin de tüm cerrahiler gibi, kanama, enfeksiyon gibi komplikasyonları vardır. Ancak şaşılık ameliyatı, tedavi için güvenilir ve kabul edilmiş bir yöntemdir ve yüzyılı aşkın bir süredir uygulanmaktadır.
Şaşılık tanı ve tedavisi uzman hekim tarafından yapılmalı ve tedavi 7 yaşından önce tamamlanmış olmalıdır. Herhangi bir yakınma ya da bulgusu olmasa da her çocuk ilkokul çağından önce en az bir kez muayene edilmelidir. En ideali bu muayenenin 3-4 yaşında yapılmasıdır.
Şaşılıkta Ortoptik Tedavi Nasıl Yapılır?
Ortoptik tedaviler göz kaslarının fizik tedavisidir. Bazı kasları ve her iki gözle görme yeteneğini kuvvetlendirmek amaçlı uygulanır. Her iki gözle görme yeteneğini kuvvetlendirmek derinlik hissini sabitler veya kazandırır. Gözümüzün bu fonksiyonu gözlerin paralel durmasını sağladığı gibi, günlük hayatımızda da oldukça önemlidir. Araba kullanırken, basketbol, tenis gibi mesafe ve zaman ayarlaması gereken sporlarla uğraşırken daha rahat ve başarılı olmamızı sağlar.
Şaşılıkta Cerrahi Tedavi Nasıl Uygulanır?
Doğuştan olan kaymalar genellikle gözlük gerektirmeyen, erken dönemde (6 ay – 1 yaş ) ameliyat edilmesi gerekli kaymalardır. Göz Kaymaların büyük çoğunluğu ise 2–3 yaş civarında ortaya çıkar ve genellikle gözlükle tam olarak düzelebilir. Gözlük takıldığı halde düzelmeyen kaymalara ise cerrahi tedavi gerekir. Şaşılık ameliyatları çoğunlukla genel anestezi altında gerçekleştirilir. Anestezi uygulaması çocuk anestezisinde uzmanlaşmış hekimler tarafından yapılmaktadır. Şaşılıkta erken tanı ve tedavi ile göz tembelliği önlenebilir, 3 boyutlu görme sağlanabilir. Bu nedenle şaşılık şüphesi olan her çocuğun belirli bir yaşa gelmesi beklenmeden şaşılık uzmanı göz hekimine götürülmesi gerekir.
Şaşılık Tedavisinde Botoks Uygulanabilir Mi?
Bazı şaşılık tedavilerinde Botulinum Toksin (BOTOX) de uygulanabilir. Felce bağlı oluşan şaşılıklarda, ameliyat olmuş fakat tam düzelme sağlanamamış hastalarda, guatr hastalığına bağlı gözünde kayma olmuş hastalarda botoks etkilidir ve tedavi edici olarak kullanılabilir. Felçlere bağlı olarak ani oluşan kaymalarda genellikle çift görme de vardır ve hasta için oldukça zor bir durumdur. Bu tarz şaşılıklarda genel eğilim 6–8 ay beklemektir, ancak bekleme döneminde çift görmenin azalması amacıyla botoks uygulaması yapılabilir. Şaşılığın ortaya çıkmasından hemen sonra tedaviye başlanması ile tam düzelme mümkündür.
Göz Titremesi (Nistagmus)
Nistagmus Nedir?
Göz titremesi (Nistagmus) gözün istemsiz şekilde hareket etmesidir. Doğuştan ortaya çıkabileceği gibi bebeklik dönemi ve sonrası da karşımıza çıkabilir. Nistagmus tek bir sebebe bağlı oluşan bir durum değildir. Birçok farklı nedeni olabilir. Görmeyi etkilemeden de oluşabilir. Bebeklikte baş sallama ile birlikte görülebilir. Görmeyi etkilemeyen bu grupta genel olarak ilkokula doğru nistagmus azalır bazen de tamamen ortadan kalkabilir. Ancak göz titremesi görmenin az olmasına bağlı olarak veya nörolojik sebeplere bağlı olarak da oluşabilir.
Göz Titremesi (Nistagmus) Tedavisi Nasıl Yapılır?
Birçok nedene bağlı olduğu ve tedavi seçenekleri değiştiği için nistagmus hastalarının çok iyi bir şekilde tanısal ayrımının yapılması önemlidir. Gözlükler, teleskopik yardımcı aletler, damlalar, ilaç tedavisi ve gereken durumlarda ameliyat bu hastalara uygulanan tedavilerdir.
*Sayfa içeriği sadece bilgilendirme amaçlıdır. Tanı ve tedavi için mutlaka doktorunuza başvurunuz.
Kornea Nedir?
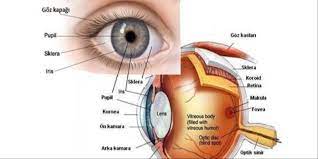
Kornea Nedir?
Kornea, gözün en ön kısmında yer alan, ışığı odaklama ve gözü dış etkenlerden koruma görevine sahip, görme işlevinde büyük rolü olan, gözün eğimli saydam tabakasıdır.
Kornea Muayene Yöntemleri Nelerdir?
Göz hekimi olmayan bir kişi lokal ışık ile kornea saydamlığını, yüzeyinin parlaklığını, kornea yaralanmalarını, pamuk bir çubuk yardımı ile kornea duyarlığını değerlendirebilir. Göz hekimleri kornea morfolojisi ve fonksiyonunu değerlendirmek için bazı cihazlar kullanırlar;
Biyomikroskopi:Kornea ve ön segmente ait diğer yapıların binoküler olarak incelenmesine yarar. Değişik kalınlıktaki ışık demetleri farklıaçılardan gönderilerek biyomikroskobun büyütmesi sağlanır ve kornea incelenebilir. Rutin olarak en sık kullanılan muayene yöntemidir.
Keratometri: Korneanın kırma gücünün ölçülmesidir. Kontakt lens ve göz içi lens implantasyonu uygulaması öncesinde kullanılır.
Topografi: Korneanın ön yüzünün topografik analizinde kullanılır.
Pakimetri: Kornea kalınlığının ölçümüdür.
Speküler mikroskopi: Endotel hücre sayısı ve yapısını gösterir.
Esteziometri: Kornea duyarlılığının değerlendirilmesine yarar.
Korneanın boyanarak muayenesi: Kornea yüzeyindeki kusurlar “floresseine ve rose bengal” solüsyonu ile görülebilir.
*Sayfa içeriği sadece bilgilendirme amaçlıdır. Tanı ve tedavi için mutlaka doktorunuza başvurunuz.
Keratokonus Nedir?
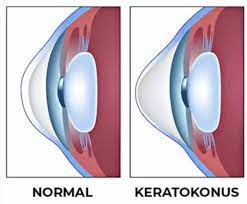
Keratokonus Nedir?
Keratokonus gözün saydam tabakasının yani korneanın ilerleyici miyop ve astigmat ile birlikte incelmesi ve sivrileşmesiyle oluşan bir hastalıktır. Hastalar, genellikle ergenlik döneminde başlayan hastalıktan ancak 20’li yaşlara haberdar olurlar. Hastalık 20–40 yaş arasında ilerleme gösterir ve 40’lı yaşlardan sonra durağan döneme girer. Kornea gözün çok önemli bir kısmıdır. Işık, göze kornea aracılığıyla girer. Kornea ışınları kırarak veya odaklayarak net görmenizi sağlar. Keratokonusta kornea bozulduğu için görme bozulmaktadır. Keratokonus araba kullanma, bilgisayarda yazı yazma, televizyon izleme veya okuma gibi bazı faaliyetleri güçleştirebilir.
Keratokonusun Sebepleri Nelerdir?
Ultraviyole ışınları
Göz ovma
Çevresel faktörler
Sert kontakt lens kullanımı
Genetik yatkınlık
Kronik göz tahrişi
Yapılan araştırmalar sonucu Keratokonus hastalığının nedeni tam olarak bilinememekle birlikte, gelişiminde genetik ve mekanik travmalar en önemli rolü oynamaktadır.
Hastalığın Belirtileri Nelerdir?
Gözde sürekli alerji veya kaşıntı olması
Devamlı ilerleyen miyopi ve astigmatın olması
Gözlüğe rağmen net görememek
Işığa hassasiyetin artması
Göz kamaşması
Düz çizgilerin bükülmüş veya dalgalı görünmesi
Kornea çıkıntı yaptığı için takılan kontakt lensin göze uymaması veya rahatsızlık vermesi
Bu belirtiler keratokonus hastalığı riskinin yüksek oranda olduğunun habercisidir. Bu gibi durumlarda uzman bir hekime muayene olmakta yarar vardır. Çünkü keratokonus hastalığının erken tanı ve tedavisi, ileride ortaya çıkabilecek ciddi görme sorunlarının önlenmesi açısından büyük önem taşır.
Keratokonus Tedavileri Nelerdir?
Hastalığın erken dönemlerinde özel sert kontakt lensler kullanılır. Ancak kontakt lensler hastalığın ilerlemesini durduramazlar. Hastalığın ilerlemesinin durdurulması:
Korneadaki dikleşmenin ilerlediği ve korneadaki incelmenin giderek arttığı vakalarda Corneal Cross Linking (CCL) -Çapraz Bağlama tedavisi uygulanır.
İlerlemenin daha çok olduğu gençler ve hamilelik öncesinde kadınlarda daha çok tercih edilir.
Corneal Cross Linking (CCL), riboflavin(B2 vitamini) ve Ultraviole A ışınları yardımıyla korneadaki kollejen ve fibrillerin çapraz bağlama ile güçlendirilmesini sağlayan bir tedavi yöntemidir. Ameliyathanede steril şartlarda uygulanmaktadır. Bu tedavi ile hastalığa bağlı korneanın öne doğru ilerlemesi ve incelmesi durdurulur. Çapraz bağlama tedavisi uygulanan hastaların neredeyse tamamında görme kaybının önüne geçilir ve aynı zamanda hastaların birkısmında görme keskinliğinde artış sağlanır.
Keratokonus tedavi yöntemleri
Topolazer Nedir?
Topolazer ile korneanın topografik haritası bir parmak izi gibi 3 boyutlu olarak çıkarılarak her hastaya özel lazer tedavisi programlanması sağlanır.
Bu tedavi tam Wavefront tedavisinden farklı olarak sadece korneanın üst yüzey düzensizliğinin değerlendirilmesi prensibine dayanır.
Topolazer Kimlere Uygulanır?
Kontakt lens kullanamayan hastalarda,
6 ay sonra görme düzeyinin artması için çapraz bağlama tedavisi olmuş hastalarda,
Lazer uygulandıktan sonra kornea kalınlığı en az 400 mikron kalacak olan hastalarda,
Daha önce kornea nakli yapılmış ve yüksek astigmat nedeniyle az gören keratokonus hastalarında uygulanabilir.
CCL (CORNEAL CROSS-LINKING)
CCL Nedir?
Keratokonus, gözün ön kısmını oluşturan saydam tabakanın (kornea) öne doğru bombeliğinin artması ve incelmesi sonucu şekil bozukluğu ile oluşan bir hastalıktır. CCL ise keratokonus hastalığının tedavi yöntemlerindendir. Corneal Cross Linking (CCL) tedavisinde amaç kornea yapısının güçlendirilmesi ve hastalığın durdurulmasıdır.
CCL (CORNEAL CROSS-LINKING) Tedavi Süreci Nedir?
Riboflavin (B2 vit) Damlatılması
İşlem öncesi topikal anestezik damla ile göz uyuşturulur. Topikal anestezik damla sonrasında künt bir spatül ile kornea epiteli mekanik olarak kaldırılır. Riboflavin solüsyonu, epiteli kaldırılmış kornea üzerine 5 dakika ara ile 2’şer damla 30 dakika boyunca damlatılır.
UV Işığı Nasıl Uygulanır?
30 dakika sonrasında hasta biomikroskoba oturtulur. Ön kamarada riboflavin floresansı görüldükten sonra hasta tekrar ameliyathaneye alınır. 370 nm UV kornea yüzeyinden 4-5 cm uzaklıkta, yaklaşık 7 mm’lik bir alanda 5-10 dakika uygulanır. UV tatbiki sırasında her 1 dakikada 2’şer damla Riboflavin damlatılır. İşlem sonrasında göze bandaj kontakt lens takılır, göz kapatılmaz.
UV Cross-Linking (Moleküler düzeyde çapraz bağlanma) Tedavisi
UV-Cross Linking ameliyatı, UVA ışığı ve Riboflavin kullanılarak korneanın kollajen moleküllerine etki edip kornea mekaniğini arttırarak keratokonus hastalığındaki ilerlemeyi durdurabilir.
Uygulanan CCL Operasyonlarının Sonuçları
Dünyagöz Hastaneleri’nin bu konuyla ilgili ilk bilimsel çalışması Stockholm’deki Avrupa Katarakt ve Refraktif Cerrahi Kongresi’nde (ESCRS, 8–12 Eylül 2007) sunuldu ve American Academy of Ophthalmology (AAO) Kongresi’nde sunulmak üzere kabul edildi.
Ameliyat Öncesi Hangi Muayene ve Tetkikler Yapılır?
Gözlüklü ve gözlüksüz görme düzeyi
Damlalı ve damlasız refraksiyon kusuru
Kornea topografisi (Orbscan II, Oculus Topografi)
Kornea kalınlığı (Sonogage 50Hz)
Endotel sayımı (Specular Mikroskop, Conan)
Fundus muayenesi
*Sayfa içeriği sadece bilgilendirme amaçlıdır. Tanı ve tedavi için mutlaka doktorunuza başvurunuz.
Halka Tedavisi Nedir?

Halka Tedavisi Nedir?
Kontakt lens kullanamayan veya gözüne kontakt lens uymayan hastalarda keratokonus ileri döneminde değilse kornea içi halka uygulaması iyi bir alternatif olabilir. Kornea içine lokal anestezi ile Femtosecond Laser ile saniyeler içerisinde açılan kanallara kornea içi halkalar (INTACS, Keraring, Ferrara) yerleştirilerek tedavi edilebilir.
Kornea İçi Halka Özellikleri Nelerdir?
Şeffaf,
Micro boyutta,
Düzeltilmesi gereken dioptri miktarına göre kalınlığı değişen,
Gözün kornea dokusu içerisine yerleştirilen,
Yarım ay şeklinde ve 2 parçadan oluşan özel aparatlardır.
Bu halkalar dışarıdan bakıldığında fark edilmez ve en önemlisi kontakt lens gibi hissedilmez. Hekim tarafından uygun görüldüğünde çıkarılabilen halkalar, görme merkezine yerleştirilmediğinden görmeyi etkileyecek herhangi bir kalıcı iz bırakmaz. Değişik kalınlıkta tipleri olan halkalar, keratokonus hastalığının derecesine göre tercih edilerek yerleştirilir.
Intacs kornea dokusunun içine yerleştirildiğinde, keratokonus hastalığının korneada sebep olduğu sivriliği ve bombeyi, tıpkı bir kasnak gibi gererek yok eder. Bu arada kişinin miyopisinde de düzelme meydana gelir.
Gözün içerisine yerleştirilen halka saydam olup göz dokunuzla uyumlu bir şekilde ömür boyu sorun çıkarmadan kalacak, ayrıca istenildiğinde geri çıkartılabilecek bir malzemedir. Ameliyat sonrası dışarıdan bakıldığında görünmez ve gözde varlığı hissedilmez.
Halka Çeşitleri Nelerdir?
Dünyada şu anda kullanımda olan iki tip halka bulunmaktadır:
INTACS (Addition Technology): 7 mm çapında altıgen yapıda halkalardır.
KERARING / FERRARA RING (Mediphacos/AJO Company): 5 mm çapında olan ve üçgen prizma yapısındaki halkalardır.
*Sayfa içeriği sadece bilgilendirme amaçlıdır. Tanı ve tedavi için mutlaka doktorunuza başvurunuz.
Göz Kuruluğu Nedir?
Göz Kuruluğu Nedir?
Göz kuruluğu gözün önünü koruyan, onu ıslak tutan gözyaşı tabakasının eksilmesi ya da düzensiz olması halidir. Bu tabaka gözümüzü toz, rüzgar gibi dış etkenlerden ve bazı mikroorganizmalardan korur. Gözümüzün önünde camsı bir tabaka olan korneamız çok hassas bir doku. Onun sağlıklı olması ve düzenli olarak görüntü sağlayabilmesi için bu tabakanın düzenli ve sağlıklı olmasına ihtiyacımız var.
Göz Kuruluğu Belirtileri Nelerdir?
Göz kuruluğu olan hastaların en sık dile getirdiği şikâyetler;
Yanma ve batma hissi
- Kızarıklık
- Aşırı yaşarma, yorgunluk hissi
- Kontak lens kullanırken rahatsızlık hissi
Bunlara ek olarak göz ağrısı, kaşınma ve gözlerin kızarması gibi şikâyetler de olabilir. Hastalar kuru gözlere sahipse daha önce yaptıkları aktivitelerde zorlanabilirler. Örneğin bilgisayar başında eskisi kadar rahat olamadıklarını ya da gözlerinin çabuk yorulduğunu ifade ederler.
Göz Kuruluğu Nedenleri Nelerdir?
Göz kuruluğunun nedeni hastaya bağlı etkenler olabileceği gibi çevresel faktörler de olabilir. Bilgisayar gibi ekranlarda uzun saatler geçirme ya da kontakt lensin doğru kullanılmaması göz kuruluğunun yaygın nedenlerindendir.
Bunun dışında bazı romatizmal hastalıklar göz kuruluğuna zemin hazırlayabilir. Hastanın sahip olduğu hastalıklar için kullandığı ilaçlar da göz kuruluğuna sebep olabilir.
Hormonal bozukluklar için kullanılan hormon ilaçları, kadınlarda özellikle menopoz sonrası dönemler, kullanılan antiistemik ilaçlar, özellikle son yıllarda yaygın olarak kullanılan depresyon ilaçları da kuru gözün günümüzdeki yaygın nedenleri arasındadır.
Çevresel faktörler arasında sayılabilecek nedenler ise çalışılan ortamların yeterince nemli olmaması, çok yüksek aydınlık ve parlak ışık altında çalışılmasıdır.
Göz Kuruluğu Tedavi Yöntemleri Nelerdir?
Göz kuruluğunda en sık uygulanan tedaviler suni gözyaşı damlaları ve jelleridir. Hastanın hekim tarafından değerlendirilmesi sonucu hastaya en uygun bulunan suni gözyaşı preparatı seçilecektir. Bunun dışında hastanın yaşam pratiklerine göre önlemler alınması gerekir.
Nemsiz ortamda sık bulunan bir hasta bulunduğu ortamı daha nemli hale getirerek kuru göz şikayetini azaltabilir. Kontakt lens kullanımına çok dikkat etmeyen bir hasta, geceleri lenslerle uyuyan bir hasta ya da kullanım süresini aşan bir hasta bunlara dikkat ederek kuru göz şikayetlerini azaltabilir. Ayrıca gözyaşının artışını sağladığı bilinen bazı vitaminler önerilebilir.
Amerikan Sağlık Örgütünün (FDA) tarafından onay almış olan LipiFlow tedavisini Dünyagöz Hastaneler Grubu olarak bünyemize kattık. Bu yeni LipiFlow tedavisi, göze hiç zarar vermeden göz kapaklarına takılan çok ufak bir aparatla kapakların belli aralıklarla sıkılıp 41.5 dereceye kadar ısıtılmasıdır ve son derece güvenilir.
Vücuda ya da göze hiçbir yan etkisi olmayan bu tedavide kapaklar düzenli olarak sıkılırken aynı zamanda da ısıtılır ve bezin kanallarında ki tıkanıklığın giderilerek bezin aktifleşmesi sağlanır. İnaktif yani aktivasyonunu kaybetmiş olan bezlerin tekrar çalışmasını sağlamaya yönelik bir tedavi olan LipiFlow’un hastalara kesinlikle bir yan etkisi yoktur. Bu tedaviyi yaparken iki amaç esastır.
Birincisi; eksik olan gözyaşını dışarıdan koymak ki bu en basit tedavi olan suni gözyaşlarıdır.
İkincisi; Hastada inaktif olan aktivasyonunu yitirmiş bezlerin çalışmasını sağlayarak kendi gözyaşının çalışmasını sağlamaktır.
Gözyaşının üzerini saran yağ tabakası dediğimiz tabaka, gözyaşının gözde daha uzun süre kalmasını ve korneayı koruyup sağlıklı bir şekilde kalmasını sağlar. Bu tabakanın aktifleşmesi için LipiFlow tedavisi ile bezlerin daha iyi çalışmasını sağlamayı amaçlıyoruz.
LipiFlow tedavisinin yaklaşık bir yıl 18 ay kadar hastalarda yeterli aktivasyonu sağladığı gözlemlenmiştir. Bu aktivasyonu sağladıktan sonra ki tedavi protokolleriyle o bezlerin bir şekilde çalışıp tekrar düzene girmesi sağlayan başarılı ve güvenilir bir tedavi yöntemidir.
*Sayfa içeriği sadece bilgilendirme amaçlıdır. Tanı ve tedavi için mutlaka doktorunuza başvurunuz.
Konjonktivit Nedir?
Konjonktivit Nedir?
Konjonktiva, göz kapaklarının iç kısmını ve gözlerin beyaz kısmını (sklera) kaplayan, ince ve şeffaf bir zardır. Bu ince ve saydam zarın iltihabına “konjonktivit” denilmektedir. Konjonktivit hastalığı, kan damarlarını daha büyük ve belirgin hale getirerek gözlerin kırmızı görünmesine neden olur. Tek ya da her iki gözde birden oluşabilir.
Konjonktivitin Belirtileri Nelerdir?
- Sulanmada artış
- Gözde ağrı
- Gözde kaşıntı
- Aşırı çapaklanma
- Sabahları kirpiklerde kabuklanma
Konjonktivite Yol Açan Unsurlar Nelerdir?
- Enfeksiyonlar (viral ve bakteriyel)
- Alerjiler
- Çevresel faktörler
Konjonktivit Tedavi Yöntemi Nedir?
Drenajı ya da rahatsızlığı en aza indirmeye yardımcı olmak için göz hekimi reçeteli göz damlaları önerilebilir. Tedavinin gerçekleşebilmesi için zamanında ve doğru antibiyotik tedavisi önemlidir. Bakteriyel ya da viral bulaşıcı konjonktivit, gözlerde drenaj sırasında yüksek düzeyde bulaşıcı hale gelmektedir.
Konjonktiva Tümörleri ve Çeşitleri
Görülme sıklığı her 2.500 kişide 1’dir. İyi huylu tümörlerin sıklığı, kötü huylu olanlara göre 3 kat daha fazladır. Kornea ve konjonktiva tümörlerinin birlikte değerlendirilmesinin nedeni, bu tür tümörlerin her iki dokuyu da sıklıkla birlikte etkilemesidir. Kapak kenarı komşuluğu nedeniyle birçok tümör göz kapağına da bulaşabilmektedir.
Tümörler;
- Kistler: Konjonktiva dokusundan kaynak alan, berrak görünümlü kistlerdir.
- Papillom: Saplı ya da sapsız insan papillom (siğil) virüsüne bağlı olarak gelişen, çok parçalı tümörlerdir.
- Konjonktiva hücre içi hücre neoplazi: Karnabahar, beyaz plak veya jelatin benzeri doku içi kanseridir.
- Kornea karsinomu: Kornea ile konjoktivanın birleştiği limbusta beyaz plak tarzında kabarık tümörlerdir.
- Melanosit kaynaklı nevüs (ben), melanositozis ve melanomlar: Koyu veya açık kahverengi farklı yerleşimlerde olabilir. Yaş ile birlikte artan renk koyulaşması önemlidir.
- Lenfoid hiperplazi ve lenfomalar
- Epibulbar dermoid veya dermolipom: Kornea ile konjoktivanın birleştiği limbusta beyaz, kabarık ve kubbe şeklindedirler. Genellikle alt yarıdadırlar.
Tedavi genellikle ameliyatla çıkar. Ameliyat sonrası tekrarları önlemek için ameliyat sırasında tümör çıkarılan bölgeye farklı ilaç uygulamaları ve ameliyat sonrası özel damlalar kullanmak gerekli olabilmektedir.
*Sayfa içeriği sadece bilgilendirme amaçlıdır. Tanı ve tedavi için mutlaka doktorunuza başvurunuz.
Kornea Nakli Nedir?

Kornea Nakli Nedir?
Kornea, gözün en ön kısmında yer alan, ışığı odaklama ve gözü dış etkenlerden koruma görevine sahip, görme işlevinde büyük rolü olan, gözün eğimli saydam tabakasıdır ve gözün en önemli kırıcı merceğidir. Korneanın saydamlığı birçok hastalık tarafından bozulabilir. Bu hastalıklar doğuştan, genetik kökenli veya mikrobik olabilir. Keratokonusun son döneminde görüş çok düşük, hasta kontakt lens veya kornea içi halkalardan faydalanamayacak durumda ise tedavi seçeneği kornea naklidir.
Keratokonus gibi bazı hastalıklar ise korneanın şeklini değiştirilerek kornea naklini gerekli kılabilirler.
Kornea Nakli Hakkında
Kornea nakli, korneanın şeklinin veya şeffaflığının bozulduğu hastalıklarda hastalıklı dokunun sağlıklı donör (verici) doku ile değiştirilmesidir. Tıbbi olarak keratoplasti olarak bilinir. En sık yapılan hastalıklar; keratokonus, kornea ödemi, korneanın mikrobik ülserleri veya kazalar, yaralanmalar sonucu gelişen lekeler (opasiteler) ve kaltımsal kornea lekeleridir. Eskiden hastalık nedeni ne olursa olsun tüm kornea nakillerinde tam kat olarak kornea dokusu (penetran keratoplasti) değişmekteydi. Bu işlemin ciddi enfeksiyon, nakil dokusunun reddi ve düzensiz astigmat sonucu görememe gibi komplikasyonları vardı.
Günümüzde kornea nakilleri, kornea dokusundaki hastalık korneanın hangi tabakasını tutuyorsa ona yönelik olarak yapılmaktadır. Kornea dokusunun en iç tabakasında yer alan ve korneanın şeffaf kalmasını sağlayan endotel hücresinin durumuna göre nakil teknikleri değişmektedir. Korneanın ön tabakasının değiştirildiği kornea nakilleri ön lamellar keratoplasti (DALK) ve endotelin değiştirildiği kornea nakilleri (DSAEK, DMEK) olarak adlandırılmaktadır. Amerika gibi gelişmiş ülkelerde kornea nakillerinin %50’den fazlası bu yeni yöntemlerle yapılmaktadır.
Dünyagöz’de hastanın kornea hastalığına göre DALK, DSAEK veya DMEK gibi ileri kornea nakilleri rutin olarak yapılmaktadır. Bu sayede ülkemiz ve dünyanın farklı ülkelerinden gelen hastalar bu yeni kornea nakil teknikleri sayesinde tekrar ışığa ve görmeye kavuşmaktadır. Klasik tam kat kornea nakilleri ise artık hastaların çok azında sadece zorunlu durumlarda uygulanmaktadır.
Endotelin sağlam olduğu keratokonus ve kornea lekelerinde DALK adı verilen ön lameller keratoplastilerde korneanın ön %85-90 kalınlığındaki bölümü değiştirilmektedir. Bu tür kornea nakillerinde verici dokunun reddi ihtimali çok azalır veya neredeyse ortadan kalkar. Dokunun yaşam şansı (ömrü) hastanın sağlam gözüyle eşit hale gelir.
Kornea ödemi veya daha önceden yapılmış kornea naklinin reddedildiği endotelin yetersiz olduğu gözlerde, DSAEK veya DMEK adı verilen küçük kesiden dikişsiz endotel hücre nakli yapılmaktadır. Bu tür kornea nakillerinde hastalar birkaç haftada normal hayatlarına dönebilmektedir. Klasik nakillerdeki gibi hastalar bir yıl kadar yara iyileşmesi ve dikiş alınması için beklememektedir. Bu gözlerde kornea nakli sonrası, göz numarası değişmemekte ve astigmat ortaya çıkmamaktadır.
Hasta ve verici kornealar trepan adı verilen bıçaklar yerine, Femtosaniye lazer ile planlanan şekillerde kesilebilmektedir. Femtosaniye lazer kesili kornea nakillerinde daha az astigmatizma ortaya çıkmakta ve hastalar daha iyi görebilmektedir.
*Sayfa içeriği sadece bilgilendirme amaçlıdır. Tanı ve tedavi için mutlaka doktorunuza başvurunuz.
Glokom Hakkında
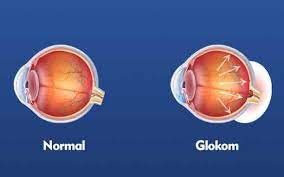
Glokom Hakkında
A- A+
Halk arasında “Göz Tansiyonu” ya da “Karasu Hastalığı” olarak bilinen glokom, göz içi basıncının sıklıkla yükselmesi nedeniyle görme sinirinin zarar görmesidir. Buna bağlı olarak kişinin görme alanında yavaş yavaş daralmalar meydana gelir. Kendini hastalığın en son aşamalarında fark ettiren sinsi bir hastalık olan glokom, geç tanı konulduğunda görme sinirinde onarılması mümkün olmayan ciddi tahribatlar oluşturabilir.
Glokom (Göz Tansiyonu) Nasıl Olur?
Göz içi basıncı normalden yüksek olan kişilerde glokom gelişme riski daha yüksektir; ancak göz içi basıncı yüksek olan herkeste glokom olabileceği anlamına gelmez. Glokom birçok nedene bağlı olarak gelişebilir. gözün damar tabakasının içinde üretilen aköz hümör adı verilen bir sıvı üretilir. Üretilen bu sıvının gözün dışına çıkması sırasında oluşan dengeli bir basınç vardır. Bu basınç aslında gözün bütünlüğünün korunması için gerekli bir durumdur. Bu sıvı yeteri kadar dışa çıkmadığında göz içinde birikerek basıncın artmasına neden olur ve görme sinirlerine zarar verir.
Glokom Kimlerde Görülür?
Glokomun genetik ile ilişkisi olabilir. Ailesinde glokom olan kişilerde gelişme riski daha yüksektir. Diğer bir deyişle, bir veya birden fazla gende bozukluk olabilir ve bu bireyler hastalığa karşı daha hassas hale gelebilir.
40 yaşın üzerindeki kişilerde glokom riski artmaktadır.
Glokomun Sebepleri
Şeker hastalığı ve hipotiroidizm (guatr) olan hastalarda glokom gelişme riski daha fazladır.
Ciddi göz yaralanmaları göz içi basıncı yükselmesine neden olabilir. Diğer risk faktörleri; retina dekolmanı, göz tümörleri ve kronik üveit veya iritis gibi göz iltihaplarıdır. Bazı göz cerrahileri de ikincil glokom gelişimini tetikleyebilir.
Genellikle uzağı iyi görememe olarak bilinen miyopide glokom sıklığı yaklaşık iki misli artmıştır.
Uzun süreli kortizon kullanımı (damla, ağızdan veya cilt pomadı vb. olarak) ikincil glokom gelişimine neden olabilir.
Bu özelliklere sahip kişilerin, görme sinirindeki hasarın erken tespiti için düzenli göz muayenesi olmaları önemlidir.
Glokomun Belirtileri
- Sabahları belirginleşen baş ağrıları
- Zaman zaman bulanık görme
- Geceleri ışıkların etrafında ışıklı halkalar görülmesi
- Televizyon izlerken göz etrafında ağrı
Glokom Riskini Artıran Faktörler Nelerdir?
- Ailede glokom geçmişinin olması (genetik yatkınlık)
- 40 yaşın üzerinde olunması
- Şeker hastalığı
- Şiddetli kansızlık veya şoklar
- Yüksek-düşük sistemik kan basıncı (vücut tansiyonu)
- Yüksek miyopi
- Yüksek hipermetropi
- Migren
- Uzun süreli kortizon tedavisi
- Göz yaralanmaları
- Irksal faktörler
Bu özelliklere sahip kişilerde glokom hastalığının ortaya çıkma riski normalden daha yüksek olduğu için bu kişilerin görme sinirindeki hasarın erken tespiti amacıyla düzenli olarak göz muayenelerini yaptırmaları gerekmektedir.
Glokom Tedavisi
Glokomun tedavisinde başlık bulunmaktadır;
- İlaç tedavisi
- Lazer tedavisi
- Cerrahi tedavi
İlaç veya lazer tedavisine rağmen göz tansiyonu düşmüyor ve hastalıkta ilerleme devam ediyorsa; uygulanacak tedavi yöntemi çoğunlukla cerrahi olacaktır.
Glokom’da erken tanının önemi nedir?
Glokom erken teşhis edilebildiğinde kolaylıkla tedavi edilebilen bir hastalıktır. Özellikle ailede bu hastalığı taşıyan bireylerin düzenli kontrollerini ihmal etmeden yapmaları tedavinin başarısı için oldukça önemlidir.
Glokom Tedavisinde Hastanın Uyması Gereken Kurallar Nelerdir?
Tedavi sürecinde sıklıkla göz damlaları kullanılır. Kullanılan damla, göz içi basıncını düşüren etkiye sahip olduğu için hastalığı kontrol altında tutmaya yardımcı olacaktır. Genellikle bir damla çeşidi ile başlanır. Burada en önemli olan konu hastanın verilen damlayı belirtilen aralıklarla kullanmasıdır. Damlanın etkisini anlamak için 2 – 3 hafta kullandıktan sonra göz tansiyon ölçümü için tekrar kontrole çağırılır. Bu aşamada ilacın etkisine bakılır ve aynı ilaç ya da farklı önerilen damla ile tedavi devam ettirilir. Hasta mutlaka doktoruna başka kullandığı ilaçların varsa hastalıkların bilgisini vermelidir.
Glokom Yardımcı Tanı ve Tetkik Yöntemleri
Göz tansiyonu ölçümü genel muayene kapsamında kolay ve hızlı şekilde yapılabilmektedir. Kapsamlı göz muayeneleri sırsında göz ölçümü ve göz tansiyonu ölçümü muhakkak yapılmalıdır. Yapılan bu ölçümler sayesinde şikâyet olmasa dahi bir hastanın glokom şüphesi taşıyıp taşımadığı tespit edilebilir. Glokom hastalığının temeli optik siniri oluşturan lif tabakasındaki kayıplardır. Bu nedenle hastalık bulgusu olan kişilerin Retina Sinir Lifi muayenesini yaptırması hasarın tespiti için gereklidir. Bu kısımda özel ışık ve fotoğraf filmi teknikleri ile bilgisayarlı destek görüntüleme yöntemi kullanılır. Göz tansiyonu saplamak için yine kornea kalınlığı ölçümü ve görme alanı gibi testlerde yapılabilir.
Göz Tansiyonu Tamamen İyileşir mi?
Glokom hastalığı kontrol altında tutulabilen ve hastalığın ilerlemesi durdurulabile bir göz hastalığıdır. Ancak glokom tanısı konulan kişi hayat boyu takiplerini ve tedavisini devam ettirmelidir.
Sıkça Sorulan Sorular
Göz tansiyonu normalde kaç olmalı?
Göz tansiyonu ölçümü oftalmolojik muayenenin muhakkak bir parçasıdır. Glokom hastalığı şüphesi taşıyıp taşımadığınız yapılan ölçüm sonucu değerlendirilebilir. Ancak glokom kendini saklayabilen bir hastalıktır. Gün içinde değişkenlik gösteren basınçlar olabilir ya da kornea inceliğinden kaynaklı ölçümler net olarak hastalığın kendini gizlemesine neden olabilir. Göz tansiyonu ölçümde genellikle 20 mmHg altında olan basınçlar normal kabul edilse de glokomun birçok çeşidi olduğunu unutmamak gerekir. Pigment Glokomu, neovasküler, eksfoliyatif, konjenital gibi birçok glokom tipi bulunmakta. Bu nedenle göz tansiyonu ölçümünün dışında kornea kalınlığı ölçümü, göz siniri ve retina incelenmesi mutlaka yapılmalıdır.
Göz Tansiyonu Nasıl Geçer?
Glokom tedavi edilmediğinde körlüğe kadar ilerleyebilen bir hastalıktır. Tedavisi gözde oluşan sinir hasarlarının düzeltilmesini sağlayamaz ancak ilerlemesini ve daha kötüye gitmesini durdurabilir. Tedavinin asıl amacı hastanın ömür boyu görebilmesini sağlamaktır.
Göz Tansiyonu Yükselince Ne Olur?
Yüksek göz içi basıncının artması en riskli durumlardan biridir. Göz tansiyonu yükseldikçe görme alanı daralır ve kalıcı hasarlar bırakabilir. Bu nedenle belirtileri iyi analiz etmek ve düzenli takip yaptırmak göz sağlığının korunabilmesi için oldukça önemlidir.
Göz Tansiyonu Olanlar Ne Yememeli?
Önemli her hastalıkta olduğu gibi fazla şekerli ve yağlı gıda tüketimi göz sağlığını da olumsuz etkiler. Özellikle glokom hastalarının yakın zaman aralıkları ile fazla sıvı tüketimi göz içi basıncını artırabilir.
Göz Tansiyonu Tek Gözde Olur Mu?
Glokom aynı anda her iki gözde veya tek gözde görülebilen bir hastalıktır.
Göz Tansiyonu Kaç Olursa Tehlikeli?
Glokom göz içi sıvısının göz içinde birikmesi sonucu ortaya çıkar ve bu durum göz içi basıncının artmasını tetikler. Göz tansiyonu için 9 mmHg alt sınırken, 22 mmHg üst sınır olarak kabul edilir.
Göz Tansiyonu Normal Tansiyonu Etkiler Mi?
Göz tansiyonu ile vücut tansiyonu birbirinden bağımsız iki farklı hastalıktır. Bu konu genellikle halk arasında ilişkilendirilse de göz tansiyonu olan bir kişinin vücut, vücut tansiyonu olan bir kişinin göz tansiyonu olmayabilir. Ancak normal tansiyon genel anlamda her organı etkileye bilen bir hastalık olduğu için yüksekliğinde ya da düşüklüğünde gözlerde olumsuz etkilenebilir. Bu nedenle glokom hastalarının vücut tansiyonlarına ekstra özen göstermeleri beklenir.
Göz Tansiyonu Baş Ağrısı Yapar Mı?
Yüksek göz tansiyonunda en belirgin şikayetler arasında şiddetli baş ağrıları gelmektedir. Ancak her baş ağrısını glokom ile ilişkilendirmek doğru değildir. Bu nedenle uzun süreli devam eden baş ağrısı şikayetlerinde mutlaka altta yatan nedenin araştırılması gerekir.
Glokom Gözde Ağrı Yapar Mı?
Glokom hastalığında şikayet ve belirtiler genellikle ileri dönemlerde ortaya çıkmaya başlar. Belirtiler glokomun tipine göre değişkenlik gösterebilir. Ancak glokoma bağlı gözde ağrılar yaşanabilir. Geçmeyen göz ağrılarında bir göz hekimine muayene olunması önerilir. Düzenli yapılan göz muayenelerinde mutlaka göz tansiyonu ölçümlerinin ve göz dibi (fundus) muayenelerinin yapılması gereklidir.
*Sayfa içeriği sadece bilgilendirme amaçlıdır. Tanı ve tedavi için mutlaka doktorunuza başvurunuz.
Glokom Tipleri
Açık Açılı Glokom Nedir?
En sık görülen glokom tipidir. İleri yaşta ortaya çıkar (50-60 yaş). Drenaj açısının yıllar içerisinde fonksiyonunun azalması ve göz içi sıvısının yeterince boşalamaması nedeniyle göz içi basıncı (göz tansiyonu) yükselir ve göz sinirinde hasara neden olur. Göz tansiyonu normal bireylerde çoğunlukla 12 – 20 mm Hg arasındadır. Glokom hastalarında genellikle bu değer 20 mm Hg’nin üzerindedir. Ancak göz sinir yapısı hassas olan bazı kişilerde, normal göz tansiyonu değerlerinde de görme siniri hasarı görülebilir.
Göz tansiyonu yüksek olup glokom hasarı henüz gelişmemiş kişiler ise oküler hipertansif olarak değerlendirilir. Glokoma bağlı göz sinir hasarı tespit edilen hastalar mutlaka tedavi edilmelidir. Glokom hastalığı ne yazık ki belirti vermemektedir. Erken evrelerde merkezi görme etkilenmediği için hastalar görme kaybını fark edemezler. Bu nedenle 40 yaşında bir göz taramasından geçmek ve ellili yaşlardan sonra, yılda bir kez göz muayenesi olmak önemlidir.
Göz siniri zarar seviyesine bağlı olarak başlangıçta bölgesel görme alanı kayıpları gelişir. Hastalığın ilerlemesiyle bu alanlar birleşerek geniş görme alanı kayıpları oluşturur. Görme sinirinin tamamen hasara uğramasıyla ise körlük gelişir.
Dar Açılı Glokom Nedir?
Glokomun daha az sıklıkta görülen tipidir. Genellikle yapısı daha küçük olan hipermetrop gözlerde, iris dokusunun (gözün renkli kısmı) drenaj açısına çok yakın pozisyonda yerleşmesi ve bu açıyı kapatmasıyla ortaya çıkar.
Drenaj açısının kapanmasıyla göz içi sıvının dışa akımı bloke olduğundan, göz tansiyonu ani bir şekilde 40 -50 mmHg değerlere kadar yükselir. Bu durum oldukça ağrılıdır. Birlikte bulantı – kusma olabilir ve görme bulanıklaşır. Acil olarak tedavi edilmesi gereken bu durum kalıcı körlüğe neden olabilir. Dar açılı glokom hastalarının bir kısmında açı kapanması yıllar içerisinde ve yavaş yavaş gelişebilir.
Glokom Tanısı
A- A+
Glokom, herkeste olabilir ve hastalığa bağlı görme kaybını engellemenin tek yolu erken tanıdır. Görme alanında glokoma bağlı belirgin hasar olmadıkça hasta bu kayıpların farkına varamaz. Bu nedenle düzenli aralıklarla göz muayenelerinin ve tetkiklerin yıllık periyodlarla yapılması önemlidir. Özellikle 40 yaş üzerinde 100 kişiden yaklaşık 2,5’inde glokom (göz tansiyonu) olma riski vardır ve yaşın artışıyla birlikte toplumda glokom görülme riski artar. Glokom, dikkatli bir göz muayenesi ile erken teşhis edilebilir. Bu sebeple yıllık göz muayeneleri çok önemlidir.
Glokom Tanısı Nasıl Koyulur?
- Göz içi basınç (GİB) ölçümü:GİB farklı yöntemler kullanılarak ölçülebilir. Bunlar havalı ölçüm, aplanasyon yöntemi ile ölçüm ve Tonopen, İcare gibi cihazlarla yapılan ölçümlerdir. Normal toplumda GİB, %98 22mmHg ve altındadır. İki göz arası basınç farkı çoğunlukla 4mmHg’nın altındadır. Tek başına GİB ölçümü kişinin, glokomu olduğunu veya olmadığını göstermez.
- Kornea kalınlığı (Pakimetri) ölçümü:Hekimin bazı hastalarda ilaca başlayıp başlamama kararına yardımcıdır. Normal popülasyonda ortalama kornea kalınlığı 530 mikron civarındadır. Kornea kalınlığı fazla olan hastalarda göz tansiyonu ölçümü yalancı yükseklik olarak normal değerinin üzerinde çıkabilir veya kornea kalınlığı 500 mikrondan düşük olan hastalarda göz tansiyonu olduğundan düşük çıkabilir.
- Gonyoskopi:Göz suyunun kılcal damarlara boşaldığı bölge olan, “gözün lavabosu” niteliğindeki ağsı yapının yer aldığı ön kamara açısının incelenmesi glokom muayenesinin önemli bir parçasıdır. Buradaki birikimler, yapışıklıklar, daralmalar, yırtıklar, yeni damar oluşumları gibi değişiklikler tanı ve tedavimizi yönlendirecektir.
- Bilgisayarlı görme alanı ölçümü:Glokom hastalığının tanı ve takibinde önemlidir. Burada glokomda etkilenen sinir hücrelerine bağlı olarak görme alanında meydana gelen, kişinin farkında olmadığı, kayıplar tespit edilmektedir. Hastalığın evresine göre görme alanının belli bölümleri daha detaylı incelemeye tabi tutulabilmektedir. Ayrıca, belli aralıklarla yapılan testler analize tabi tutularak ardışık görme alanı testlerinde yıllar içerisinde ilerleme olup olmadığı tespit edilebilmektedir. Son yıllarda görme alanı test sonuçları aşağıda bahsedilen optik koherens tomografi (OKT) gibi testlerle birleştirilerek yapı-fonksiyon analizi yapılabilmektedir. Bu sayede hastalığın çok daha doğru ve hassas şekilde tanı ve takibi mümkün olmaktadır.
- Optik sinir başı, sinir lifi tabakası ve maküler bölge analizleri:Özellikle optik sinir başında, retina sinir lifi tabakasında ve maküler bölgede glokoma bağlı değişimleri OKT tetkiki ile çok hassas olarak saptayabilmekteyiz. Daha görme alanında hiçbir kayıp ortaya çıkmadan, hastada herhangi bir şikayet yok iken bu yöntemin farklı özelliklerini kullanarak glokom tanısını çok erken aşamada koyabildiğimiz gibi, tanı koyulmuş olgularda hastalıkta ilerleme olup olmadığını da yine çok hassas olarak tespit edebilmekte ve tedavimizi buna göre yeniden planlayabilmekteyiz. Aynı yöntemin anjiyografi özelliğini kullanarak glokomdan etkilenebilecek bölgelerdeki kılcal damar yoğunluğunu inceleyebilmekteyiz.
- Ön segment görüntüleme yöntemleri:Glokomlu olgularda tanı ve takipte ön segment dediğimiz, gözün ön kısmındaki oluşumlardaki değişimlerin tespiti de büyük önem taşımaktadır. Ön kamara açısı, irisin eğimi, ön kamara derinliği gibi önemli parametreleri ön segment OKT testi ile elde edebilmekteyiz. OKT ile değerlendiremediğimiz biraz daha gerideki oluşumları da ultrason biyomikroskopi (UBM) ile inceleyebilmekteyiz.
- Diğer testler:Glokom hastalarının tanı ve takibinde, yukarıdaki rutin yöntemler dışında ihtiyaç duyulduğunda orbital B Mod ultrasonografi, anjiyografi, elektrofizyolojik testler, mikroperimetri gibi testler ve genel anestezi altında muayene (özellikle bebek hastalar) yapılabilmektedir.
Glokom Nasıl Tedavi Edilir?
Glokomun tedavisinde başlıca üç yol mevcuttur.
İlaç Tedavisi
Öncelikle hastanın göz tansiyonu, ya gözdeki sıvının üretimini azaltarak ya da çıkışını arttırarak düşürülür. Bu iki yöntem için kullanılan ilaçlar vardır. Bu ilaçlar, her gün belirli aralıklarla alınan ve de hayat boyu kullanılan damlalardır. Bu damlalara her hastadan farklı şekilde cevap alındığından ve yan etkileri de söz konusu olabildiğinden, doktorunuz sizin için uygun olacak ilacı seçer ve sonucunu gözlemler. İlaç kullanan hastaların da doktorunun uygun gördüğü aralıklarla takiplerini yaptırması çok önemlidir, zira zamanla ilaca cevapta azalma gelişebilmektedir. Bu durumda ilacın değiştirilmesi, başka ilaç ilave edilmesi ya da lazer tedavisi ve cerrahi tedavi gibi ilave yöntemlere müracaat edilmesi gerekebilmektedir.
Lazer Tedavisi
Göz tansiyonu tedavisinde lazer ışını ilk olarak, akut glokom krizi tedavisinde ve diğer gözün glokom krizine girmesinin engellenmesinde kullanılır. İkinci olarak kronik glokom vakalarında, göz içinde yapılan sıvının dışa çıkışını kolaylaştırmak için lazer, süzgeç benzeri dışa akım kanallarına uygulanır. Bu iki lazer tedavi yöntemi ayaktan, ameliyathaneye gerek kalmaksızın yapılan tedavilerdir. Lazerin göz tansiyonu tedavisindeki bir diğer kullanım alanı ise gözün dış kısmındaki renkli kısmın çevresindeki beyaz bölgeye lazer uygulanılmasıdır. Amaç, bu kısmın iç tarafında bulunan ve göz suyunu salgılayan bölgenin tahrip edilerek göz suyu üretiminin azaltılmasıdır. Bu tedavi yöntemi ameliyathane ortamında, genellikle lokal anestezi ile gerçekleştirilmekte, hasta aynı gün evine gidebilmektedir.
Cerrahi Tedavi
İlaç veya lazer tedavisine rağmen hastanın, göz tansiyonu düşmüyor ve hastalıkta ilerleme devam ediyorsa; uygulanacak tedavi yöntemi çoğunlukla ameliyattır. Glokomun evresine ve gözün durumuna göre doktor çok çeşitli ameliyat tekniklerinden birini hastaya uygular.
Trabekülektomi Nedir?
Göz suyunun gözün dışındaki damarlara tahliye olmasını hedefleyen ameliyatlar en sık uygulanan ameliyatlardır. Bunlardan ilki, trabekülektomi ameliyatı olarak da adlandırılan, göz içinden yeterince tahliye olamayan sıvının göz küresi dışı damarlara filtre olabilmesi amacıyla göz duvarına yeni ince kanalların oluşturulduğu ameliyattır. Çoğunlukla lokal anestezi, bazen de genel anestezi altında uygulanan bu cerrahi yöntem yıllardan beri en sık uygulanan ve sonuçları ile komplikasyonları çok iyi bilinen bir yöntemdir. Etkinliği de oldukça yüksektir. Tek tip ameliyat gibi algılansa da cerrah söz konusu gözün durumuna göre bu cerrahi yöntemde modifikasyonlara gidebilmektedir. Bu ameliyatı katarakt ameliyatı ile bir arada gerçekleştirmek de mümkündür. Göz suyunun bu şekilde tahliyesini hedefleyen güncel bazı implantlar da vardır. Yukarıda bahsedilen kanalcıkların görevini burada ucu göz içerisine yerleştirilen, farklı malzemelerden üretilmiş çok ince tüpler yapmaktadır.
Minimal İnvaziv Glokom Cerrahilerisi Nedir?
Minimal invaziv cerrahi yöntemler olarak da adlandırılan bazı yeni yöntemlerde göz içerisindeki suyun, gözün kendi boşaltım kanalları sistemine yönlendirildiği, implantlı ya da implantsız çeşitli yöntemler söz konusudur. Bu yöntemlerde gözün iyileşmesi daha kısa sürede olabilmekte, ancak etkinlikleri her zaman trabekülektomi ameliyatındaki kadar olamayabilmektedir. Uygun olgularda oldukça yüz güldürücü sonuçlar alınmaktadır. Burada da doktorunuz ameliyat öncesi karar aşamasında, uygulayacağı yöntemin avantaj ve dezavantajları konusunda sizi bilgilendirecektir. Bu yöntemlerin bir diğer yaygın uygulanma şekli de katarakt cerrahisi ile birlikte uygulanmasıdır.
Tüp İmplantasyonu Nedir?
Seton ya da tüp ameliyatı denen yöntemde, göz içerisine yerleştirilen slikon yapıdaki ince tüp kısmı ve göz küresi dışındaki katmanlar arasına yerleştirilen rezervuar kısmı olan, göz suyunun göz dışındaki kılcal damarlara tahliye olmasını sağlayan implantlarla göz tansiyonu kontrol altına alınır. Bu implantlar göz ile uyumlu materyalden yapılmıştır ve uyumlu bir dizayna sahiptir, yani gözde kalıcıdır.
Siklodestrüktif İşlemler Nelerdir?
Glokom cerrahisindeki diğer bir yol da göz suyunun yapımının azaltılmasıdır. Bu eskiden dondurma yöntemi olarak da bilinen kriyodestrüksiyon yöntemiyle gerçekleştirilirdi. Son zamanlarda diyot lazer kullanılarak yapılmaktadır. Burada gözün dış kısmındaki renkli kısmın çevresindeki beyaz bölgeye lazer uygulanmaktadır. Amaç, bu kısmın iç tarafında bulunan ve göz suyunu salgılayan bölgenin tahrip edilerek göz suyu üretiminin azaltılmasıdır. Bu tedavi yöntemi ameliyathane ortamında, genellikle lokal anestezi ile gerçekleştirilmekte, hasta aynı gün evine gidebilmektedir.
Bebekler Glokom Olur Mu?
Nadiren de olsa, bebeklerde de glokom görülebilir ve tedavisi gecikmeden ameliyat edilmesidir. Burada erişkin glokomlarından farklı bazı ameliyatlar uygulanır. Cevap alınamayan olgularda yukarıda bahsedilen yöntemlerden biri ya da birden fazlası uygulanabilmektedir.
Diğer Yöntemler Nelerdir?
Göz anatomisinin farklı olduğu, nadir görülen glokom tiplerinde, yukarıda bahsedilen ameliyatlar ilave müdahaleler ile birleştirilebilir. Bazen vitrektomi, keratoplasti gibi ameliyatlar da glokom ameliyatı ile kombine edilebilmektedir.
Dünyagöz Hastanelerinde yapılan glokom lazer tedavileri ve ameliyatları aşağıda sıralanmıştır:
- Lazer trabeküloplasti
- Lazer iridotomi
- Lazer iridoplasti
- Genel anestezi altında bebek glokomu muayenesi/takibi
- Bebek glokomu için ab-interno ameliyatlar
- Bebek glokomu için ab-eksterno ameliyatlar
- Trabektom cerrahisi
- Gonyoskopi yardımlı translüminal trabekülotomi
- Kanaloplasti
- Xen implant cerrahisi
- Derin sklerektomi
- Viskokanalostomi
- Trabekülektomi
- Kahook Dual blade cerrahisi
- Tüp implantasyonu (Ahmed Valf cerrahisi)
- Siklokriyodestrüksiyon
- Diod lazer siklodestrüksiyon
- Bleb revizyonu
- Katarakt ve glokomun birlikte cerrahileri
- Komplike olgularda çeşitli kombine ameliyatlar
Glokom ameliyatı geçirmiş kişiler düzenli glokom takiplerini devam ettirmelidirler.
*Sayfa içeriği sadece bilgilendirme amaçlıdır. Tanı ve tedavi için mutlaka doktorunuza başvurunuz.
Oküler Onkoloji Nedir?
Oküler Onkoloji Nedir?
Göz tümörlerinin her türlü tanı ve tedavisi ile ilgilenen alt bilim dalına ‘Oküler Onkoloji’ denilmektedir. Oküler onkoloji; yani göz tümör bilimi, göz hastalıkları ihtisası sonrasında iki yıl daha artı eğitim gerektiren bir bölümdür. Tüm dünyada Oftalmolojiye bir yan dal olarak gelişen ‘Oküler Onkoloji’, ilgilendiği konu itibariyle gözün diğer tüm alanlarıyla olduğu kadar, radyasyon onkolojisi, patoloji, radyoloji, tıbbi onkoloji ve genetik gibi çeşitli tıp bilimleri ile de yakın işbirliği ve multidisipliner takım çalışması gerektiren özel bir alt daldır. Oküler onkolojik değerlendirme, bu nedenle, oftalmolojinin sistemik tıp ile en fazla iç içe bulunduğu bir alandır.
Göz içi tümörleri ve orbita hastalıklarının tedavisinde en gelişmiş altın standart teknolojiler kullanılmaktadır. Uzman hekim liderliğinde yönetilen merkezde bulunan ileri teknolojik makine parkı ve tecrübeli medikal ekiple gerçekleştirilen tedaviler hem hasta hem de hekim açısından konforlu şekilde gerçekleştirilmektedir.
Radyoaktif Plak Tedavisi
Göz içerisindeki tümörün boyutu uygun ise, belirli bir yerde yerleşim gösteriyorsa, 1 cm kalınlığından az ve tabanı belli bir boyuttan az ise direk olarak göz duvarına radyoaktif altın plak tedavisi önerilmektedir.
Göze konulacak radyoaktif plakta kullanılabilen izotoplar kobalt 60, İyot 125 ve Rutenyum 106’dır.Göz için en ideali İyot -125’dir.Bu nedenle ameliyat sırasında İyot-125 izotoplu plaklar kullanılır.Ameliyat öncesinde bilgisayar ortamına aktarılan tümör boyutlarına göre uygulanacak radyoterapi dozu brakiterapi fizik uzmanı tarafından hesaplanır ve ona göre plak siparişi verilir.
Ameliyat genellikle genel anestezi altında yapılır.Ameliyat sırasında tümörün yeri belirlenir ve radyoaktif plak tümör bölgesi üzerindeki skleraya dikilir. Plak tedavisine ek olarak ameliyat sırasında veya sonrasında termoterapi veya kriyoterapi gerekebilir. Radyoaktif plak verilmesi gereken doza göre ayarlanıp ortalama 4-7 gün sonra tekrar ameliyat ile gözden alınır.Ameliyat sonrası, hastalar belli aralıklarla (genellikle ameliyat sonrası 1.gün, 1.hafta, 1.ay; 3ay, 6.ay…) kontrol edilir.Ameliyattan hemen sonra tümör boyutunda geçici bir büyüme ve retina dekolmanında artış görülebilir.Çoğunlukla plak konulduktan 3-6 ay sonra tümörde küçülme görülür.
Tedaviye bağlı diğer oluşabilecek komplikasyonlar; cerrahi sırasında anesteziye bağlı sorunlar, enfeksiyon, katarakt oluşumu,radyasyona bağlı retina ve optik sinir hasarı,merkezi retina arteri tıkanıklığı ,göz içine kanama, göz tansiyonunda yükselme (glokom),göz duvarında (sklerada) erime, çift görme, şaşılık, kornea iltihabı (keratit, göz kuruluğu ve göz içi reaksiyon (üveit), görmede azalma ve görme kaybıdır.
UVEA MELANOMU NEDİR?
Uvea melanomu erişkinlerde gözün en sık görülen birincil habis (göziçi) tümörüdür.
UVEA MELANOMUNUN BELİRTİLERİ NELERDİR?
Koroid melanomu erken evrede ışık çakması, sinek uçuşması, cisimleri kırık ve eğri görme, görme azalması, görme alnında kayıp (skotom), geç evrede iltihap, ağrı, kızarıklık, glokom gibi belirtiler verir. Gözün renkli tabakası olan irisi tutan tümörlerde göz renginde değişiklik, göz bebeğinde şekil değişikliği, göz içinde kendiliğinden kanama gibi bulgular görülür.
UVEA MELANOMU TANISI NASIL KONUR?
Uvea melanomu tanısı; klinik göz muayenesi, ultrasonografi, göz dibi anjiyografisi, bilgisayarlı tomografi, manyetik rezonans görüntüleme gibi radyolojik tetkikler ile konur. Bunlara ek olarak metastazların incelenmesi yönünden akciğer filmi, karaciğer fonksiyon testleri ve batın ultrasonografisi yapılır.
UVEA MELANOMUNUN TEDAVİLERİ NELERDİR?
Uvea melanomunun tedavisinde çeşitli seçenekler mevcuttur.Küçük boyutlu tümörlerde laser tedavisi, dondurarak tedavi (kriyoterapi), ısı tedavisi (termoterapi) veya cerrahi çıkarım uygulanabilir.Orta boyutlu tümörlerde ve görme şansı olan gözlerde radyoaktif plak ve ülkemizde olmayan Helyum veya Proton ışın tedavisi uygulanabilir.Cyberknife tedavisi üzerinde yeterli sayıda ve uzun dönem sonuçlar henüz mevcut değildir.
UVEA MELANOMUNDA RADYOAKTİF PLAK TEDAVİSİ NEDİR?
Uvea melanomu tanısı; klinik göz muayenesi, ultrasonografi, göz dibi anjiyografisi, bilgisayarlı tomografi, manyetik rezonans görüntüleme gibi radyolojik tetkikler ile konur. Bunlara ek olarak metastazların incelenmesi yönünden akciğer filmi, karaciğer fonksiyon testleri ve batın ultrasonografisi yapılır. Uvea melanomunun tedavisinde çeşitli seçenekler mevcuttur. Yüksekliği 12mm den az, taban çapı 18 mm den küçük daha olan tümörlerde radyoaktif plak, tüm dünyada altın standart tedavidir.
Daha büyük tümörlerde, ülkemizde olmayan proton ışın tedavisi uygulanabilir. Cyberknife tedavisi üzerinde yeterli sayıda ve uzun dönem sonuçlar henüz mevcut değildir.
RETİNOBLASTOM NEDİR?
Retinoblastom çocukluk çağının en sık görülen kötü huylu göz içi tümörüdür. Retinoblastom yaklaşık olarak 20.000 canlı doğumda bir görülmektedir. En sık 1-3 yaş arasında görülür ve tedavi edilmediğinde göz dışına yayılır. Özellikle beyin ve kemik iliğine metastaz yaparak ölüme yol açar. Retinoblastom kalıtsal (genetik) geçiş gösterilmiş tek habis tümördür. Retinoblastom tek (bir gözde) veya çift taraflıdır (iki gözde). Olguların çoğunda (üçte ikisinde) tek taraflıdır. Tek taraflı olduğunda genellikle bir tümör vardır. Çift taraflı olduğunda ise birden fazla odakta tümör görülebilir, beyinde veya vücudun genelinde başka tümörlerin gelişme riski artar.
RETİNOBLASTOM BELİRTİLERİ NEDİR?
Retinoblastom başlangıçta hiçbir belirti vermez. Nadiren rutin göz muayenesi sırasında tanı konabilir. 3 yaşın altındaki çocukların % 75’inde lökokori (göz bebeğinde beyaz renkte parlama) ve şaşılık bulgusu retinoblastom için tipiktir.
Retinoblastomdan şüphelenildiğinde göz dibi muayenesi mutlaka yapılmalıdır. Tümörleri gözden kaçırmamak için çocuklar genel anestezi altında muayene edilmelidir.
RETİNOBLASTOM TEDAVİSİ
Tümörlerin uygun şekilde evrelendirilmeleri, ilk tedavi seçiminin belirlenmesi, tedavi sonuçlarının gerçekçi olarak değerlendirilebilmesi gereklidir.
Retinoblastomunun esas tedavi yöntemi kemoterapidir.
Burada amaç, kemoterapi ile tümör veya tümörleri küçültmek (kemoredüksiyon) ve bu arada lokal tedaviler [kriyoterapi (tümörü dondurma tedavisi), termoterapi (tümörü ısıtarak öldüren laser tedavisi) ve radyoaktif plak (plakla lokal ışın tedavisi)] ile tümörleri tamamen yok etmektir. Bu tedaviler dışında; dışsal ışın radyoterapi, enükleasyon ve egzanterasyon yapılabilir. Retinoblastom tedavisinde ideal yöntem tümörde çabuk yıkım yapmalı, gözü ve görmeyi korumalı, hayati tehlikesi olmamalı, gözde hasar bırakmamalı ve estetiği sağlamalıdır.
Bu ideallere göre enükleasyon (gözün alınması) ve radyoterapiden (ışın tedavisinden) kaçınmak için kemoterapi ve lokal tedavilerin birlikte kullanılması gündeme gelmiştir. Bu amaçla, bazı retinoblastomlu hastalarda her türlü kemoterapi ve lokal tedavilere rağmen nüks etmiş sıklıkla tek odaklı retinoblastomlu gözlerde göz alınmasını engelleyebilmek için radyoaktif plağa başvurulabilmektedir.
RETİNOBLASTOMDA RADYOAKTİF PLAK TEDAVİSİ
Radyoaktif plak takılması ve çıkarılması sırasında uyulacak esaslar ve tedavi sırasında görülebilecek komplikasyonlar uvea melanomu bahsinde belirtildiği gibidir. Uvea melanomundan farklı olarak, cerrahi sırasında dikişleri geçerken göz delinmesi meydana gelirse, tümörün göz dışına yayılımı ve hayati risk oluşturması riski retinoblastomlu gözlerde çok nadir olsa da mevcuttur. Retinoblastomda uygulanan radyasyon dozu uvea melanomuna göre daha düşüktür. Burada amaç, hastanın hayatını ve gözünü kurtarmak, mümkün olabildiğince de görmesini koruyabilmektir. Literatüre göre değişkenlik göstermekle birlikte olguların yarısından fazlasında tümörün yok edilmesi suretiyle göz korunabilmektedir. Olguların yaklaşık yarısında da her türlü çabaya rağmen göz alınması gerekebilmektedir.
*Sayfa içeriği sadece bilgilendirme amaçlıdır. Tanı ve tedavi için mutlaka doktorunuza başvurunuz.
Oküloplasti Nedir?
Oküloplasti Nedir?
Oküloplasti ve orbita cerrahisi göz kapakları, gözyaşı yolları ve göz çukuru hastalıklarıyla ilgilenen bir uzmanlık alanıdır.
Göz torbalarının alınmasından protez göz yapımına, göz içi tümör ameliyatlarından botoksa, badem göz, şalazyon, plexr ve troid göz hastalığı gibi tüm göz çevresi hastalıklarının tedavisi ve estetik cerrahi uygulamaları oküloplasti ve orbita cerrahisi ile gerçekleştirilmektedir.
Göz kapağı vücuttaki diğer dokulardan çok daha hassas bir bölgedir. Göz kapağı cildi, vücudun en ince cilt bölgesidir. Oküloplasti ve orbita cerrahisinde cerrahi girişimlerin tümünde sağlam dokuların zarar görmemesi ve sadece gerekli yere müdahalenin yapılması çok önemlidir. Yapılacak ameliyatın göz kapağı anatomisini ve estetik cerrahi ilkelerini bilen oküloplasti cerrahisi eğitimi almış çok vaka deneyimine sahip göz doktorları tarafından gerçekleşmesi önem taşımaktadır.
Göz Kapağı Cerrahisi
A- A+
Göz kapağı cerrahisi (blefaroplasti) alt ve üst göz kapaklarındaki fazla yağ, kas ve deri dokusunun çıkarılmasıyla bu dokulara destek olan göz çevresi bölümlerinin gerginleştirilmesi işlemidir. Bu cerrahi uygulama ile sarkmış, içe veya dışa dönmüş üst ve alt göz kapakları, fazla yağ toplanmasına bağlı torbalanmalar ve göz çevresi kırışıklıkları düzeltilir.
GÖZ KAPAĞI DÜŞÜKLÜĞÜ NEDİR?
Göz kapağı düşüklüğü, Üst göz kapağının düşük olmasına “Pitozis” denmektedir. Çeşitli nedenlere bağlı olarak doğuştan var olan veya sonradan gelişen, göz kapağının gözün renkli kısmını bir milimetreden daha fazla bir uzunlukta örtecek şekilde düşük olması şeklinde görülen bir göz problemidir. Göz kapağı düşüklüğü olan hastalar sadece estetik açıdan değil aynı zamanda görme alanında daralma gibi problemlere de yol açacağı için mutlaka tedavi edilmesi gerekmektedir. Çocuklarda ise göz kapak düşüklüğü göz tembelliğine sebeb olabilir. Eğer göz tembelliği oluşmuş ise 6 yaşına kadar mutlaka ameliyat edilmelidir.
Hastalık her yaştan insanda görülebilmekle birlikte doğumsal (konjenital pitozis) ya da sonradan gelişimli olabilir.
Üst göz Kapağının Doğuştan Bozuklukları
Üst göz kapağının doğuştan bozuklukları arasında en sık görülen kapak düşüklüğüdür (Ptozis). Bunun dışında göz kapağında yapışıklık (ankiloblefaron), kapak kenarında içe (entropion) veya dışa dönme (ektropion), göz kapağının eksik oluşması (kolobom), fazladan kirpik sırası (distikiyazis) gibi göz kapağı bozuklukları olabilir.
GÖZ KAPAĞI DÜŞÜKLÜĞÜ BELİRTİLERİ NELERDİR?
Göz kapağı düşüklüğü çoğu zaman kalıtımsal sorunlar veya kas bozukluklarından oluşabilir.
Göz kapağı düşük olan hastaların belirtileri aşağıdaki gibi olabilir
- Kaşlarını kaldırarak göz kapaklarını yukarıya çekmeye çalışması
- Yüzde yorgun ve donuk bir ifade
- Gözde kuruluk veya aşırı yaşarma
- Görme alanında daralma
GÖZ KAPAĞI DÜŞÜKLÜĞÜ TEDAVİLERİ NELERDİR?
Pitosiz hastalığının tedavisi cerrahi yolla mümkündür. Her yaşta bu problem görüldüğü için yaş gruplarına göre tedavi yöntemlerinde değişiklik gösterebilir. Genellikle çocuk hastalarda, görüşün etkilenmemesi ve göz tembelliğinin oluşmaması açısından ameliyat yapılır ve ardından kapama tedavisi ile özel gözlüklerin kullanımı önerilebilir ve göz damlasıyla müdahale edilebilir. Eğer hasta erişkin ise dışarıdan belli olan ve hatta görme seviyesini azaltacak bir durumdaki göz kapağında fazlalık olan doku alınabilir veya göz kapağını tutan kasın güçlenmesi için kasa müdahalede edilebilir.
Göz kapağı düşüklüğü için, cerrahi müdahale gerektiği zaman alanında uzman oküloplasti hekimlerimiz tarafından tedavi gerçekleştirilir. Tedavi yaklaşık 20 dakika süren, genellikle Lokal anestezi ile gerçekleşen operasyonlardır.
Üst Göz Kapağının Doğuştan Bozuklukları Nelerdir?
Üst göz kapağının doğuştan bozuklukları arasında en sık görülen kapak düşüklüğüdür (Ptozis). Bunun dışında göz kapağında yapışıklık (ankiloblefaron), kapak kenarında içe (entropion) veya dışa dönme (ektropion), göz kapağının eksik oluşması (kolobom), fazladan kirpik sırası (distikiyazis) gibi göz kapağı bozuklukları olabilir
Yaşa Bağlı Göz Kapağı Değişiklikleri Nelerdir?
Yaşlanma ile kaş ve göz kapaklarında düşme, alt göz kapağında içe veya dışa dönme, göz çevresinde torbalanmalar veya çöküklükler ile kırışıklıklar oluşur. Bu şikayetler daha genç olan kişilerde ailesel olarak da görülebilmektedir. Kapak çevresindeki değişiklikler kişiye mutsuz, yorgun ve uykulu bir görünüm verir. Problemin çeşidine göre tedavi şekli belirlenir.
Kirpik Batması Nedir? (Trikiyazis, Distikiyazis)
Kirpik batması doğuştan (distikiyazis) veya bazı göz kapağı hastalıklarından sonra, kapak kenarının (entropion) ya da sadece kirpiklerin (trikiyazis) içeri doğru dönmesi sonucunda oluşur. Kornea dediğimiz gözün saydam tabakasına değerek hasar verirler.Tedavisi cerrahidir.
Göz Kapağında Doğuştan Oluşan Bozuklukların Tedavisi Nedir?
Göz kapağının doğuştan bozuklukları arasında en sık görülen kapak düşüklüğüdür (Ptozis). Bunun dışında göz kapağında yapışıklık (ankiloblefaron), kapak kenarında içe (entropion) veya dışa dönme (ektropion), göz kapağının eksik oluşması (kolobom), fazladan kirpik sırası (distikiyazis) gibi göz kapağı bozuklukları olabilir. Bu hastalıkların tedavisi cerrahidir.
Göz Kapağının İçe Dönmesi Nedir? (Entropion)
Genellikle alt göz kapağında oluşan entropion, göz kapağının içe dönmesi ile oluşur. Göz kapağı kenarının içe dönmesi, doğuştan olabileceği gibi sonradan da gelişebilir. Cerrahi tedavi uygulanır.
Göz Kapağının Dışa Dönmesi Nedir? (Ektropion)
Göz kapağı kenarının dışa doğru dönmesi genellikle yaşlanma sonucu oluşur. Ayrıca doğuştan göz kapağını kapatan sinirin felci (yüz felci) ve yaralanmalar sonrası da gelişebilir. Cerrahi tedavi uygulanır.
Yüz Felci Tedavisi Mümkün Mü? (Fasiyal paralizi)
Kaş, göz kapakları ve yüzün hareketlerini sağlayan sinirin herhangi bir nedenle çalışmaması sonucunda yüz felci oluşur. Geçici felç durumunda gözü korumak amacı ile tıbbi tedavi uygulanır. Kalıcı felçte ise farklı cerrahi tedaviler uygulanmaktadır.
Gözaltı Torbaları Nasıl Tedavi Edilir?
Gözaltı torbalarının oluşumunda en önemli sebep genetik, yani kalıtımdır. İkinci sebep troid hastalığıdır. Göz altı torbaları kişiye olduğundan daha yaşlı ve yorgun bir görünüm verir. Fazla yağ dokularının alınması ya da yerleşim yerlerinin değiştirilmesiyle tedavi edilir.
Operasyonlar lokal anestezi altında yapılabilir ve etkileri uzun süre devam eder. Alt göz kapağına yapılan müdahaleler çoğunlukla cildi kesmeye gerek olmaksızın kapak içinden uygulanabilir. Böylelikle operasyon sonrası iz kalma ya da kapakta şekil bozukluğu olma sorunundan kaçınılmış olur.
Kaş Kaldırma Operasyonu Nedir?
Hastalarda kapak fazlalığı yanında kaş düşüklüğü de olabilir. Genelde yaşa bağlı ya da genetik olarak, kaş dış tarafları yer çekimine bağlı olarak aşağı doğru düşebilir. Bu düşme, kapak üzerine yük bindirerek kapakta cilt fazlalığı yaratır ve estetik görünümü bozar.
Direkt browpeksi’de kaşların hemen üzerinden kaş kıllarına paralel bir kesi yapılarak kaş yukarıya doğru kaldırılır. Bu kesi neşter ya da karbondioksit lazerle yapılabilir. Kesi izi 3-6 ay kadar gizli de olsa bir miktar görülebilir. Ender olarak uygulanır.
İnternal browpeksi’de blefaroplasti dediğimiz teknikteki gibi kapak çizgisinden kesi yapılır. Özellikle kaşın 1/3 oranındaki dış kısmının düşüklüğünde etkilidir. Kaş üzerinde iz bırakmayan bir yöntemdir.
BLEFARİT (KİRPİK DİBİ İLTİHABI) NEDİR?
Her kirpiğimizin dibinde bir bez ağzı vardır. Bu bezler salgı yapar ve gözümüzün en ön tabakası olan şeffaf tabakayı (kornea) besler ve sular. Böylece görmemiz netleşir.
İşte bu bez ağızları bazı insanlarda dardır. Meibomian bezleri dediğimiz bu bezler darlık nedeniyle mikrop kapar. Kirpik diplerinde kepeklenme, kirpiklerde dökülme ve sık iltihap hatta kapakta kist yaparak ŞALAZYON oluşturur.
Blefarit kronik bir hastalıktır. Hasta doktor doktor gezer ve çare arar. Her doktor farklı bir antibiyotikli damla veya krem verir, hasta tedavi olacağını sanır. Oysa asıl tedavi SICAK PANSUMAN ve HER SABAH KİRPİK DİBİNİN TEMİZLENMESİDİR. Bazı hastalar sabah vakit darlığından dolayı kirpik temizliğini gece yapar. Önemli olan her gün kirpik diplerinin temizlenmesidir.
Seboreik hastalar ve rosesası olan hastalarda blefarit çok sıktır.
TEDAVİ:
Eye Relax cihazı. Hasta bu cihazı satın alır ve evde uygular. Bu cihazla her sabah ya da akşam göz kapakları 5-10 dakika kadar ısıtılarak masaj yapılır ve meibomian bezlerinin boşalması sağlanır. Böylece blefarit rahatlar.
IPL (intense pulse light) tedavisi. Hasta bu cihazla hastanede tedavi görür. Hasta hekimin öngöreceği aralıklarla (tahminen haftada 1kez 1 ay yada 3 ay) bu cihaza girer. Bu cihaz ile meibomian bez ve göz kapaklarına belirli dozlarla enerji verilerek hastalık tedavi edilir. Kuru gözde de kullanılan bir tekniktir.
Her gün sıcak pansuman. Çeşmenizden akan sıcak suyla her gün göz kapaklarınızı sık sık yıkayınız. Duş, sauna, kaplıca gibi sıcak uygulamalarda blefariti çok rahatlatır. Gün içinde ne kadar sık yıkama yaparsanız o kadar rahat edersiniz. Bu uygulama 20-30 kere bile olabilir. İsterseniz pamuk veya beze batırılmış sıcak suyla da bu uygulamayı yapabilirsiniz.
Masaj. Sıcak uygulamadan sonra alt kapak kirpik diplerine bastırarak bez içlerini boşaltınız. Sıcak suyla dar olan bez ağızları açıldığı için masajla bez uçları hemen boşalacaktır.
Şampuan. Verilen şampuanı gece göz kirpik diplerine iyice yedirip durulamadan yatacaksınız. Bu işlemden önce kirpik dip bezlerini yumuşatıcı sıcak (dayanabileceğiniz kadarı)su ile göz kapaklarınızı yıkamanız şart.
İlaçlı mendil ile temizlik. Kirpik diplerinde kepeklenme, dökülme olduğu için her sabah sıcak suyla pansuman ve masaj sonrası kirpik diplerini temizlemek gerekir. S.aureus mikrobu ve demodex parazitleri kirpik dibinde yerleştiği için ilaçlı mendil ile temizleme blefariti süratle iyileştirecektir. İlaçlı mendil göz şampuanlarından çok daha fazla etkilidir beraber kullanıldığında da etki daha da artar.
Antibiyotikli damla. Doktorunuz gerekli gördüyse mikrop ve paraziti ortadan kaldırmak için damla verecektir. Bu damlayı doktorun önerdiği şekilde kullanınız. Bu süre genellikle 7 gündür. Sonra ilacı kesiniz. Sıcak pansuman, masaj ve ilaçlı mendil ile temizliğe devam ediniz.
Unutmayınız Blefarit kronik bir hastalıktır. Yani devam edebilir. Bu nedenle yukardaki anlatılanları 3 ay uygulayınız. Tekrarladığı zaman aynı işlemleri yine uygulayınız. Çare budur.
Gözlük kullanımı. Eğer gözlük ihtiyacı varsa ve gözlük kullanmıyorsanız blefarit çok sık tekrarlar ve tedavi edilemez. Bu takdirde gözlük kullanmanız veya gözünüz uygunsa excimer lazer ile numaralarını kaldırmanız iyi olur.
Stres. Blefarit ve şalazyon stresli insanlarda daha sık görülmektedir.
Kadınlarda kalem ve rimel kullanımı nasıl olmalıdır? Kadın hastalarda kalem kullananlarda kirpik dipleri kalemle kapandığı için blefarit ve şalazyon sıktır. Blefarit veya şalazyon varsa kalemi hayatınızdan tamamen çıkarmanızı tavsiye ederiz. Rimel ise kirpik diplerine değil sadece kirpik ucuna sürülmelidir.
Kısaca: GECE YATMADAN EVVEL ŞAMPUAN UYGULAYIP SABAH İLAÇLI MENDİLLE TEMİZLİK YAPINIZ
ŞALAZYON
İyi tedavi edilmemiş blefarit ve arpacık (hordeolum) şalazyona dönüşür. Eğer şalazyon oluştuysa AMELİYATTAN BAŞKA BİR ÇARE YOKTUR. Ameliyat kapak içinden yapıldığı için dikiş kullanılmaz ve izi kalmaz. Şalazyon ameliyatı geciktirilirse diğer kapaklara da bulaşıp tüm kapaklardan ameliyat gerektirebilir. Şalazyon gelişmişse 1 ayı geçmeden ameliyat olunuz. Şalazyon ameliyatından sonra yukarıda tedavi bölümünde anlatılanları yaparsanız şalazyonun tekrarlamasını önlemiş olursunuz.
Badem Göz Estetiği Nedir?
Badem göz estetiği operasyonlarında gözlerin hafifçe yukarı kaldırılması hedeflenmektedir. Son zamanlarda oldukça sık yaptırılmaya başlanan ve birçok kadının mutlu olmasını sağlayan bu operasyonlar, yüz ve göz çevresinin daha estetik bir görünüme kavuşmasını sağlamaktadır. Kadınların makyaj ile en çok uğraştıkları ve zaman içerisinde deformelerin oluştuğu göz kenarlarının, badem göz ameliyatı sayesinde tamamen yeni ve estetik bir görünüm elde edilmesi sağlanmaktadır.
Badem Göz Estetiği Ameliyatı Nasıl Gerçekleştirilir?
Badem göz estetiği operasyonları lokal ve genel anestezi uygulanarak gerçekleştirilir. Ameliyat öncesi uygulanan anestezi sayesinde işlem sırasında herhangi bir acı hissi yaşanmaz. Operasyon yaklaşık 1 veya 1 buçuk saat içinde tamamlanır. Üst, alt göz kapağı estetiği ve kaş kaldırma estetiği gibi operasyonlar ile kombine olarak da gerçekleştirilebilir. Ameliyat sonrasında genellikle ağrı hissedilmez ancak morluk veya şişkinlik oluşabilir. Bu şişkinliklerin geçme süresi ortalama 5 ile 7 gündür.
Gözyaşı Yolları Cerrahisi
A- A+
Gözyaşı yolları alt ve üst göz kapaklarının iç kısmında iki ufak delik ile başlar, gözyaşı kesesini oluşturur ve ince bir kanalın yardımıyla burun boşluğuna açılarak sonlanırlar. Gözyaşının amacı gözü yabancı cisimlerden korumak, göz sağlığı için gerekli kayganlığı ve berraklığı sağlamak ve gözü beslemektir.. Gözün ön tarafı gözyaşı ile devamlı yıkanmaktadır. Bu yıkama ile göz önündeki zararlı maddeler gözyaşı kanalı yoluyla buruna oradan da boğazımıza aktarılmaktadır. Bu yoldaki tıkanıklıklar sulanma ve çapaklanmaya neden olur. Hasta ilk başlarda soğuk havada gözlerde sulanma yaşarken sulanma sonra devamlı hale gelir. Gözyaşı yolları cerrahisi bu bölgede oluşmuş hastalıklarla ilgilenen cerrahi birimdir.
Göz Kuruluğu Nedir?
Göz kuruluğu, gözyaşı yetersizliğinin şiddetine göre değişen belirtiler vermektedir. Bunlar zaman zaman ortaya çıkan hafif yanma, sulanma ve kızarıklık gibi ufak tefek şikayetlerden başlayarak görme ve yaşam kalitesini ciddi derecede bozacak kadar ağır olabilir. Tedavide hafif vakalarda eksiği yerine koyma prensibine göre suni gözyaşı damlaları kullanılır. Ağır göz kuruluğu daha farklı ve ciddi tedaviler gerektirmektedir.
Göz Yaşı Kanal Tıkanıklığı Çeşitleri Nelerdir?
Sonradan Gelişen Gözyaşı Kanalı Tıkanıklıkları
Sonradan gelişen gözyaşı kanalı tıkanıklığının sebebi çoğunlukla dar olan gözyaşı kanalının mikrop kaparak kapanmasıdır. Tıkanıklığın yeri, göz kapaklarındaki delikler yada gözyaşı kesesi ile kanalın birleşim yeridir. Kadınlarda daha sık görülmektedir. Cerrahi tedavi uygulanır.
Doğuştan Gözyaşı Kanalı Tıkanıklıkları
Gözyaşı boşaltım yolları doğumdan sonra da gelişmeye devam eder. Bebeklerin bir kısmında doğumdan sonra kanalın gelişimi tamamlanmadığında gözde sulanma, çapaklanma gibi belirtilerle görülebilir. Hastanın durumuna göre farklı tedaviler gerekebilir..
Gözyaşı Kanal Tıkanıklığı Tedavileri Nelerdir?
Sondalama Tedavisi (Probing)
Gözyaşı kanal tıkanıklıkları sulanma ve iltihaplanmaya sebep olur. Gözyaşı kanalı tıkalı ise 1 yaşına kadar gözyaşı kese bölgesine hekimin göstereceği şekilde masaj yapılır. 1 yaşına kadar masajla açılmazsa sondalama işlemine ameliyathane şartlarında geçilir. Bazı çocuklarda çapaklanma ve sulanma çok aşırıdır. Bu çocuklarda 1 yaşını beklemeden 6 ay civarında sondalama işlemi yapılır. İşlem genel anestezi ile uygulanır ve yaklaşık 5-10 dakika sürer. Gözyaşı kanalının üst ucundan bir sonda yardımı ile girilir ve burun içi, kanalın alt ucundaki tıkanıklık açılır. Başarı şansı %90-95 dolaylarındadır. 2 yaşın üstünde başarı şansı azalır.
Cerrahi Müdahale (Silikon tüp entübasyonu)
Çocuk yada erişkinlerde gözyaşı kanalı dar ise, punktum dar veya yoksa, kanalikül dediğimiz yumuşak dokudaki küçük kanallarda tıkanma varsa dikişsiz şekilde uygulanır. 6 ay gözde tutulduktan sonra silikon tüp çıkarılır.
Cerrahi Müdahale (DSR)
Erişkinlerde tıkanan kanalı açmak gözyaşı kesesi ile burun arasında yeni bir yol oluşturularak yapılabilir. Ameliyat cilt yoluyla ya da burun içinden gerçekleştirilebilir. Cilt yoluyla yapılan ameliyatta ciltte rahatsız edici bir iz genellikle kalmaz. Bazen DSR ameliyatında kanal dar ise silikon tüp ek olarak uygulanabilir.
Multidiode Lazer (Lazerle Gözyaşı Kanal Tıkanıklığı Tedavisi)
Gözyaşı kanalı tıkanıklıklarının açılmasında en yeni ve konforlu tekniklerden biridir. Son 10 yıldır ABD ve çeşitli Avrupa ülkelerinde kullanılmaya başlanan yeni nesil “Multidiode Lazer” ile gözyaşı kanalı ameliyatları ciltte kesi yapmadan iz bırakmadan ve bölgesel uyuşturma ile tedavi edilebilmektedir. Lazerle göz yaşı kanal ameliyatı yapabilmek için yumuşak doku dediğimiz kanaliküllerde tıkanma olmaması, dokunun sağlam olması gerekir.
Gözyaşı Sistemi Tümörleri
Gözyaşı bezi tümörleri, boşaltım sistemi tümörlerinden daha sık görülür. Yetişkinlerde daha sıktır. Tedavisi tümörün cinsine göre değişmektedir.
Gözyaşı Yolları Yaralanmaları
Genellikle göz kapağı yaralanmaları ile birlikte görülür. 1 hafta içinde tedavi edilmediği takdirde gözyaşı yollarında kalıcı tıkanma, sürekli sulanma ve çapaklanmaya neden olabilir. Göz doktoru tarafından görülmesi ve travmanın gözyaşı yollarındaki oluşturduğu bozukluğun düzeltilmesi gerekir.
Protez Göz
Gözü alınan kişilere uygulanan protez göz farklı renk ve ölçülerde kişiye özel olarak üretilebilmektedir.
Protez göz, genelde trafik kazası, göze yabancı cisim kaçması gibi nedenlerle meydana gelen ciddi travmatik yaralanmalar sonucu gözde oluşan geri dönüşümsüz görme kaybı ve ciddi estetik kayıplarla birlikte tercih edilen estetik bir çözümdür. Protez göz, her yaşta uygulanabilmektedir. Hastanın gözü alındıktan 3 – 4 hafta sonra hekim kararıyla uygulanabilir.
Protezler tamamıyla kişiye özel üretilmekte olup gözde yanma, batma, kızarıklık olmadan uygulanmaktadır.
Göz protezi hafif bir malzeme olan akrilik malzemesinden yapılmaktadır. Bu malzeme insan vücuduna uyumlu olmakla birlikte kırılmaz özelliği taşımaktadır. Enükleasyon veya eviserasyon ameliyatı sonrası bilye (implant) koymak protezin hareketini artıran bir işlemdir.
Protez göz ile;
- Spor yapılabilir
- Banyo yapılabilir
- Uyunabilir
- Yüzülebilir
Pterjium (Gözde Et Büyümesi)
Pterjium, halk arasında “melek kanadı” olarak bilinen ve yaygın olarak karşılaştığımız bir göz problemidir. Ülkemizin de içinde bulunduğu iklim kuşağında oldukça sık görülmektedir. Çoğunlukla burun tarafındaki konjonktivada gözün renkli kısmını örten kornea dokusu üzerine uzanan; kama şeklinde, pembe renkli, giderek büyüme gösteren non-kanseröz bir lezyondur. Yurt dışında “sörfçü gözü” olarak da isimlendirilen dışarıda açık havada bol vakit geçiren güneş ışınlarına sıcak ve kuru hava akımına fazla maruz kalanlarda, özellikle korumasız yani güneş gözlüğü olmadan ya da şapkasız uzun süre açık hava da çalışan ya da spor yapanlarda daha sık karşılaşmakta olduğumuz bir sorundur. Gözde yanma, kaşıntı, rahatsızlık ve yabancı cisim hissi, bulanık görme gibi belirtiler verir.
Göz ve Gözkapağı Tümörleri
A- A+
Göz ve göz çevresindeki dokularda oluşan tümörlerle ilgilenen bilim dalı oküler onkolojidir.
Göz Kapağı Tümörleri
Göz kapağı ve çevresinde görülen tümörlerin yaklaşık ¾’ü iyi huylu tümörlerdir. Göz kapağında iyileşmeyen yara olduğunda mutlaka göz hekimine muayene olup bunun kötü huylu bir tümör olup olmadığının belirlenmesi gerekir. Cerrahi tedavi uygulanmalıdır.
Gözyaşı Sistemi Tümörleri
Gözyaşı bezi tümörleri boşaltım sistemi tümörlerinden daha sık görülür. Yetişkinlerde daha sıktır. Tedavi tümörün cinsine göre değişmekle birlikte, cerrahi müdahale, kemoterapi ve radyoterapi tedavide uygulanan yöntemlerdir.
Göz İçi Tümörleri (Melanom)
Uvea melanomu yetişkinlerde en sık görülen göz içi tümörüdür. Göz içinde kaldığı müddetçe hayati tehlike oluşturmaz. Büyük tümörlerde cerrahi tedavi uygulanması ve gözün alınması (enükleasyon) gerekir. Daha küçük çaplı tümörlerde ışın tedavisi (radyoterapi), plak radyoterapi (brakiterapi), transpupiller termoterapi (TTT) uygulanabilir.
Göz İçi Tümörleri (Retinoblastom)
Retinoblastom en sık görülen çocukluk çağı göz içi tümörüdür. Cerrahi, ışın tedavisi (radyoterapi), lazer uygulamaları bugün için kullanılan tekniklerdir.
Kapiller Hemanjiom
Özellikle göz kapakları olmak üzere göz çevresinde ve arkasında da olabilen doğuştan veya doğumdan sonraki ilk aylar içerisinde ortaya çıkan, kılcal damar yumağından oluşan iyi huylu lezyonlardır. Görmeyi etkileyen lezyonların tedavisi gereklidir.
Kavernöz Hemanjiom
Yetişkinlerde en sık görülen iyi huylu orbita tümörüdür. Cerrahi müdahaleyle çıkarılmaları gerekir.
Lenfanjiom
İyi huylu damarsal bir lezyon olmasına rağmen orbita içerisindeki dokular arasına yayılması ve giderek büyümesi nedeni ile tamamen tedavi edilmesi zor bir durumdur. Tedavi olguya göre değişir.
Lenfoma
Orbitanın sık görülen tümörlerinden olup görülme sıklığı giderek artmaktadır. Tedavide duruma göre ışın tedavisi (radyoterapi) ve kemoterapi uygulanır.
Menenjiom
Orbitanın iyi huylu nörojenik tümörlerindendir. Tedavi, olguya göre değişir.
Optik Gliom
Görme siniri ve görme yollarının tümörüdür. Tedavi gözün durumuna göre radyoterapi ile veya cerrahi olarak yapılabilir.
Rabdomiyosarkom
Çocuklarda en sık görülen kötü huylu orbita tümörüdür. Cerrahi tedavi, ışın tedavisi (radyoterapi) ve ilaç tedavisi (kemoterapi) birlikte uygulanır.
Orbita Cerrahisi
A- A+
Tiroide Bağlı Göz Hastalıkları (Graves Hastalığı)
Metabolizmanın düzenlenmesinde önemli rol oynayan tiroid bezinin bazı hastalıklarında gözde bir takım rahatsızlıklar ve şekil bozuklukları olmaktadır. Bu durum tiroid bezinin aşırı çalıştığı hallerde (hipertiroidi) daha sık görülür. Gözlerde ileri doğru çıkma (ekzoftalmi, proptozis), kapak aralıklarının çok açılması, şaşılık, çift görme, görme azalması gibi bulgular görülür. “Tiroid orbitopati” veya “Graves orbitopati” gibi isimlerle de anılan bu hastalık, çok hafif seyredebileceği gibi görme kaybına gidebilecek kadar ağırlıkta da olabilir. Tedavi hastalığın dönemine, şiddetine ve aktif olup olmamasına göre belirlenir.
Orbita İltihaplanmaları
Mikrobik etkenlerle oluşan enfeksiyonlar ve mikrobik olmayan, vücudun bağışıklık sistemi ile ilişkili orbita iltihaplanmaları olur. Mikrobik olanlar sıklıkla çocuklarda ve sinüs enfeksiyonlarını takiben gelişirse de her yaşta birçok etkene bağlı olarak, özellikle de travma sonrasında ortaya çıkabilir. Erken ve uygun bir şekilde tedavi edilmediğinde görmeyi ve yaşamı tehdit edecek boyutlara ulaşabilir. Duruma göre ilaç tedavisi veya cerrahi tedavi olarak yapılmaktadır. Tedavide kortizona cevap alınamadığında radyoterapiye gerek olabilir.
Orbita Tümörleri
Tüm orbita hastalıklarının yaklaşık %20’sini iyi ya da kötü huylu tümörler oluşturur. Tümör başta beyin olmak üzere göz çevresindeki dokular ile diğer organlara da yayılarak yaşamı tehdit edebilir. Bu nedenle hastalıkların erken tanı ve tedavisi önemlidir.
Orbita Yaralanması
Yaşamsal organlara yakınlığı dolayısı ile orbita yaralanmalarında hayati tehlike de olabilir. Dolayısıyla, hasta öncelikle beyin fonksiyonları ve solunum yolları bakımından değerlendirilir. Orbita yaralanmalarında gözün etkilenme oranı da yüksektir. Bu bakımdan gözün durumu öncelikli olarak değerlendirilmelidir. Cerrahi tedavi uygulanır.
Doğuştan Gözün Küçük Olması veya Yokluğu
Gözün büyüklüğü ve varlığı göz çevresindeki dokuların gelişimini sağladığı için gözün gelişmemiş olduğu durumda göz kapakları, göz çevresindeki yumuşak dokular ve kemik çerçeve yeterli büyüklüğe ulaşmaz. Hafif ve orta dereceli vakalarda giderek büyütülen kalıplar (conformer-yer tutucu) kullanılırken, daha ağır hallerde cerrahi müdahale gereklidir.
Ortibal Kırık Nedir?
Göz etrafını çevreleyen kemik, kas, yağ, sinir, damar yapılarının tamamına orbita denir. Gözün etrafındaki kemik kırılmaları orbital kırıklar olarak adlandırılır. Orbita bölgesi yüzümüzün en hassas ve en narin bölgesidir. Bu nedenle orbita bölgesinde yaşanacak travmalar erken tespit edilerek tedavisi sağlanmalıdır. Orbita kırıklarına genellikle darbe ya da sert bir cisimle temas halinde sıkça rastlamak mümkün. Özellikle çocuklarda yaşanan orbital kırıklarının acil müdahale ile tedavi edilmesi oldukça önemlidir. Orbita kırıkları asemptomatik olabilir ve dikkatli bir muayene gerektirir. Çift görme sorunlarına ya da göz küresinin pozisyonunda değişikliklere neden olma riskleri detaylıca incelenmelidir.
Orbital Kırık Tipleri Nelerdir?
Yörünge kenarı kırığı;
Göz yuvasının kemikli dış kenarları çok kalın olduğundan, bu bölgedeki bir yaralanma, bir kırılmanın meydana gelmesi için çok fazla baskı yaşanmış olmalıdır. Orbita bölgesindeki yörünge kemikleri yani çatı ve yan duvarların kemikleri sağlamdır. İki tür yörünge ağzı kırığı vardır. Bir zigomatik kırık yani çene kemiğinin bir parçası olan göz kenarının alt kenarını içeren kırık. Birde frontal kemik kırığı vardır. Frontal kemiğinin parçası olan göz kenarının üst kenarını içeren kırıktır. Bu bölgede yaşanan kırıklara genellikle araba kazaları neden olur. Araba kazalarında şiddetli travmalar sonucu yörünge kenarı kırıklarına rastlamak mümkün. Bu nedenle acil olarak kaza sonrası bir göz hekimine başvurulmalıdır.
Patlama kırığı;
Patlama kırığı, yörünge veya göz yuvasının tabanında veya iç duvarında bir kırılmadır. Bu duvarları oluşturan çok ince kemikteki bir çatlak, göz çevresindeki kasları ve diğer yapıları sıkıştırarak göz küresinin düzgün hareket etmesini engelleyebilir. Yumruk darbesi ani ve sert darbeler genellikle patlama kırılmasına neden olabilir. Patlama kırığı o an yaşanan durumda hissedilemeyebilir. Bu nedenle göz çevresine ani darbelerde göz hekimine başvurulmalıdır.
Yörünge tabanı kırığı;
Bu, yörünge kenarına bir darbe ya da travmanın kemikleri geri ittirdiği ve göz yuvası tabanının kemiklerinin aşağı doğru bükülmesine neden olduğu zamandır. Yörünge taban kırığı, göz çevresindeki kasları ve sinirleri de etkileyerek, düzgün hareket etmesini ve normal hissetmesini engelleyebilir.
Orbital Kırık Belirtileri Nelerdir?
- Bulanık, azalmış veya çift görme
- Göz çevresinde siyah ve mavi morarma
- Alın veya yanağın şişmesi
- Gözaltında şişmiş cilt
- Yüzün yaralı tarafında uyuşma
- Gözün beyaz kısmında kan
- Gözü sola, sağa, yukarı veya aşağı bakmak için hareket ettirmede zorluk
- Ağzı açarken yoğun yanak ağrısı
- Şişkin veya batık gözbebekleri
Orbital Kırıklarda Teşhis
Travma sonucu yapılacak göz muayenesinde yaşanan darbenin öyküsüne göre detaylı muayene gerçekleştirilir. Yapılacak kontrol sırasında görme fonksiyonları, göz kasları, göz kapakları, yanak, üst dudak ve üst dişler doktor tarafında kontrol edilerek iç hasarı kontrol etmek için oftalmoskop ile göz incelenir. Orbital kırık şüphesi devam eden kişinin daha kapsamlı incelenebilmesi için BT taraması ‘taranmış bölgenin bilgisayar tomografisi ’ yapılabilir. BT taraması, göz yuvası kırığı tanısını röntgen filmi ile teşhis edilebilir.
Orbital Kırıkları Nasıl Tedavi Edilir?
Çoğu durumda, orbital kırıkların cerrahi ile tedavi edilmesine gerek yoktur. Yörünge kırığı küçükse, göz doktoru şişmeyi azaltmak ve göz yuvasının zamanla kendi kendine iyileşmesini sağlamak için bölgeye buz paketleri yerleştirmeyi önerebilir. Bazen antibiyotikler ve dekonjestanlar da reçete edilebilir. Yörünge kırığı, gözün düzgün hareket etmesini engellediğinde, çift görmeye neden olabilir veya göz küresi yuvasında yeniden konumlandırdığında daha şiddetlidir. Bu durumda göz doktoru hastayı ameliyat için bir oküloplastik cerraha (özel olarak eğitilmiş bir göz doktoruna) yönlendirebilir. Pek çok durumda, oküloplastik cerrah ameliyat yapmadan önce iyileşme sürecinin nasıl gittiğini görmek için bir süre beklemeyi seçebilir. Ameliyattan önce şişlik inene kadar beklemek genellikle daha iyi sonuçlar verir. Orbita kırığı semptomları ortadan kalkarsa, ameliyattan ve buna bağlı olası komplikasyonlardan kaçınmak mümkün olabilir.
Orbital kırıklar göz sağlığınız için önemlidir. Göz çevrenizi etkileyecek yaralanmalardan sonra mutlaka bir göz muayenesinden geçmelisiniz.
ARPACIK NEDİR?
Arpacık, göz kapağı salgı bezlerinin enfeksiyonlarından biridir. Hastalık genellikle 1 veya 2 gün içerisinde oluşabilmektedir.
ARPACIĞIN BELİRTİSİ NEDİR?
Hastalık genellikle 1 veya 2 gün içerisinde oluşabilmektedir.
Arpacık oluşurken gözde ağrı, göz kapağında şişlik, kızarma, yanma ve batma ile başlar.
ARPACIĞIN TEDAVİSİ NEDİR?
İlk hafta, içinde sıcak su pansumanı ve antibiyotikli damlalar ile tedavi edilmelidir. Aksi halde şalazyon yani kapak kistine dönüşebilir.
ŞALAZYON NEDİR?
Şalazyon bir kapak kistidir.
Arpacık, şalazyona dönüştüğü takdirde 1 ay içinde beklenmeden ameliyat yapılmalıdır. Aksi takdirde diğer göz kapaklarına yayılabilir.
ŞALAZYONUN BELİRTİSİ NEDİR?
Şalazyon olan kişide ağrı, şişlik ve kızarıklık meydana gelir. Yayılma sonucunda sık sık nüks etmeye başlar ve göz kapağının yapısını bozarak göz kapağını bir miktar düşürebilir.
ŞALAZYONUN TEDAVİSİ NEDİR?
Oluşan şalazyon ameliyat edilmelidir. Ameliyat uzman bir oküloplasti uzmanı tarafından gerçekleştirilmeli ve hastalığın göz kapağına daha fazla yayılması önlenmelidir.
*Sayfa içeriği sadece bilgilendirme amaçlıdır. Tanı ve tedavi için mutlaka doktorunuza başvurunuz.
GÖZ HASTALIKLARINDA KÖK HÜCRE UYGULAMASI

GÖZ HASTALIKLARINDA KÖK HÜCRE UYGULAMASI
Kök Hücre Nedir? Nasıl İşlev Görür?
Kök hücre, farklılaşmamış, olgunlaşma sürecini tamamlamamış öncül bir hücredir. Basit anlatımla hücrenin en saf, en temel şeklidir. Kök hücreler uygun bir büyüme ortamına yerleştirildiğinde çoğalabilirler, kendilerini yenileyebilir veya kendi hücre topluluklarının devamlılığını sağlayabilirler. Ayrıca vücudun bir yerindeki zedelenmeyi takiben bu dokuyu onarabilme ve onu işlevsel hale getirebilme potansiyeline sahiptirler. Bu potansiyelleri nedeniyle retinadaki hasarlı hücrelerin onarılmasına yardımcı olurlar. Mevcut özellikleri kök hücrelerin pek çok hastalıkta tedavi seçeneği olarak araştırılmasına ve kullanılmasına yol açmıştır. Kök Hücre Tipleri Nelerdir, Nasıl Elde Edilir?
- Embriyonik Kök Hücreler (EKH): Tüp bebek işlemi ile elde edilen embriyonik dokulardan elde edilir, Potansiyeli en yüksek kök hücredir. Ülkemizde embriyonjk kök hücreler etik nedenlerle uygulanmamaktadır.
- Erişkin Kök Hücreler-Mezenkimal Kök Hücreler (MKH): Ülkemizde kullanımı yasaldır. Erişkinde kan, kan damarı, fetal kan, göbek kordonu, iskelet kası, deri, diş, kemik iliği, yağ, kıkırdak gibi pek çok dokuda bulunurlar ve bu dokulardan laboratuvar şartlarında elde edilirler. En çok yağ dokusu, kemik iliği ve göbek kordonu dokusundan üretilen MKH kullanılır.
Kök Hücrenin Etki Mekanizmaları
Hücre Replasmanı: Sağlıklı kök hücreler dejenere sağlıksız kök hücrelerin yerini alabilir.
- Nutrisyonel Destek (Besin Desteği): Sağlıklı kök hücreler büyüme faktörleri salgılayarak çevresindeki hücrelerin yaşam desteklerini artırır. MKH’ler çoğunlukla bu mekanizma yoluyla etki etmektedir.
İmmün Modülasyon: MKH’Ier salgıladıkları faktörler yardımıyla bağışıklık sisteminin düzenlenmesine, retinada ve optik sinirde oluşan otoimmün hasarların engellenmesine yardımcı olurlar.
Ülkemizde Kök Hücre Uygulamalarının Yasal Boyutu Nedir?
Ülkemizde kök hücre ile ilgili hem klinik hem de araştırma düzeyinde uygulamalar yapılmaktadır. Bu konuda gerekli desteği sağlamak üzere 2006 yılında Sağlık Bakanlığı bünyesinde Kök Hücre Danışma Kurulu oluşturulmuştur. İnsanlar üzerinde yapılacak klinik araştırmalar ve deneme amaçlı tedaviler için bu kuruldan izin alınması gerekmektedir.
Kök Hücreler Nereden Alınmakta ve Nasıl Üretilmektedir?
Kök hücreler kişinin kendi hücresinden (otolog) ya da başka bir kişiden (allojenik) elde edilebilir. MKH kaynağı olarak en çok kullanılan doku, kök hücre bankalarında saklanan göbek kordonu dokusudur, Bunun dışında kişinin kendi yağ dokusu ya da kemik iliği MKH kaynağı olarak kullanılabilir. Size yapılacak uygulamada ONKİM Kök Hücre Teknolojileri (ONKİM) tarafından sağlanan kök hücreler kullanılacaktır, ONKİM Kök Hücre Teknolojileri (ONKİM), ülkemizde mevcut organ ve doku nakli yasası, kan ve kan ürünleri yasası ile Sağlık Bakanlığı tarafından yayınlanan yönetmelikler uyarınca kurulmuş bir sağlık şirketidir.
Kök Hücre Nakli Hangi Göz Hastalıklarında Uygulanabilir?
Kök hücre uygulamaları en çok kalıtsal retina hastalıkları, optik sinir hastalıkları ve kalıtsal kornea hastalıklarında kullanılmaktadır, Uygulama yapılan retina hastalıkları arasında retinitis pigmentosa (halk arasında gece körlüğü ya da tavuk karası olarak bilinir), Stargardt’ın makula distrofisi, yaşa bağlı makula dejenerasyonunun özellikle kuru tipi (sarı nokta hastalığı) ve diğer dejeneratif retina hastalıkları sayılabilir. Optik sinir hastalıkları arasında glokom kaynaklı, idiopatik, travmatik, herediter ya da diğer nedenlerle oluşan optik atrofiler bulunmaktadır, Bu hastalıklarda klasik tedavi yöntemleri ile sonuç alınamıyorsa ve hastalık ilerlemeye devam ediyorsa kök hücre tedavisi uygulanabilir. Göz Hastalıklarında Kök Hücre Nakli Nasıl Yapılmaktadır?
Kök hücre uygulaması temel olarak 4 şekilde yapılmaktadır.
Subretinal Uygulama: Vitrektomi ameliyatını takiben retinanın altına uygulanır. Göz içi bir uygulamadır.
İntravitreal Uygulama: Vitrektomi yapmadan direkt göz içine iğneyle enjeksiyon şeklinde uygulanır.
Suprakoroidal Uygulama: Göz dışından bir cep hazırlanarak retinanın altında bulunan koroid denilen dokunun altına uygulanır,
Subtenon Uygulama: Gözün dışında bulunan tenon denen tabakanın içine iğneyle enjekte edilir.
Göz içi uygulamalarda (subretlnal ve Intravitreal) etkinlik yüksek ancak komplikasyon riski de yüksektir. Göz dışından yapılan (suprakoroidal ve subtenon) uygulamalarda komplikasyon riski minimumdur. Bunlar dışında damar içine ya da optik sinir içine uygulamalarda nadiren kullanılmaktadır,
Kök Hücrelerin Etkisi Nedir ve Etki Süresi Ne Kadardır?
Kök hücre uygulamasının esas amacı salgılanan büyüme faktörleri yardımıyla hastalığın ilerlemesini durdurmak ya da yavaşlatmak, ilerleyici görme kaybını önlemektir. Bu tedavi hastalığı tamamen düzelten bir tedavi değildir. Tedavi edilen hastaların %60’ında görme artışı ve görme alanı genişlemesi oluşabilmektedir. Hastaların %3035’inde görme artışı olmayıp, hastalığın ilerlemesi yavaşlayabilmektedir. Hastaların %5-10’unda tedavinin hiçbir faydası olmayabilir ve hastalık ilerlemeye devam edebilir. Başarı hiçbir zaman %100 değildir. Cerrahi öncesi görme keskinliği iyi ise, görme alanındaki kayıp az ise, sağlıklı retina ve optik sinir hücre sayısı fazla ise tedavi sonrası başarı sağlama olasılığı artmaktadır. Tedavi hastalığın ne kadar erken aşamasında yapılırsa elde edilen sonuç da o kadar iyi olmaktadır. Günümüzde en uzun takip edilen hasta grubunun 5 yıllık takipleri mevcuttur, Tedavinin etkisinin ortalama 3-5 yıla kadar devam edebileceği düşünülmektedir. Etki süresi hastalık tipine göre bireysel farklılıklar gösterebilmekte, belirtilen süreden daha kısa ya da daha uzun olabilmektedir. Maksimum etki süresi henüz bilinmemektedir. Etkinin azalması durumunda kök hücre uygulaması tekrarlanabilir, Hiç görmeyen hastaya kök hücre tedavisinin faydası olmaz.
Kök Hücre Tedavisinin Riskleri Var mıdır?
Uygulama sonrasında gözde birkaç gün batma, kaşıntı, kızarıklık, şişlik olabilir. Bu şikayetler ilaçlarla hafifleyebilir ve giderilebilir. Gözünüzde bulunan dikişe bağlı batma şikayetiniz olabilir, Bu dikiş 2-3 hafta içinde kendiliğinden eriyip düşecektir. Uygulamadan 3 gün sonra normal hayatınıza dönebilirsiniz, Cerrahi işlem sonrasında tüm göz cerrahilerinde olduğu gibi göz tansiyonunda yükselme, enfeksiyon, göz hareketleri sırasında ağrı, kapaklarda şişlik, retinada ödem, vitreusta hemoraji, dekolman, görmede azalma gibi komplikasyonlar çok nadir de olsa görülebilmektedir. Olası bir komplikasyonun gelişmesi durumunda, komplikasyonun düzeltilmesine yönelik ilave işlemler ve tedaviler gerekebilir, Kök hücre uygulamasından sonra salgılanan yüksek miktardaki büyüme faktörleri, retina ve optik sinir hücrelerini uyararak farklı görüntülere yol açabilir. Uygulamadan sonra bazı hastalarda birkaç ay süreyle devam eden mavi, kırmızı, sarı, gri tonlarda görme problemleri olabilir. Bunun yanında ara ara sisli ve karıncalı görme, parıltılı görme şikayetleri olabilir, Bu şikayetlerin zaman içinde azalarak kaybolması beklenmektedir. Kullanılan MKH’lerin herhangi bir enfeksiyona, alerjik bir reaksiyona yol açma ihtimali son derece düşüktür. Bu hücreler her türlü enfeksiyona yönelik testlerden geçirilmektedir, Kullanılan kök hücreler doku reddine yol açan antijenleri (HLA) taşımazlar ve bu nedenle doku reddi reaksiyonu geliştirme riskleri oldukça düşüktür. MKH’Ierin tümöre dönüşme potansiyelleri son derece düşüktür. Günümüze kadar tıp literatüründe MKH uygulaması yapılan hiçbir hastada tümör oluşumu bildirilmemiştir, Kök Hücre Tedavisi Gelecekte Yapılacak Diğer Tedavileri Etkiler mi?
Göz içi yapılan uygulamalardan sonra diğer uygulamaların yapılmasını engelleyecek bazı durumlar olabilir. Ancak size uygulanacak olan suprakoroidal ve subtenon uygulamalarda göz içine girilmediği için gelecekteki diğer uygulamaları etkilemez.
Hastanemizde Tercih Edilen Uygulama Şekli Nasıldır?
Kliniğimizde hücre tipi olarak mezenkimal kök hücre (MKH) tercih edilmektedir. Kaynak olarak göbek kordonu, yağ doku ya da kemik iliği kullanılabilmektedir, Bunlar içinden en çok tercih edileni ise büyüme faktörü salgılama potansiyelinin yüksek olması nedeniyle göbek kordonu kaynaklı mezenkimal kök hücredir.
Uygulama şekli olarak ise daha güvenli olması ve daha sonra yapılacak diğer tedavileri engellememesi nedeniyle suprakoroidal ve/veya subtenon uygulama tercih edilmektedir. Bu uygulamalar göz dışı uygulamalar olduğu için oldukça güvenlidir.
Cerrahi işlem hastanın isteğine göre genel ya da lokal anestezi ile yapılabilir. Ameliyat yine hastanın isteğine göre tek göze ya da aynı seansta iki göze uygulanabilir. Cerrahi sonrasında 1 ay süreyle hastaya enfeksiyondan korumak için ilaç ve damla tedavileri verilir. Kontroller cerrahi işlem sonrası hekiminizin uygun göreceği sıklıkta yapılır. Kontrollerde tam göz muayenesi, görme alanı, OKT ve gerekirse elektrofizyoloji, anjiografi, ultrasonografi testleri uygulanır. Takipler sırasında hekiminiz tarafından gerek görüldüğü taktirde kök hücrelerin etkinliğini ve yaşam sürelerini artırmak için ilave tedaviler önerilebilir. Bu ilave tedaviler transkorneal elektriksel stimulasyon (Okuvizyon), platelet rich plazma (PRP), ilave kök hücre uygulamaları şeklinde olabilir.
Genel Tedavi Riskleri ve Yan Etkiler
Hiç rapor edilmemiş olmasına rağmen uygulama esnasında alerjik şok
- Her tür güvenlik tedbirine rağmen hastaya enfeksiyon bulaşması
- ilk 48 saat içinde ateş, döküntü, uygulama yerinde kızarıklık gelişmesi
Hiç rapor edilmemiş olmasına rağmen hayatı tehdit edebilecek ek sorunlar
Uygulama sonrası gelişebilecek sorunlara bağlı olarak hekim bir sonraki uygulamaya izin vermeyebilir veya tekrar bilgilendirmek kaydı ile uygulama şeklini değiştirebilir, Bu dönemde çıkacak aşağıdaki komplikasyonlar görülebilir:
Uygulamanın her tekrarında yukarıda belirtilen risklerin tekrarlaması
- Her tür incelemeye rağmen hücrelerden hastalık bulaşması
Hiç bildirilmemiş olmasına rağmen kanser gelişmesi
- Bağışıklık zayıflaması, enfeksiyonlara eğilim veya aksine otoimmün hastalıklar (bağışıklık sisteminin vücudun normal sağlıklı diğer organlarına saldırması sonucu tüm veya bazı organlarda fonksiyon kayıplarının ortaya çıkması), verilen hücrelere karşı antikor gelişimi alloimmünizasyon ihtimali
Kök hücre uygulamasından sonra hastalığın düzeyine, genetik alt yapısına, kişisel birtakım faktörlere ya da gelişen komplikasyonlara bağlı olarak görme artış miktarları değişebilir, bazı hastalarda hiç görme artışı olmayabilir, hatta nadir de olsa mevcut görme kaybedilebilir.
Tüm bu işlemler sadece hasta ve/veya yasal temsilcisinin talep ve rızasına bağlı olarak yapılır. Oluşabilecek bilinen komplikasyonlar dışında, uygulamanın çok yeni olmasından dolayı ortaya çıkabilecek ve henüz tanımlanmamış başka komplikasyonlar da olabilir.
Yapılacak kök hücre uygulamasının klinik ve/veya laboratuvar anlamında yararlı olmama olasılığı hasta ve yakınları tarafından bilinmelidir.
*Sayfa içeriği sadece bilgilendirme amaçlıdır. Tanı ve tedavi için mutlaka doktorunuza başvurunuz.
Contact
- 3111 West Allegheny Avenue Pennsylvania 19132
-
1-982-782-5297
1-982-125-6378 - support@consultio.com

